Pochopení reakcí pupil je zásadní pro pochopení základní neuro-oftalmologie. Je to dovednost vyžadovaná u očních obětí, na klinikách a možná nejdůležitější při zkouškách. Začíná na začátku, zornice je centrální otvor duhovky, jejíž velikost řídí množství světla dopadajícího na sítnici a mění se v průměru od přibližně 1 do 8 mm. Velikost zornice je výsledkem souhry mezi sympatickým a parasympatickým nervovým systémem zásobujícím vnitřní svaly duhovky, dilatátoru a svěrače. Klinické vyšetření žáků a pupilárních reflexů je zásadní pro získání přesné diagnózy klinického problému.
Normální reflexy zornice
Zúžení zornice
Zúžení zornice je výsledkem aktivity parasympatického systému a je normální v reakci na dva typy podnětů; světlo dopadající na fotoreceptory sítnice a úsilí blízkého reflexu a akomodace.
Světelný reflex
Zúžení zornice v reakci na světlo zahrnuje čtyři sady neuronů. Aferentní dráha začíná ve vrstvě sítnice gangliových buněk, která vede ke vzniku optických nervů. Vlákna opouštějící optický chiasmus vstupují do obou optických traktů a končí v pretektálních jádrech. Každé pretektální jádro je spojeno se svým ipsilaterálním Edingerovým-Westphalovým jádrem interunciálními neurony. Kontralaterální Edingerovo-Vestfálské jádro je dosaženo zadní komisurou.
Tato cesta vede k přímému a nepřímému světelnému reflexu, protože vstup do jednoho optického nervu dosáhne obou Edingerových-Westphalových jader. Preangliová parasympatická vlákna vstupují do okulomotorického nervu, nechávají větev na dolní šikmé a synapse v řasnatém gangliu. Postganglionová vlákna probíhají v krátkých řasnatých nervech a vstupují do duhovky, aby zásobovala pupil svěrače (obrázek 1).
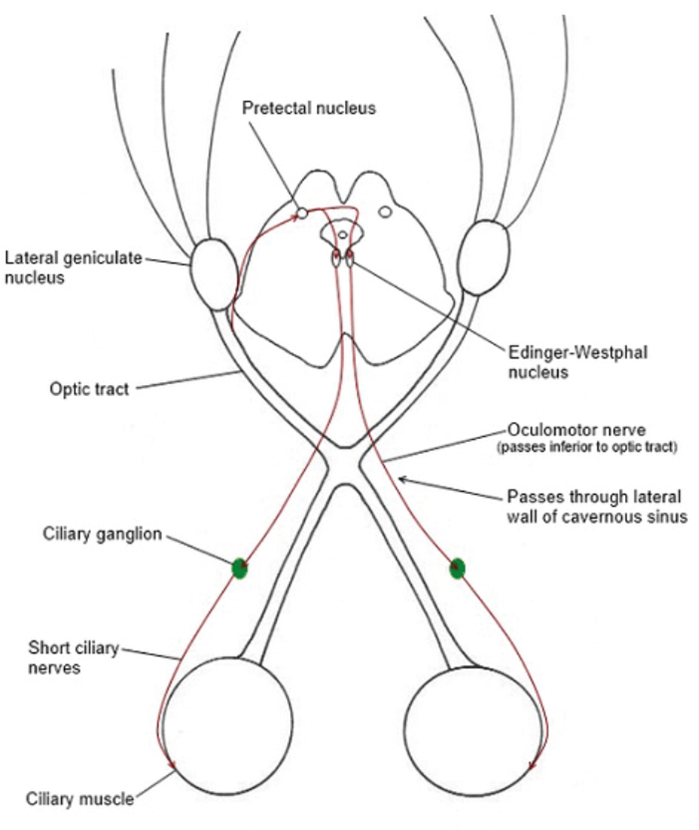
Obrázek 1 : Světelný reflex.
akomodace
S akomodací prochází aferentní končetina reflexu ze sítnice do týlního laloku postranním geniculárním tělem. Eferentní končetina prochází z týlního laloku do středního mozku, kde některá vlákna aktivují Edinger-Westphalovo jádro i vergentní buňky v retikulární formaci. Vize není nutná k dosažení ubytování. Stejným trikem bude i dvoustranná stimulace z oblasti 19 pre-striate cortex do Edinger-Westphalových jader. Výsledkem jsou tři reakce: ciliární svaly se stáhnou, uvolní se zonule, což způsobí, že se čočka stane globulárnější, čímž se zvýší refrakční síla. Zároveň se pupily svěrače stahují a vylučují tak průchod světla periferní tenčí částí čočky. Zvýšení mediálního recti tónu způsobující konvergenci obou očí.
Dilatace zornice
Dilatace zornice je na druhé straně výsledkem sympatické činnosti. Sympatická dráha začíná centrálním neuronem v zadním hypotalamu, který je při sestupu spojen v mostu a dřeni pomocí ipsilaterálních vláken sestupujících z retikulární formace. Pre-gangliový neuron vychází z prvního hrudního ventrálního nervového kořene a vstupuje do paravetebrálního sympatického řetězce, který vede až k nadřazenému cervikálnímu ganglu. Postanglionová vlákna se pohybují podél vnější a vnitřní krční tepny. Některá sympatická vlákna se připojují k očnímu rozdělení trigeminálního nervu v kavernózním sinu a poté je ponechávají v dlouhém ciliárním nervu, aby zásobovaly dilatační pupily (obrázek 2). Tato cesta také zásobuje Mullerův sval očních víček a potních žláz obličeje. Při velké odezvě nebo v přítomnosti úzkosti, stresu nebo strachu se žáci touto sympatickou aktivitou dilatují.
Obrázek 2: Reflexní reflex zornice.
Vyšetření
Vyšetření žáků
Krok 1 – Porovnejte velikosti zornic ve světle a tmě. Žáci by měli být vyšetřováni ve světle a poté ve tmě. Srovnání velikosti, symetrie a tvaru zornic v obou očích je zásadní. Požádejte pacienta, aby nejprve zaměřil zrak na vzdálený bod, a poté pozorujte žáky bočním osvětlením.
Anisocoria je nerovnost ve velikosti žáků. Fyziologická anizokoria se vyskytuje asi u 25% jedinců, ale rozdíl ve velikosti by neměl být větší než 1 mm. Větším rozdílem je patologická anizokoria. Patologický žák je ten, který má nedostatečnou reaktivitu – buď se neomezuje dobře na světlo, nebo se špatně dilatuje ve tmě. Největší žák ve světle nebo nejmenší žák ve tmě by tedy měl být hlavním podezřelým při určování toho, který abnormální žák je.
Krok 2 – Přímé a konsensuální světelné reflexy.Normální světelný reflex má za následek zúžení obou žáků ke světlu (přímý a konsensuální reflex). Nejprve vyzkoušejte přímý světelný reflex – normální zornice se zúží, když na ni míří světlo. Pozorujte však druhé oko – druhý zorník se zúží i bez vystavení světlu (konsensuální světelný reflex). Tímto způsobem mohou být stanoveny defekty v aferentních nebo eferentních drahách světelného reflexu.
Krok 3 – Test výkyvné svítilny / relativní aferentní pupilární defekt. Tento test se používá k detekci aferentní vady. Když světlo svítí na normální stranu, zornice se zúží, ale když se světlo rychle přesune na abnormální stranu, zornice se rozšíří. Když se světlo znovu vrátí zpět k normálnímu žákovi, bude se tento žák znovu rekonstituovat, protože od abnormálního žáka nebyl žádný konsensuální reflex. Tento klinický příznak je znám jako relativní aferentní pupilární defekt (RAPD).
I za přítomnosti bilaterálního onemocnění optického nervu lze RAPD stále detekovat, protože ve většině případů nebude poškození stejné: optický nerv s větším poškozením se tedy projeví u RAPD. Ve výjimečných případech, kdy je stupeň poškození obou optických nervů velmi podobný, vykazují oba žáci pomalé reakce na světlo. Mezi příčiny RAPD patří: poruchy zrakového nervu (komprese zrakového nervu, zánět zrakového nervu), stlačení chiasmy, odchlípení sítnice, velká unilaterální makulární léze nebo pokročilý unilaterální glaukom.
Krok 4 – Ubytování. Nakonec lze ubytování otestovat tak, že pacienta požádáme, aby se fixoval na vzdálený bod, a poté jej požádáme, aby rychle zaostřil na blízký objekt. Za normálních okolností se zornice stahují a oči se sbíhají při fixaci na blízký předmět. Na zkouškách, ale rozhodně ne v reálném životě, se žáci, kteří se stahují ubytováním, ale nikoli přímou světelnou stimulací, pokud jsou způsobeni neurosyfilisem, nazývají žáci Argyll Robertson. Zaručuji vám, že se toho během celé své kariéry nikdy nedočkáte, ale zkoušející vás potrestají, že o tom nevědí.
Podmínky s patologickou velikostí zornice:
Jeden velký zornice
Adiina tonická zornice
Adiina tonická zornice je anizokoria, kde je abnormální zornice větší a neomezuje se na světlo, ale pomalu se omezuje na akomodaci (obrázek 3).

Obrázek 3: Pacient s Adiiným zorníkem na levé straně.
Toto se označuje jako disociace blízká světlu . Žák obvykle vykazuje pomalé zúžení při dlouhodobém úsilí na blízko a pomalou re-dilataci na vzdálenost. Je to způsobeno poškozením postangliových vláken parasympatické dráhy. U 90% pacientů se zpočátku projevuje jednostranně, ale často se stává oboustranným. Nakonec se žák postupem času stane tonikem a dokonce miotickým, takzvaným „malým starým Adieho žákem“. Tento stav obvykle postihuje ženy a může být způsoben virovou infekcí, cukrovkou nebo traumatem, ale je často idiopatický. Pokud jsou přítomny snížené šlachové reflexy, označuje se to jako syndrom Holmes Adie. Diagnóza je potvrzena přecitlivělostí na denervaci na slabá cholinergní činidla (0,125% pilokarpin), abnormální zornice se zúží, zatímco normální zornice zůstane nedotčena.
Akutní glaukom s uzavřeným úhlem
K tomu dojde, když úhel přední komory je mechanicky uzavřen přeplněním periferní duhovky, když je zornice částečně rozšířena. Může to být způsobeno nitroočním nádorem, tvorbou předních synechií nebo zadních synechií po uveitidě nebo rubeotickým glaukomem způsobeným fibrovaskulární proliferací v komorovém úhlu sekundárně k ischemii sítnice (klasicky diabetes a okluze centrální sítnice). Tento stav je oční pohotovost, často podezřelá pouze z historie, ale musí být potvrzena vyšetřením štěrbinovou lampou. Pacient s tímto stavem bude muset být okamžitě odeslán k oftalmologovi. Ke snížení očního tlaku se používají léky snižující nitrooční tlak, topická miotika a kapky glaukomu a tito pacienti mohou být zařazeni k iridotomii nebo periferní iridektomii.
Paralýza třetího nervu
Třetí nerv obrna může být úplná nebo částečná. O úplné obrně třetího nervu svědčí plně dilatovaná zornice, plně unesené oko „dolů a ven“, úplná ptóza a žádné zúžení světla ani akomodace. Můžete potvrdit, že léze je v eferentní dráze zářením světla do tohoto oka a upozorněním, že zornice se neomezuje, ale konsensuální světelný reflex v kontralaterální zornici je neporušený. Mezi příčiny patří mikrovaskulární infarkt – okluze vasa nervorum (rizika: hypertenze, cukrovka, ateroskleróza), kompresivní léze (aneuryzma, nádor) nebo úraz. U částečné obrny třetího nervu nejsou příznaky tak závažné, ale mohou být známkou blížící se nouze.Rychle rostoucí intrakraniální tlak vyplývající z akutního extradurálního nebo subdurálního hematomu často komprimuje třetí nerv proti hřebenu drobné spánkové kosti. Parasympatická vlákna jsou umístěna povrchově, a proto trpí první, což způsobuje, že se zornice progresivně dilatuje na postižené straně. Pupilární dilatace je naléhavou indikací pro chirurgickou dekompresi mozku a téměř vždy je indikován počítačový tomografický (CT) angiogram hledající intrakraniální aneuryzma.
Jeden malý zorník
Hornerův syndrom
Hornerův syndrom je stav, který ovlivňuje sympatickou dráhu zásobující obličej a oko. Výsledkem je mírná ptóza, pravidelný miotický žák se zpožděním dilatace zornice, anhidróza a pseudoenoftalmus (kvůli ptóze a menší palpebrální trhlině – viz obrázek 4).

Obrázek 4: Pacient s Hornerovým syndromem na levé straně.
Zkontrolujte, zda na obličeji není narušené pocení na stejné straně (může být jednodušší zjistit tuto informaci z historie). Zkontrolujte barvu duhovky. Heterochromie duhovky se světlejší barvou na postižené straně bude ukazovat na vrozený Hornerův syndrom. Nedostatečná sympatická stimulace v dětství vede ke zhoršené depozici melaninu melanocyty v povrchovém stromatu duhovky.
„Nezapomeňte výslovně požádat o jakoukoli historii traumatu oko včetně chirurgického traumatu. Tupá síla působící na oko může způsobit, že přední uvea utrpí strukturální a / nebo funkční poškození. “
Hornerův syndrom lze potvrdit testem na kokain . Deset procent topického kokainu dilatuje normálního žáka, protože brání zpětnému vychytávání norepinefrinu z postangliové synapse, což vede k nadměrné stimulaci synapse a dilataci zornice. U Hornerova syndromu existuje nedostatek norepinefrinu v synapse, což vede k špatná dilatace postiženého zornice. Post kokainová anizokorie větší než 0,8 mm potvrzuje Hornerovu zornici na straně menší zornice. Většina případů Hornerova syndromu je neškodná, ale v některých případech může být zlověstná, například tyroi d karcinom, bronchogenní karcinom vrcholu plic (Pancoastův nádor), aneuryzma krční tepny, disekce krční tepny, lymfoproliferativní poruchy nebo poranění brachiálního plexu. V praxi je téměř nemožné sehnat kokain, takže praktickou alternativou je „iopidinový test“ s použitím apraclonidinu, slabého adrenergního agonisty, který zvrací anizokorii způsobenou Hornerovým syndromem prostřednictvím denervační přecitlivělosti.
Přední uveitida
Pacient s jednostranným červeným, bolestivým okem se zhoršeným zrakem a malou nepravidelnou zornicí s největší pravděpodobností trpí přední uveitidou. Diagnózu lze snadno stanovit pomocí vyšetření štěrbinovou lampou: akutní epizoda ukáže injekci do řasinek, poprášení endotelu, vodné buňky, buňky předního sklivce a ve vážných případech hypopyon a zadní synechie. Opakované epizody přední uveitidy budou mít za následek bezbolestnou nepravidelnou mitotickou zornici, která se ve tmě nerozšíří. Při vyšetření štěrbinovou lampou lze vidět pigmentové usazeniny na čočce, keratoprecipitáty a v některých případech budou přítomny i uzliny duhovky a atrofie.
Bilaterální malé zorničky
Iatrogenní
Použití očních kapek by mělo být vždy zváženo, pokud se jedná o oboustranně zúžené nebo rozšířené zornice. Například miotika, jako je pilokarpin, mohou být léčeni glaukomem. Krátkodobě působící mydriatika se používají ke zlepšení vyšetření čočky, sklivce a očního pozadí. Mydriatika se také používají k léčbě akutní uveitidy, zejména iridocyklitidy a závažných defektů epitelu rohovky, ke zmírnění křečí ciliárního svalu a svěrače duhovky a k rozpadu / prevenci tvorby zadních synechií. Následuje seznam běžných topických léků:
Mydriatika:
– Cholinergní antagonisté
- Atropin
- Cyklopentolát
- tropikamid
– adrenergní agonista
- fenylefrin
miotika:
– Cholinergikum
- Pilokarpin
– Anticholinesteráza
- Fyzostigmin
- Neostigmin
Trauma
Při odebírání anamnézy pacientovi s abnormalitami zornice nezapomeňte výslovně požádat o jakoukoli anamnézu traumatu oka, včetně chirurgického traumatu. Tupá síla působící na oko může způsobit, že přední uvea utrpí strukturální a / nebo funkční poškození. Duhovka může být přechodně stlačena proti přednímu povrchu čočky silnou předozadní silou s výsledným otiskem pigmentu z pupilárního okraje. Kompresi doprovází přechodná mióza.
Jakýkoli druh traumatu způsobující poškození svěráku duhovky může mít za následek traumatickou mydriázu, která může být dočasná nebo trvalá – zornice bude reagovat pomalu nebo vůbec ne na světlo nebo ubytování, ale konsensuální reflex v druhé oko bude přítomno. Iridodialýza je dehiscence duhovky z řasnatého těla v jeho kořeni. Výsledná zornice je typicky ve tvaru písmene D a dialýza je považována za tmavou bikonvexní oblast poblíž limbu.
Závěr
Vyšetření zornic a pupilárních reflexů je zásadní pro získání přesné diagnózy oftalmologického problému a mnoha dalších systémových stavů. Jedná se o relativně jednoduché vyšetření, které lze provést u lůžek většiny pacientů a je dovedností, kterou by měli mít všichni lékaři.
Reference
PŘIJÍMEJTE DOMÁCÍ ZPRÁVU
-
Seznamte se s variacemi normálních zornic a jejich reflexy.
-
Anizokorii větší než 1 mm je třeba vždy zpochybnit / dále vyšetřit.
-
Mít nízkou prahovou hodnotu pro další testování a zobrazování.
