Plicní zkouška
- Inspekce a pozorování
- Anatomie
- Palpace
- Perkuse
- Auskultace
- Ukázkové zvuky plic
K vyšetření srdce a břicha se také používají 4 hlavní složky vyšetření plic (inspekce, palpace, perkuse a auskultace). Naučení vhodných technik v tomto okamžiku tedy zlepší vaši schopnost provádět i tato další vyšetření. Vitální funkce, důležitý zdroj informací, jsou diskutovány jinde.
Inspekce / pozorování:
Mnoho informací lze získat pouhým sledováním dýchání pacienta. Věnujte zvláštní pozornost :
- Obecné pohodlí a dýchací vzorce pacienta. Vypadají ustaraně, pohoršeně, namáhavě? Jsou dechy pravidelné a hluboké?
- Použití pomocných dýchacích svalů ( např. scalenes, sternocleidomastoi ds). Jejich použití znamená určitý prvek respiračních obtíží.
- Barva pacienta, zejména kolem rtů a nehtových lůžek. Je zřejmé, že modrá je špatná!
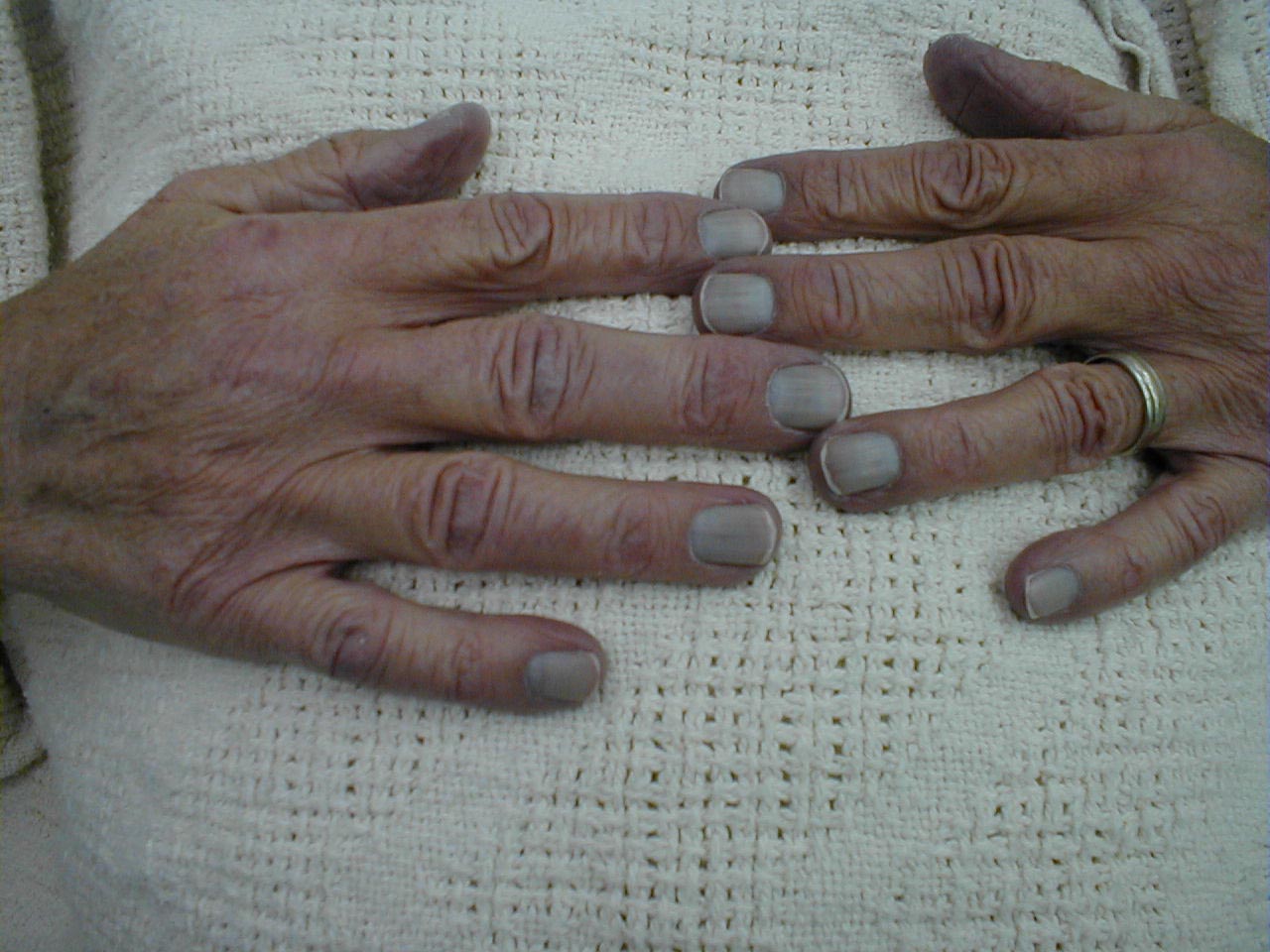 Cyanóza nehtových lůžek
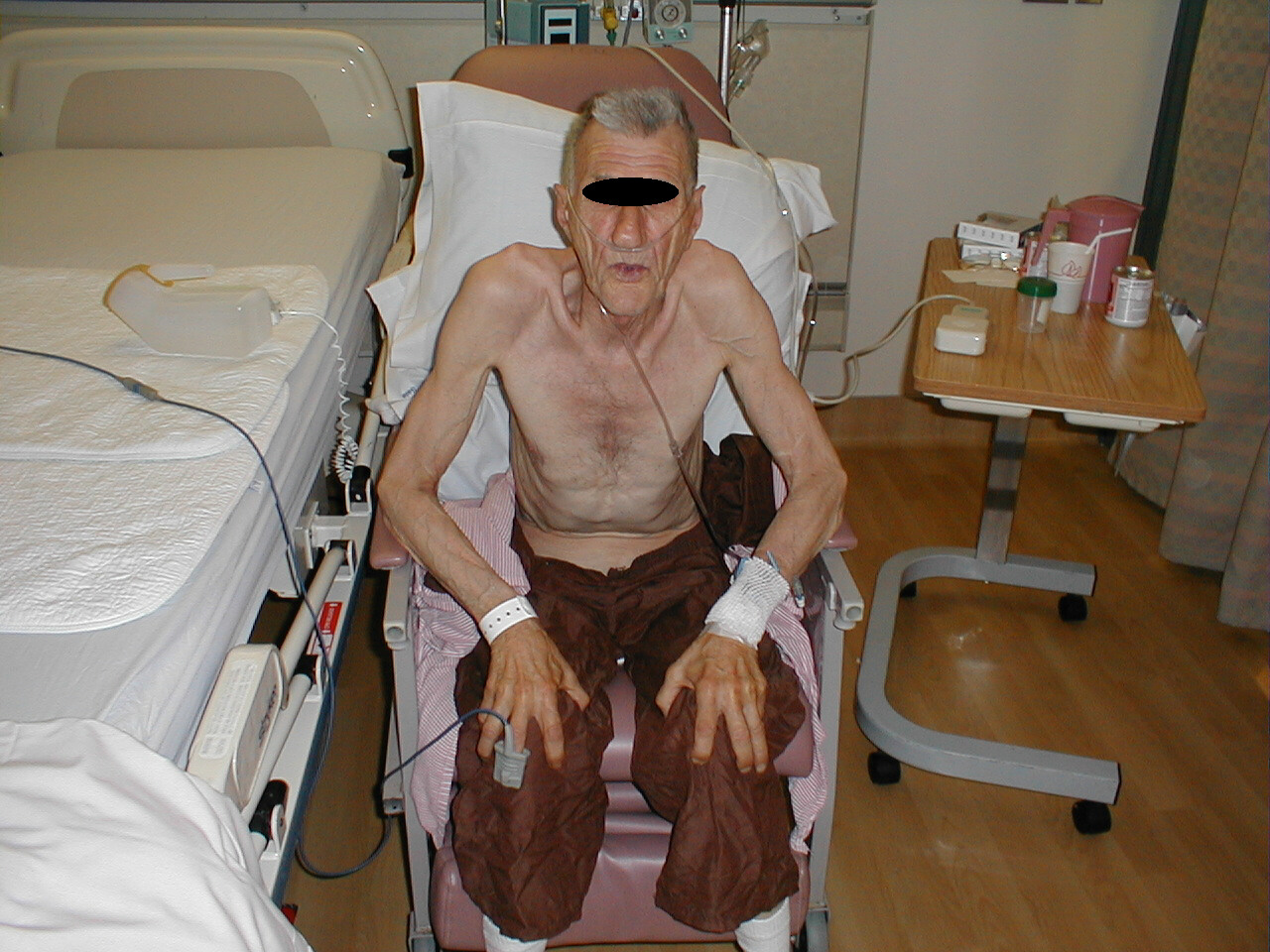
Cyanóza nehtových lůžek - Poloha pacienta. Pacienti s extrémní plicní dysfunkcí budou často sedět vzpřímeně. V případě skutečného utrpení se nakloní dopředu a položí ruce na kolena v poloze známé jako trojpodlažní.
Pacient s emfyzémem ohnutým v poloze Tri-Pod
- Dýchání skrz našpulené rty, často pozorované v případě emfyzému.
- Schopnost mluvit. Občas mohou být dechové frekvence tak vysoké a / nebo dechová práce tak velká, že pacienti nejsou schopni mluvit úplnými větami. Pokud k tomu dojde, zapamatujte si, kolik slov dokážou mluvit (tj. Čím méně slov na dech, tím horší problém!).
- Jakékoli slyšitelné zvuky spojené s občasným dýcháním, sípáním nebo grgáním způsobeným sekrety ve velkých dýchacích cestách jsou slyšitelné „pouhým“ uchem.
- Směr pohybu břišní stěny během inspirace. Za normálních okolností sestup bránice tlačí nitrobřišní obsah dolů a zeď ven. V případech silného zploštění bránice (např. Emfyzém) nebo paralýzy se břišní stěna může během inspirace pohybovat dovnitř, což se označuje jako paradoxní dýchání. Pokud máte podezření, že tomu tak je, položte ruku na pacientovo břicho, jak dýchá, což by mělo zvýraznit jeho pohyb.
- Jakékoli zjevné deformity hrudníku nebo páteře. Mohou nastat v důsledku chronických plicní onemocnění (např. emfyzém), vyskytují se vrozeně nebo jsou jinak získány. V každém případě mohou narušit schopnost pacienta normálně dýchat. Několik běžných variant zahrnuje:
- Pectus excavatum: Vrozené zadní posunutí spodní části hrudní kosti. To dává hrudníku poněkud „vyhloubený“ vzhled. Rentgen ukazuje jemný konkávní vzhled dolní části hrudní kosti.
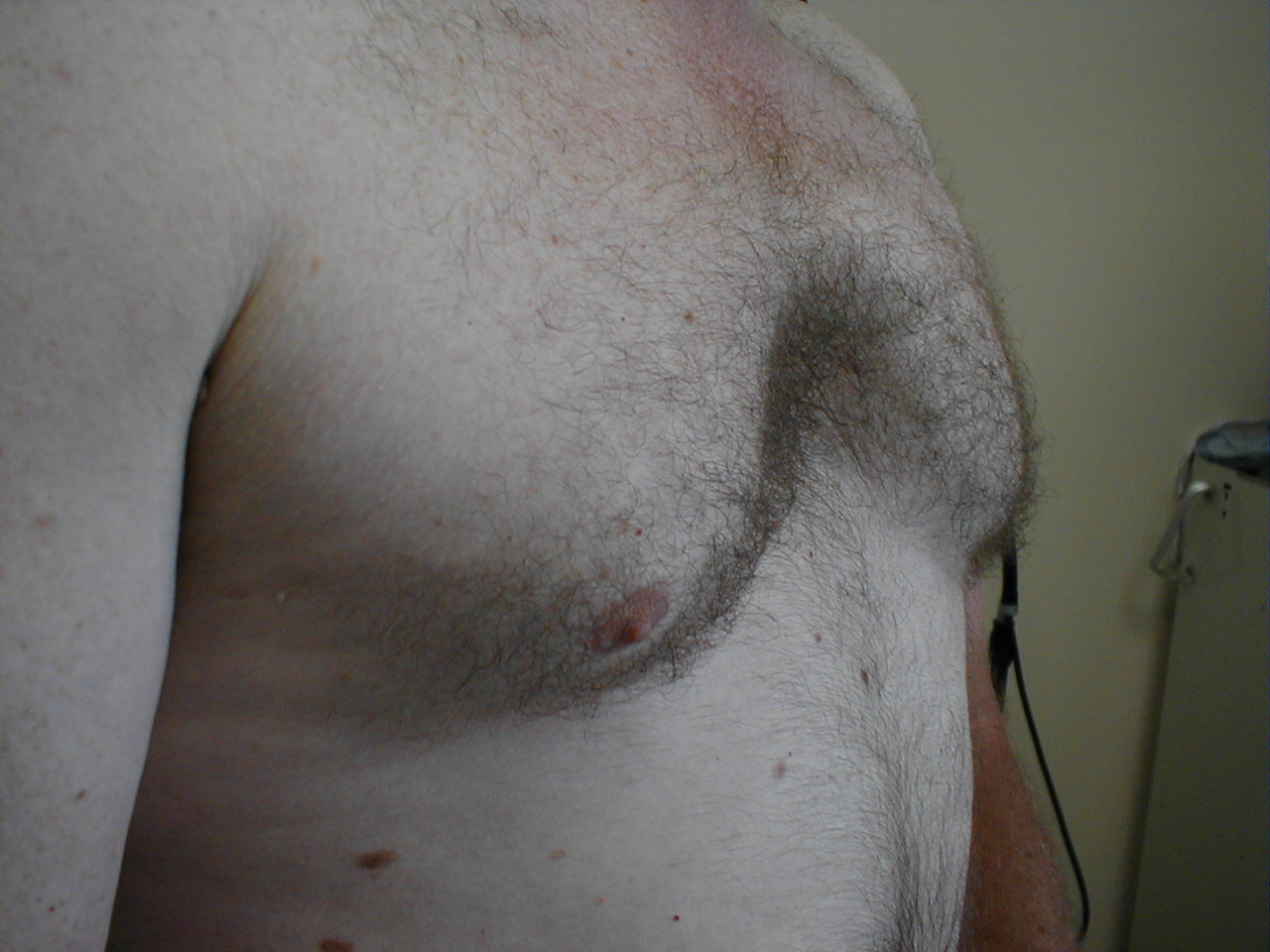
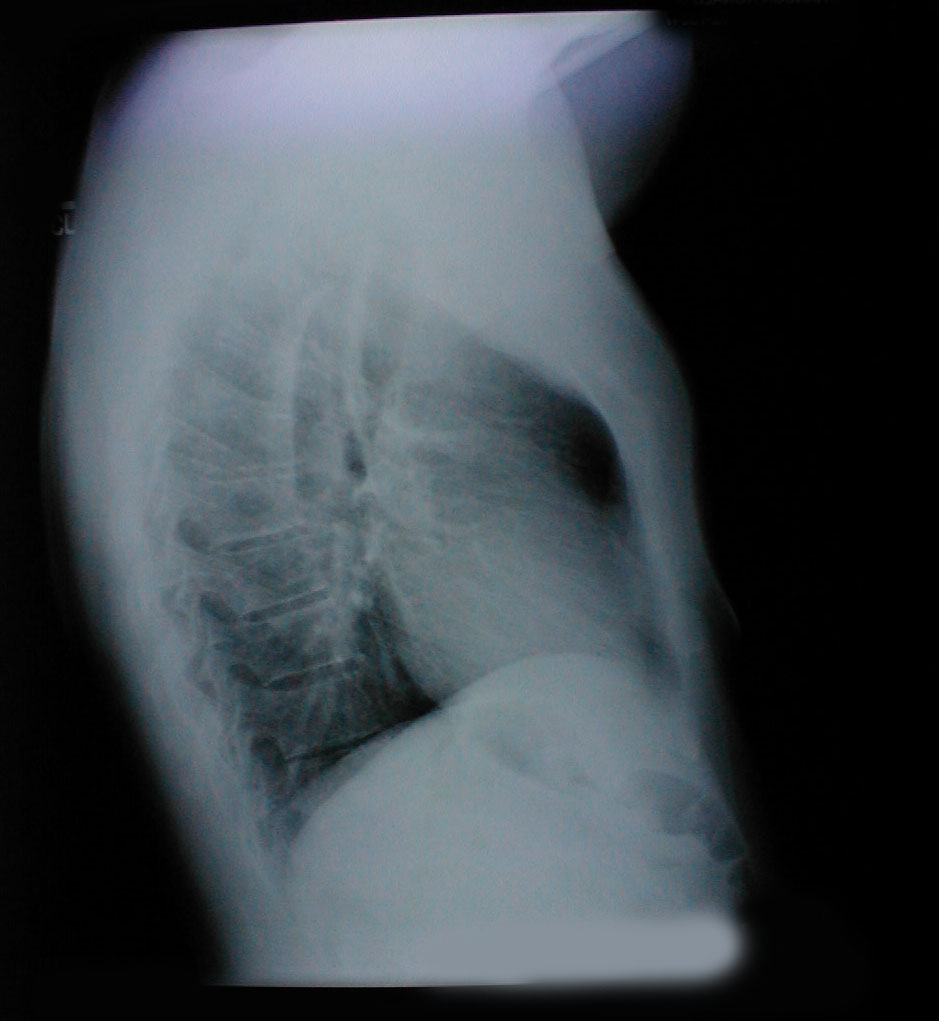
- Hrudník: Souvisí s emfyzémem a hyperinflací plic. Doprovodný rentgen také demonstruje zvětšený předozadní průměr i zploštění bránice.
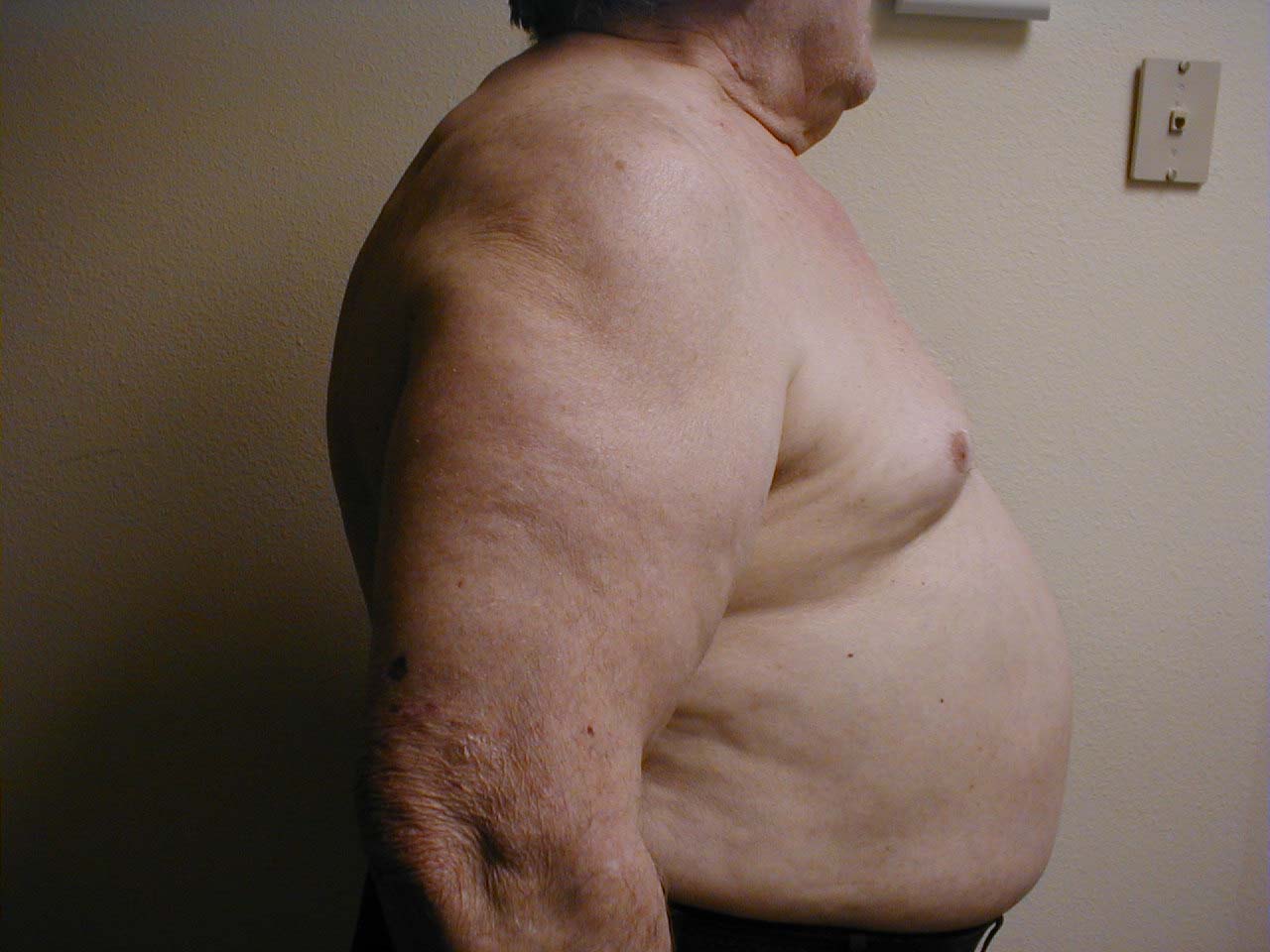
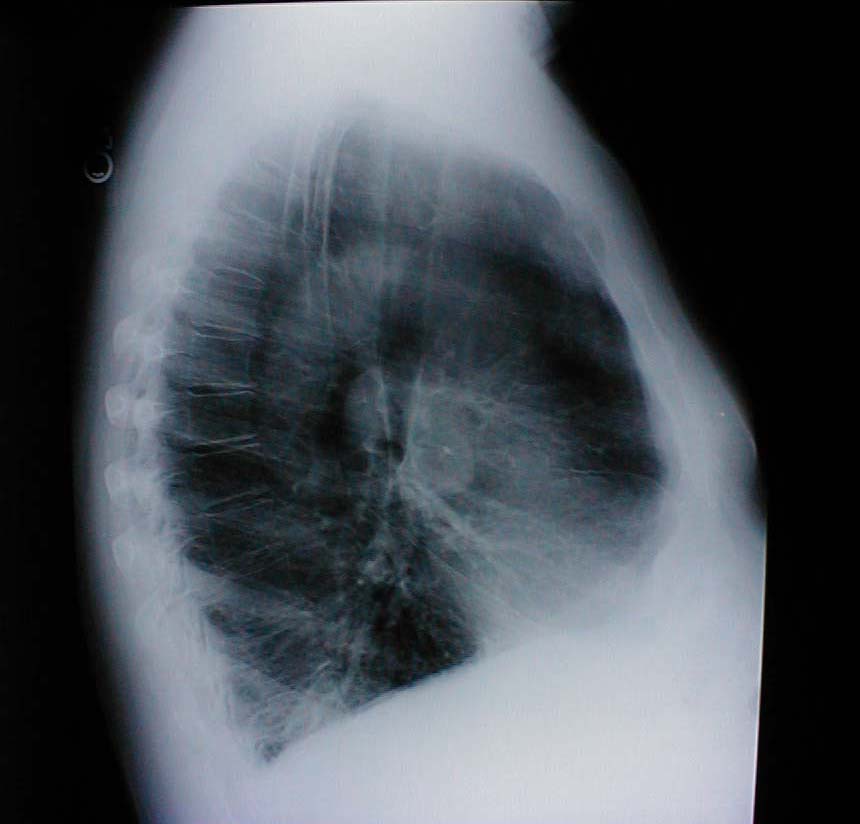
- Abnormality páteře:
- Kyfóza: Způsobuje, že se pacient ohne dopředu. Doprovodný rentgen stejného pacienta jasně prokazuje extrémní zakřivení páteře.
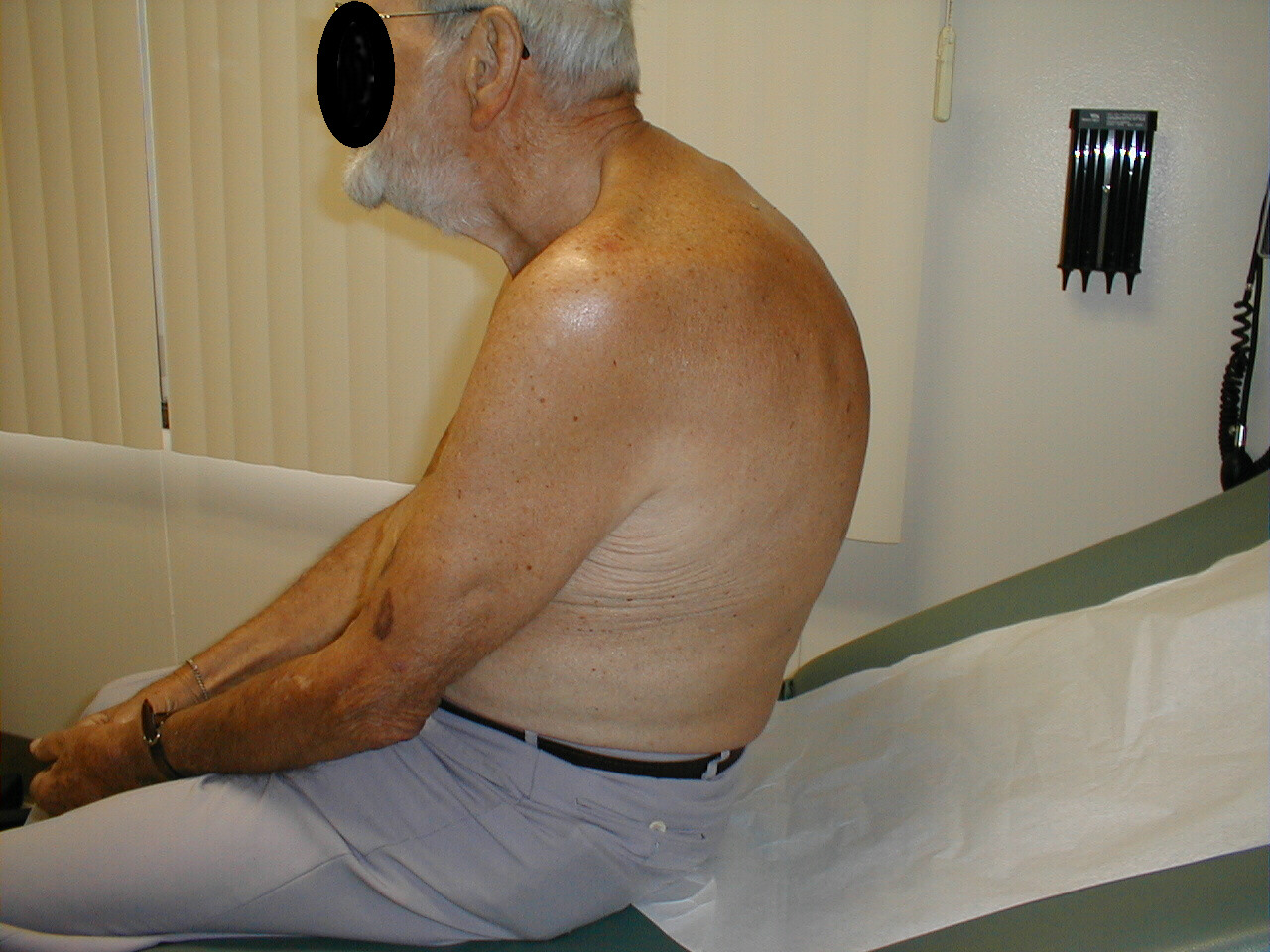
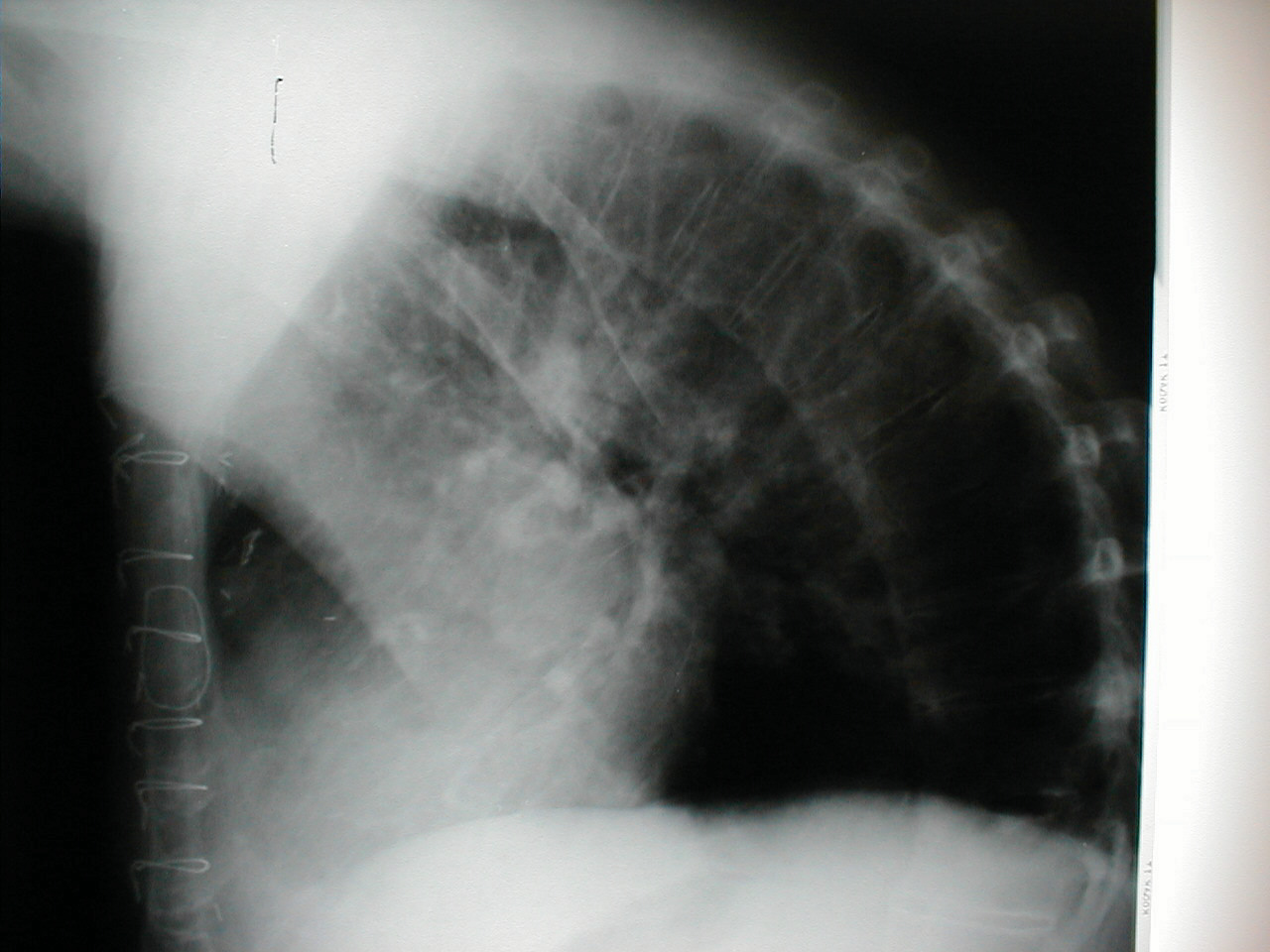
- Skolióza: Stav, kdy je páteř zakřivená doleva nebo doprava. Na obrázcích níže skolióza páteře způsobuje, že oblast pravého ramene vypadá o něco výše než levá. Zakřivení je výraznější na rentgenovém snímku.
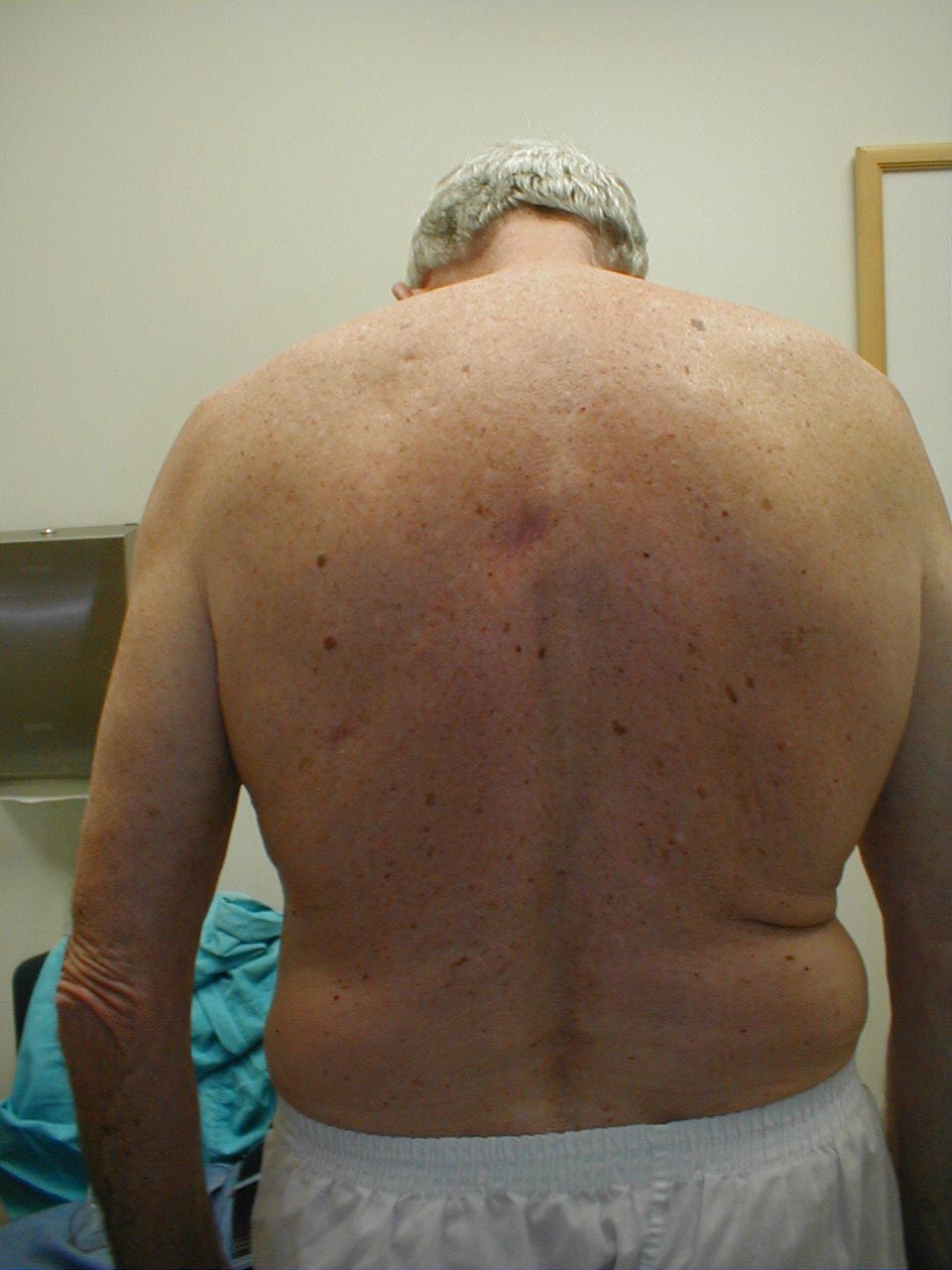
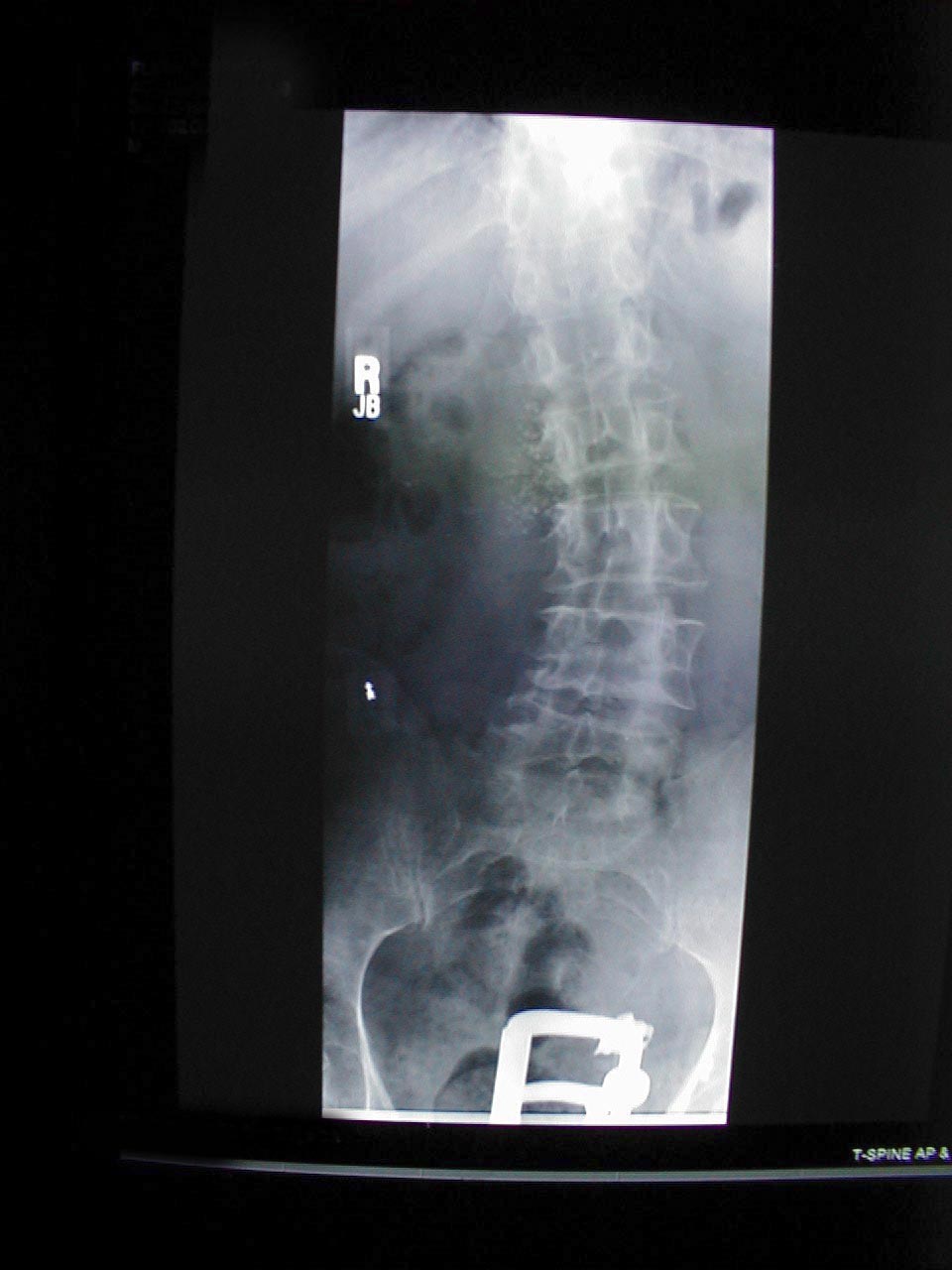
- Kyfóza: Způsobuje, že se pacient ohne dopředu. Doprovodný rentgen stejného pacienta jasně prokazuje extrémní zakřivení páteře.
- Pectus excavatum: Vrozené zadní posunutí spodní části hrudní kosti. To dává hrudníku poněkud „vyhloubený“ vzhled. Rentgen ukazuje jemný konkávní vzhled dolní části hrudní kosti.
Recenze anatomie plic:
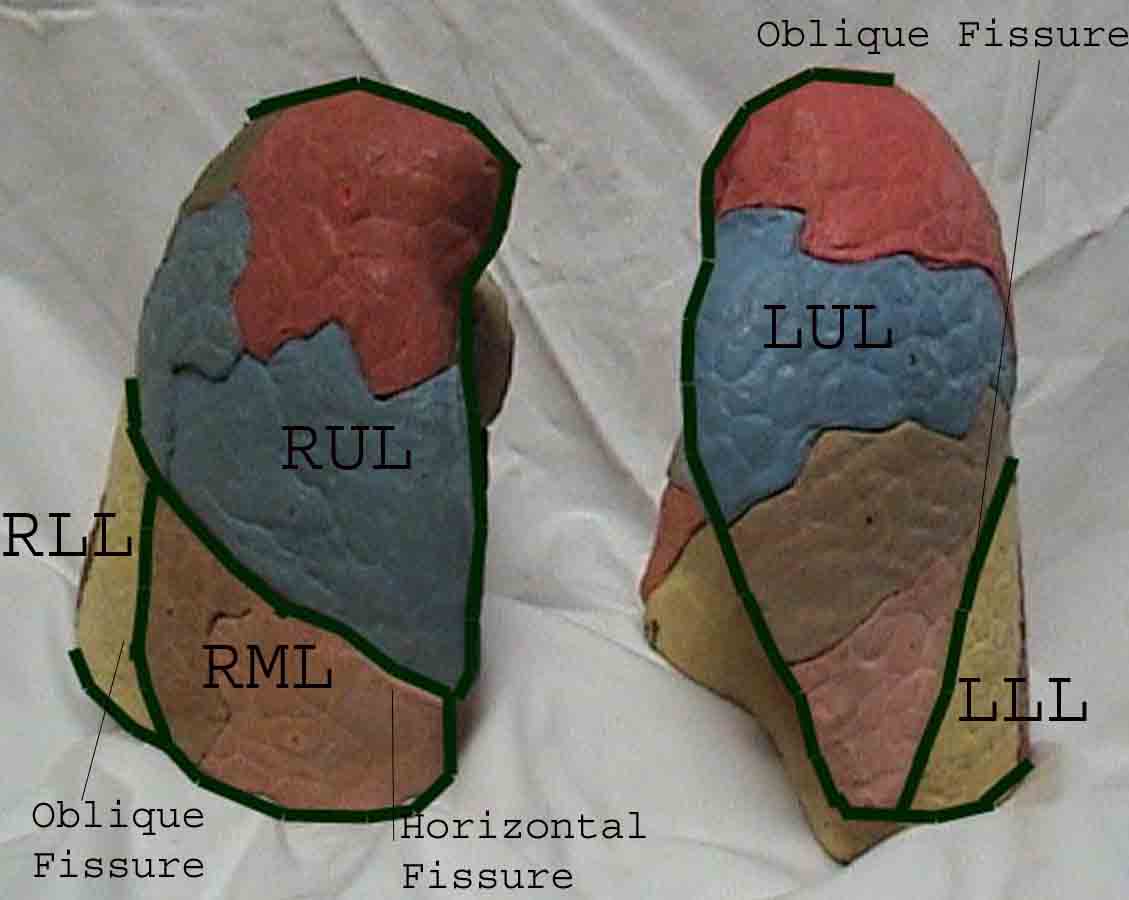
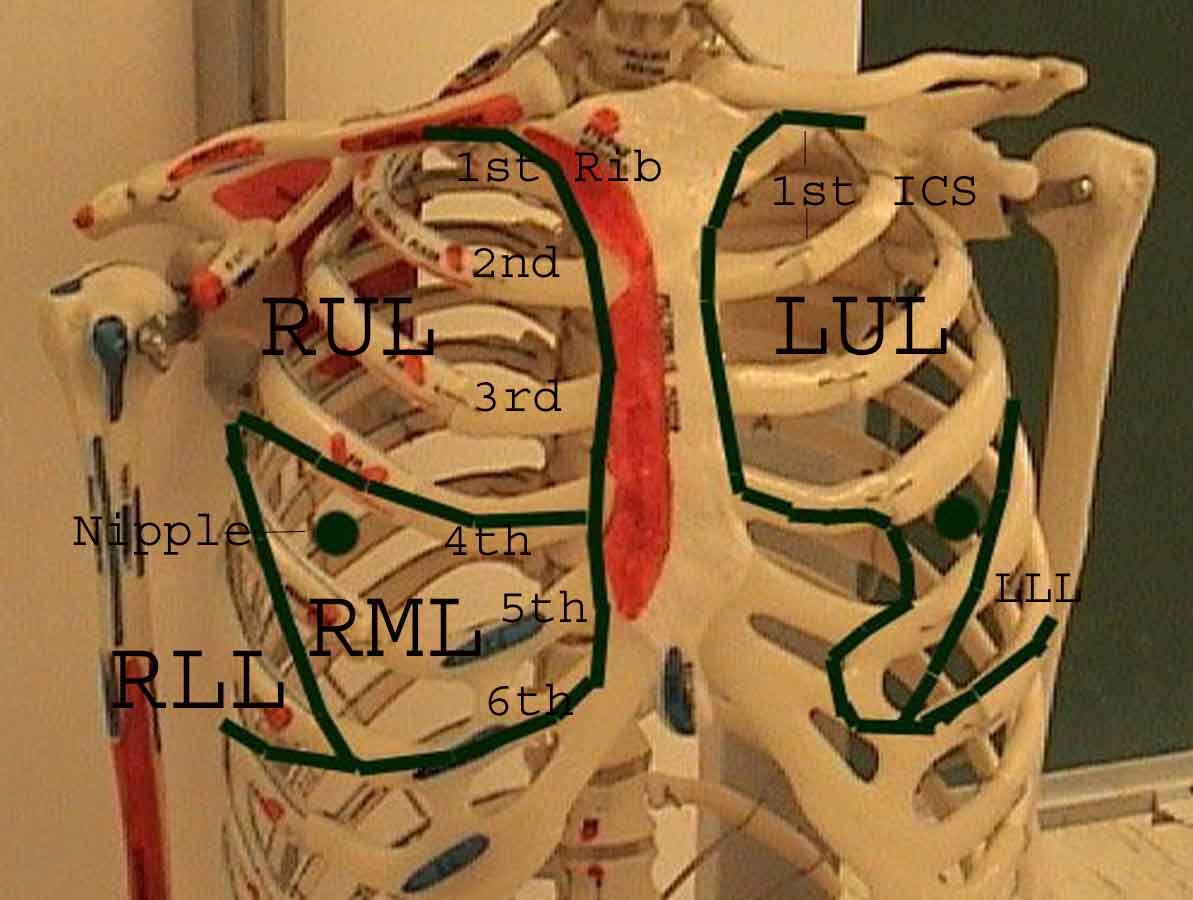
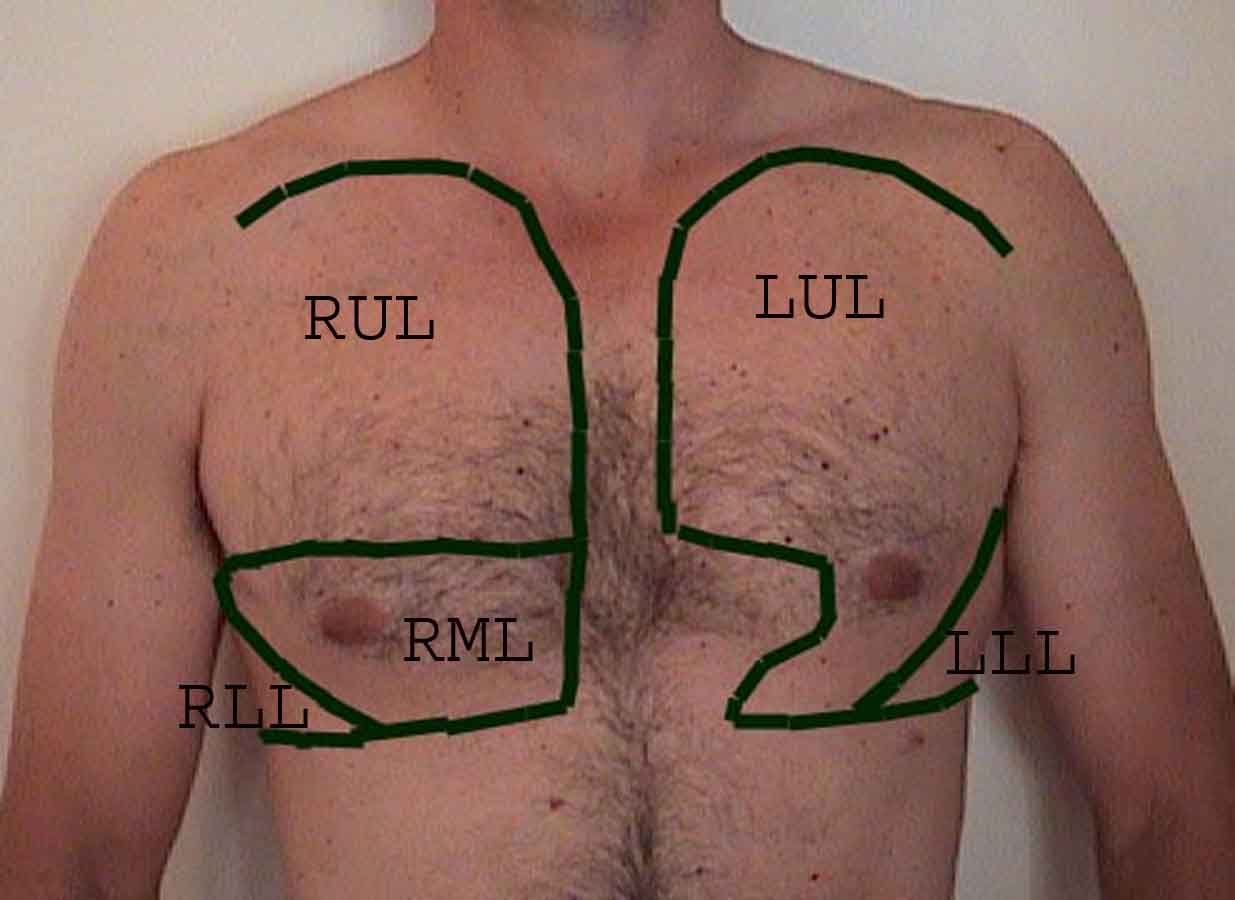
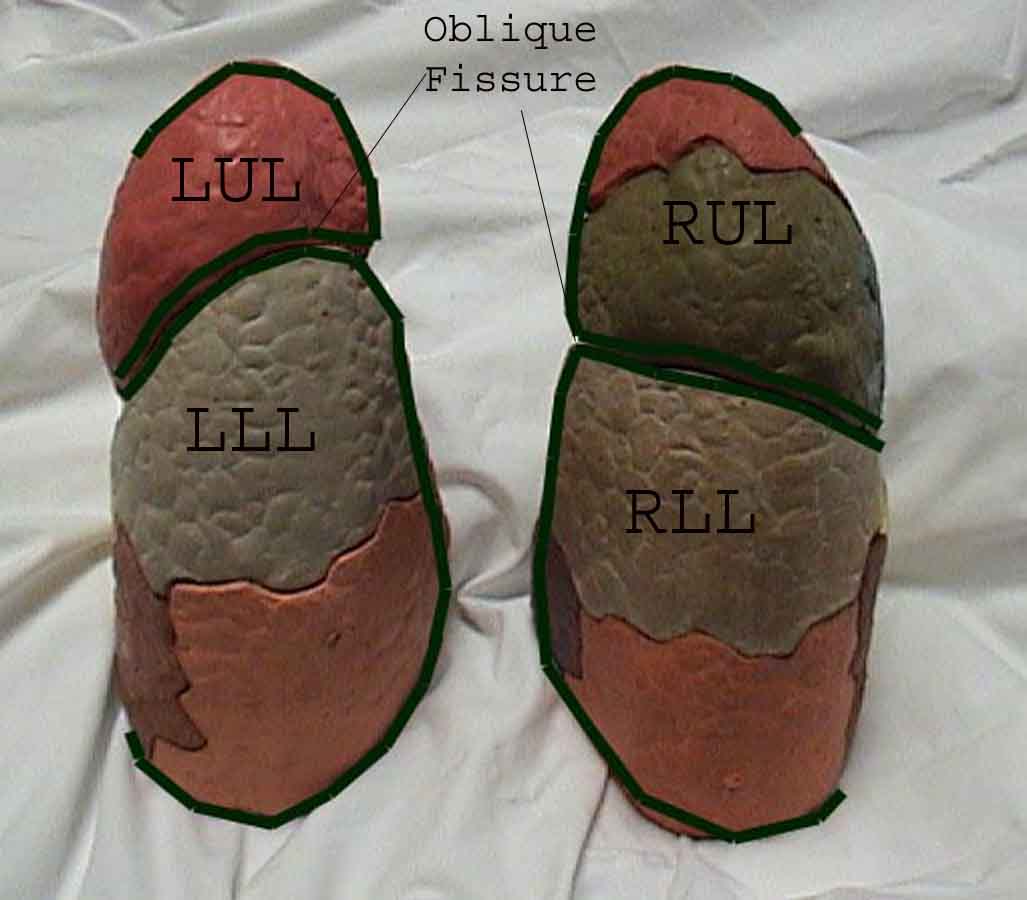
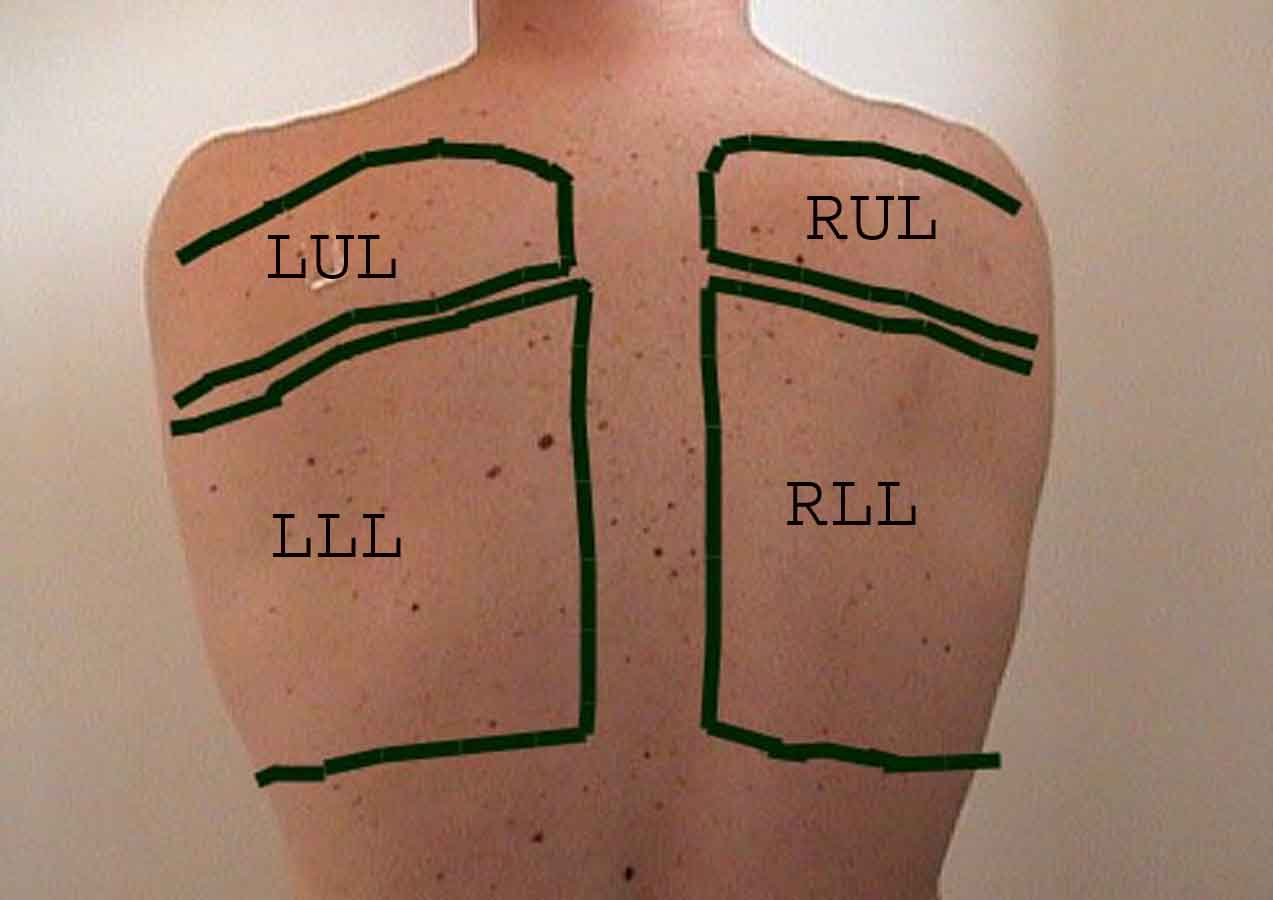
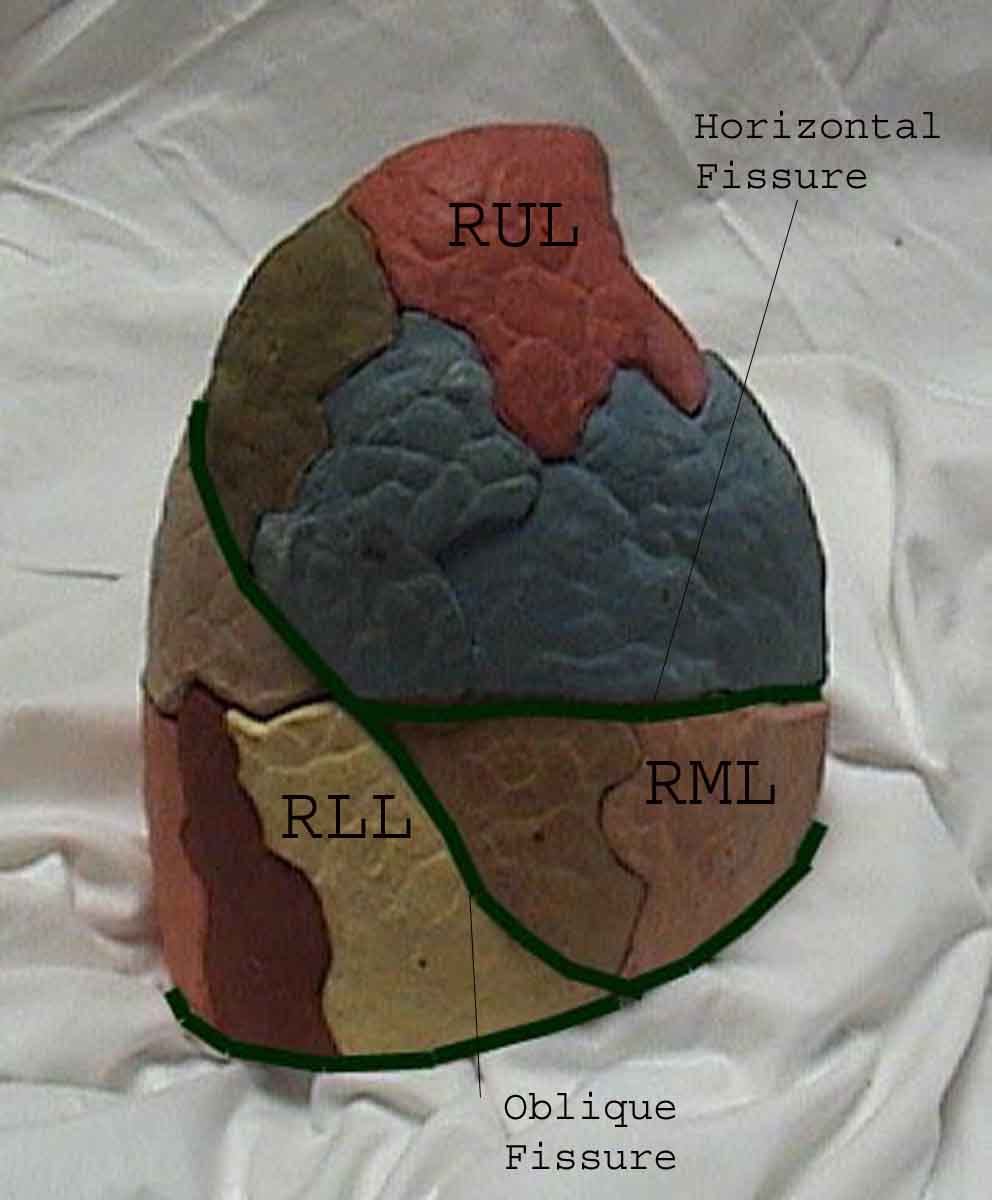
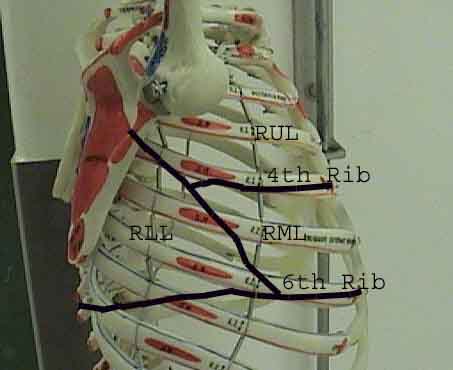
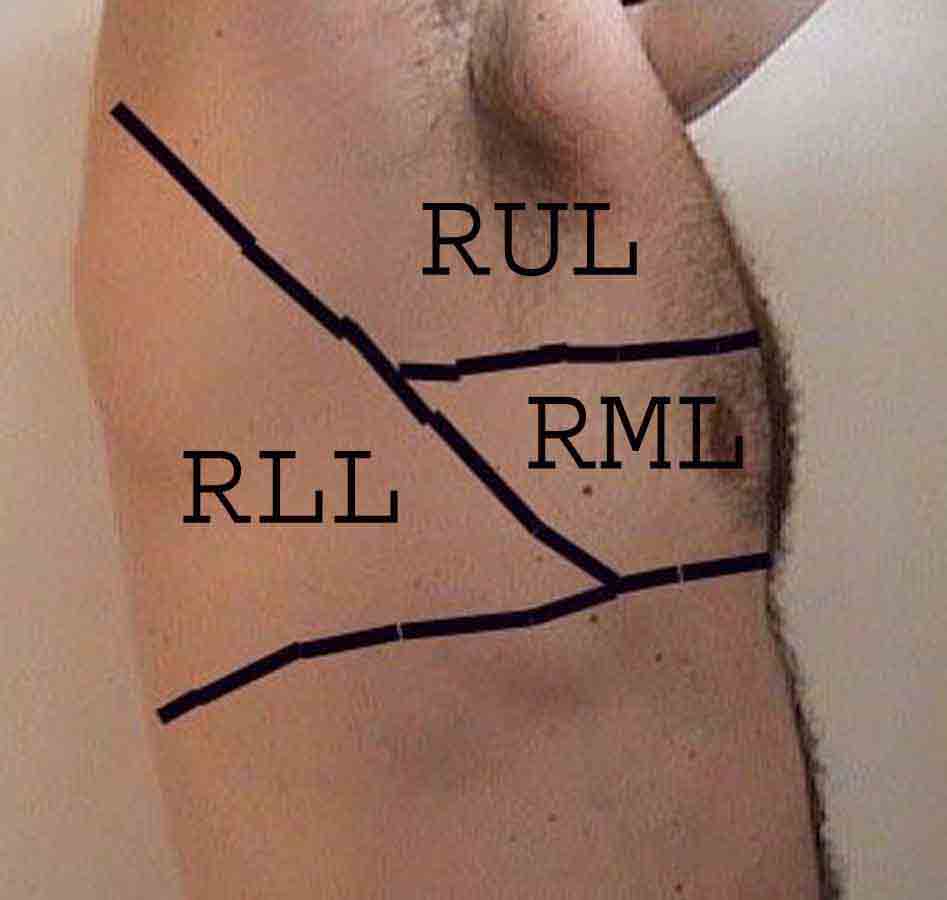
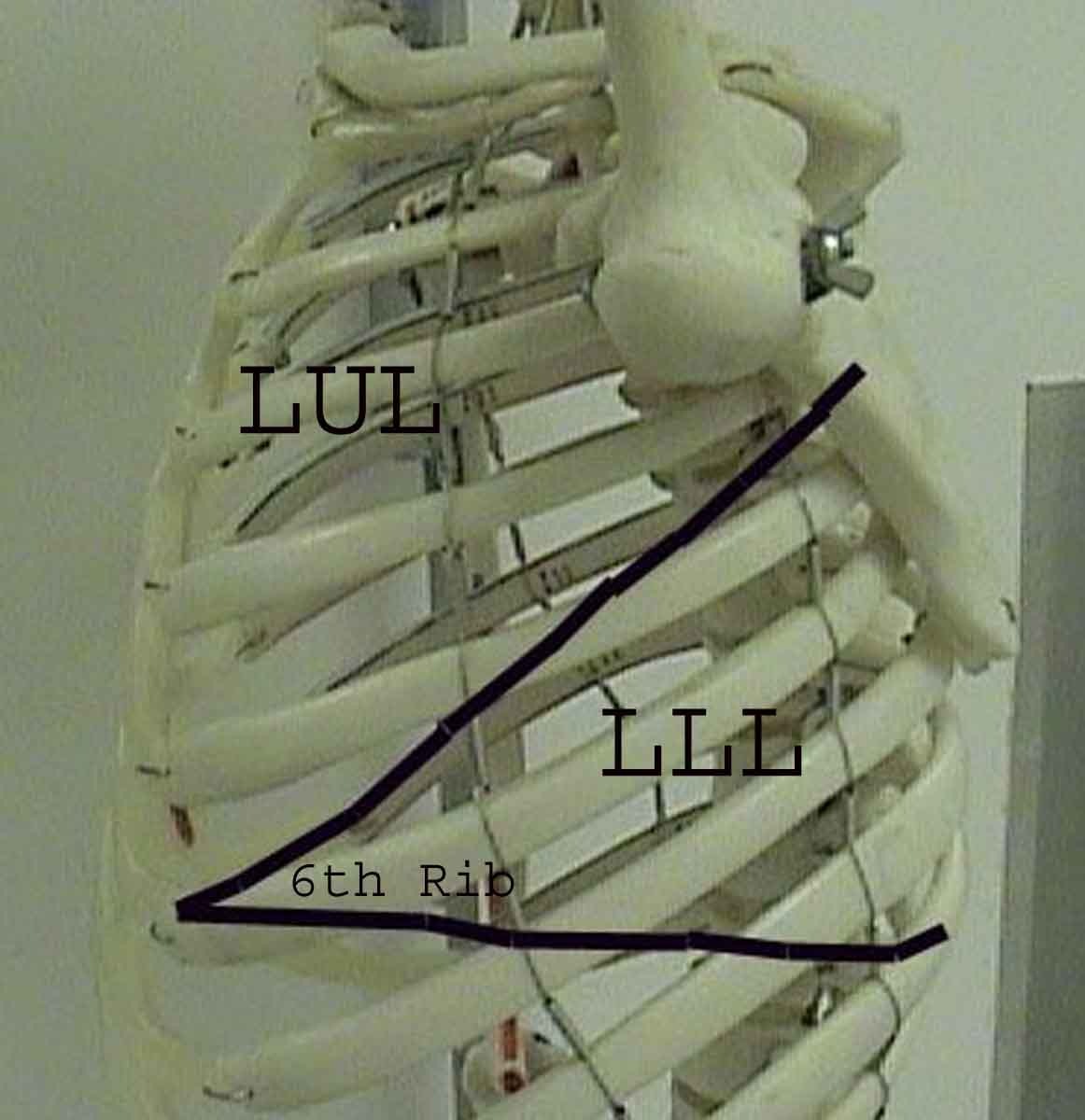
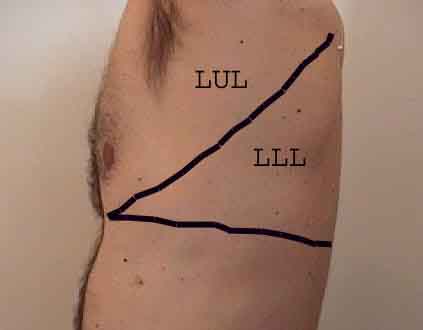
Porozumění plicní zkoušce je výrazně vylepšeno rozpoznáním vztahů mezi povrchovými strukturami, kostra a hlavní laloky plic. Uvědomte si, že to může být obtížné, protože některé povrchové body (např. Bradavky prsu) ne vždy udržují svůj přesný vztah k podkladovým strukturám. Nicméně povrchové značky vám poskytnou hrubý průvodce tím, co leží pod kůží. Následující vztahy ukazují tyto vztahy. Vícebarevné oblasti modelu plic identifikují přesné anatomické segmenty různých laloků, což při vyšetření nelze ocenit. Hlavní laloky jsou vyznačeny černě. Používají se následující zkratky: RUL = Right Upper Lobe; LUL = Levý horní lalok; RML = pravý střední lalok; RLL = pravý dolní lalok; LLL = Levý dolní lalok.


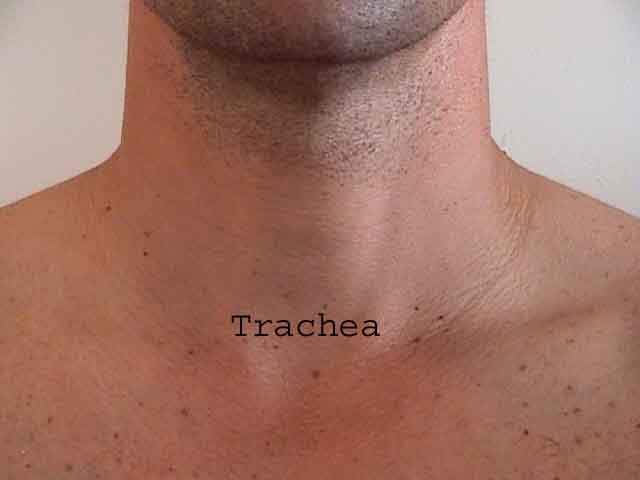
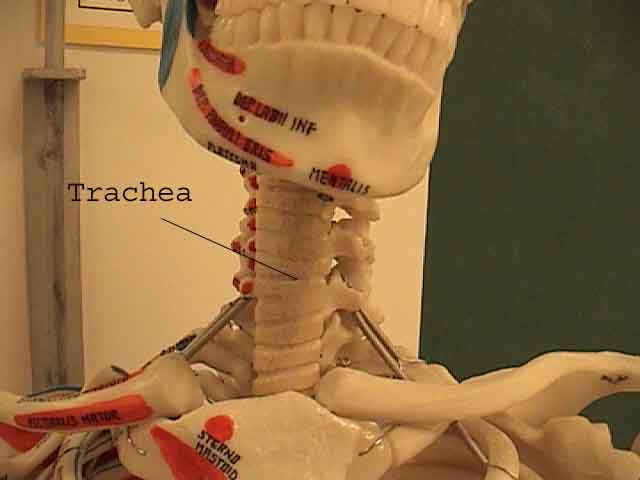
Palpace:
Palpace hraje relativně malou roli při vyšetření normálního hrudníku, protože struktura zájem (plíce) je zakrytý žebry, a proto není hmatatelný. Mezi konkrétní situace, kde to může být užitečné, patří:
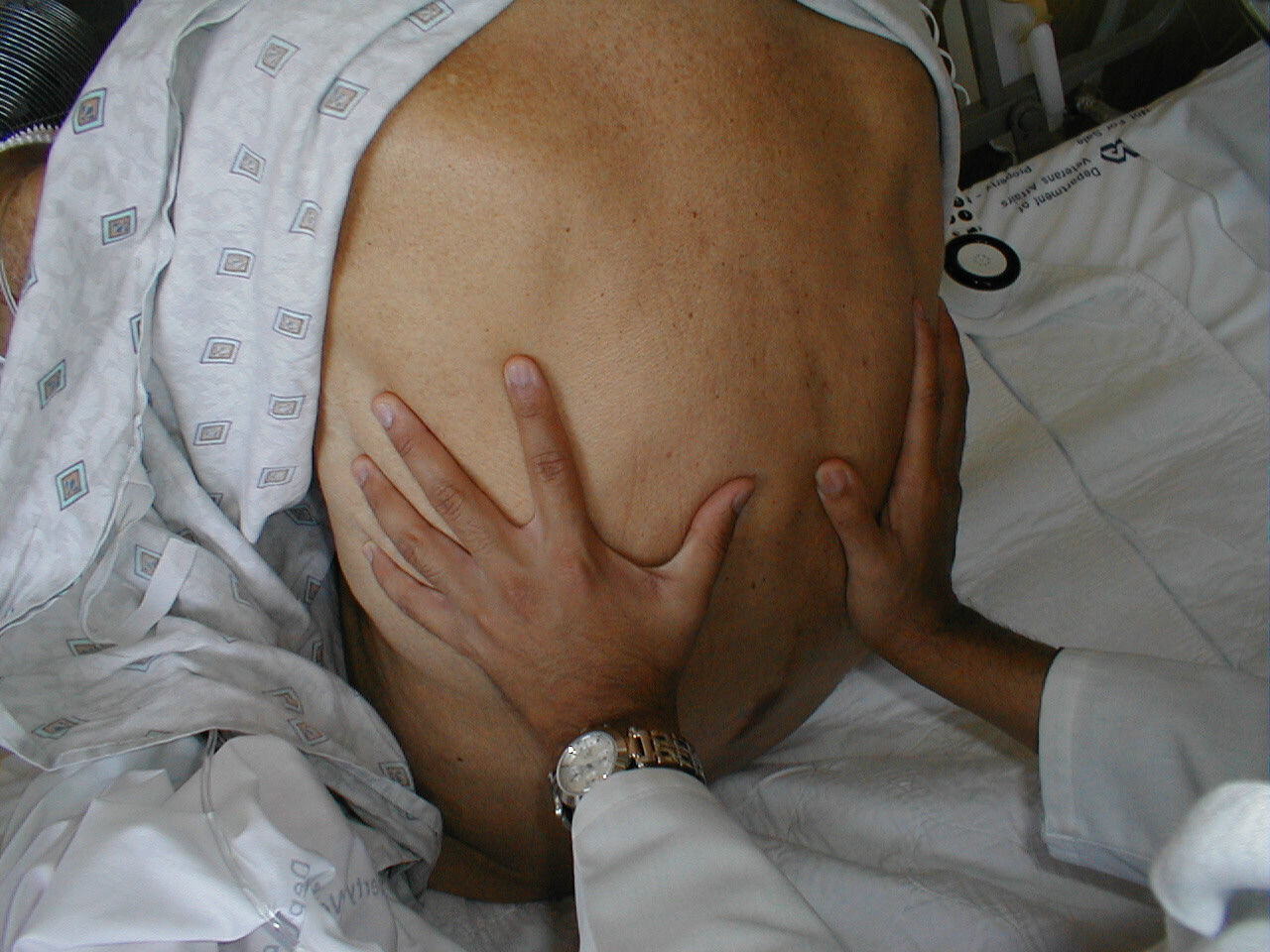
- Zdůraznění normální exkurze do hrudníku: Položte ruce na záda pacienta s palci směřujícími k páteři. Nezapomeňte si nejprve ruce otřít tak, aby před dotykem pacienta nejsou příliš chladní. Když se pacient zhluboka nadechne, měly by se vaše ruce symetricky zvednout směrem ven. Procesy, které vedou k asymetrické expanzi plic, ke kterým může dojít, když cokoli vyplní pleurální prostor (např. vzduch nebo tekutina), mohou být detekován, protože ruka na postižené straně se bude pohybovat směrem ven v menší míře. Než bude možné tuto asymetrii identifikovat při vyšetření, musí existovat spousta pleruálních nemocí.
Detekce hrudní exkurze
- Hmatový fremitus: Normální plíce přenáší hmatatelný vibrační pocit na hrudní stěnu. Toto se označuje jako fremitus a lze detekovat umístěním ulnárních aspektů obou rukou pevně na obě strany hrudníku zatímco pacient říká slova „Devadesát devět.“ Tento manévr se opakuje, dokud není zakryt celý zadní hrudník. Používají se kostní aspekty rukou, protože jsou zvláště citlivé na detekci těchto vibrací.
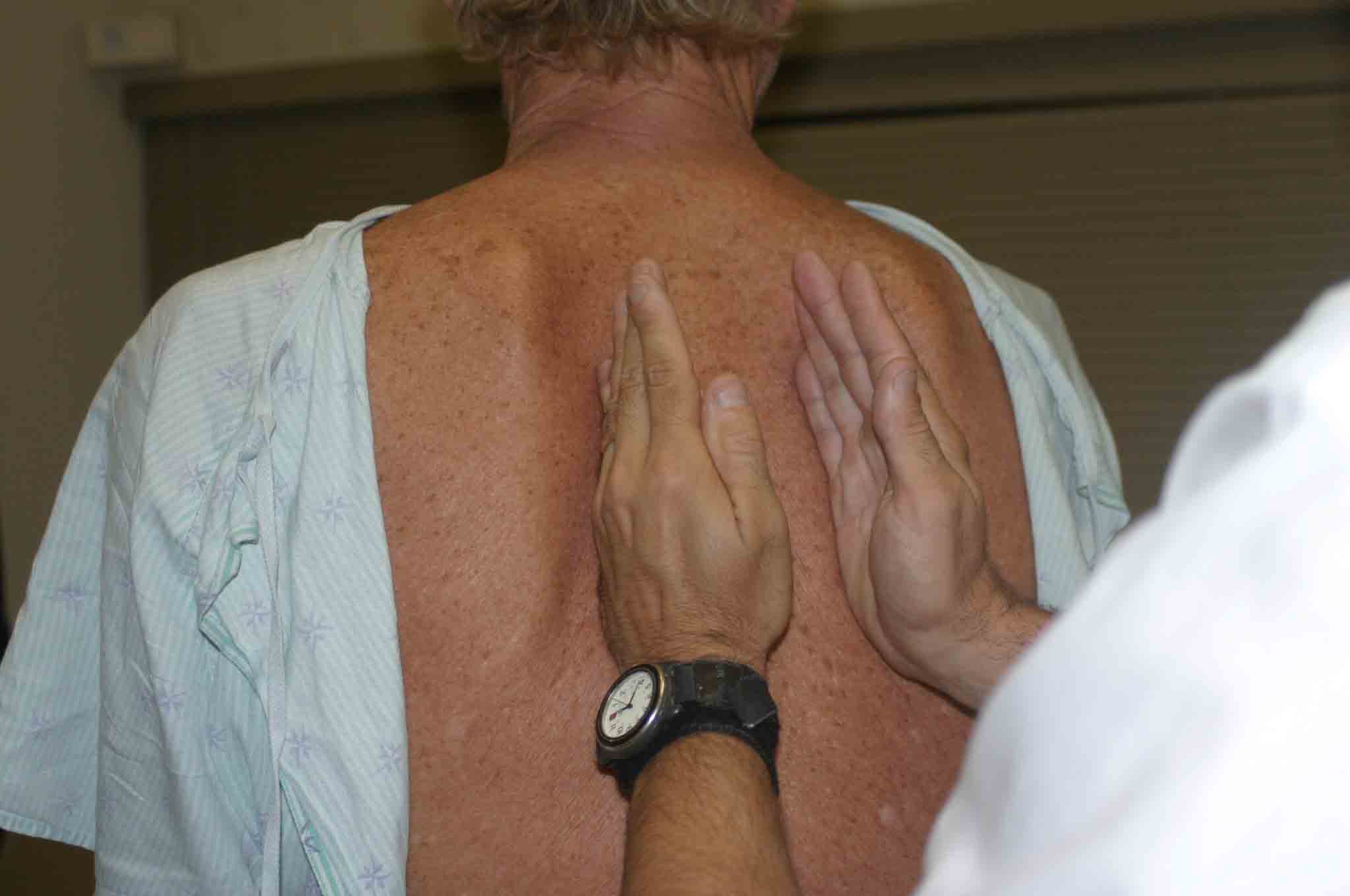 Posouzení fremitu
Posouzení fremituPatologické podmínky fremitu změní. Zejména:
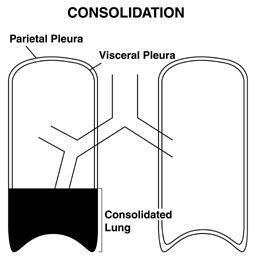
- Konsolidace plic: K konsolidaci dochází, když je plicní parenchyma plněný normálně vzduchem zaplaven tekutinou nebo tkání, nejčastěji při pneumonii. Pokud je zapojen dostatečně velký segment parenchymu, může to změnit přenos vzduchu a zvuku. Za přítomnosti konsolidace se fremitus stává výraznějším.
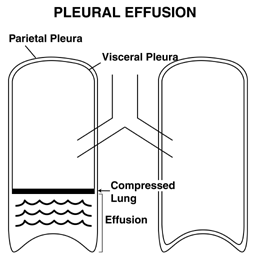
- Pleurální tekutina: Tekutina, známá jako pleurální výpotek, se může shromažďovat v potenciálním prostoru, který existuje mezi plícemi a hrudní stěnou, a posunout plíci nahoru. Fremitus nad výpotkem bude snížen.
Fremitus je obecně docela jemné zjištění a nemělo by se o něm uvažovat jako o primárním prostředku identifikace konsolidace nebo pleurální tekutiny. Může však poskytnout podpůrné důkazy, pokud další zjištění (viz níže) naznačují přítomnost některého z těchto procesů.
 Efúze a infiltráty lze snadněji pochopit pomocí houby představující plíce. V tomto modelu je infiltrát zobrazen modrým zbarvením, které napadlo samotnou houbu (houba vlevo). Výpotek je znázorněn modrou tekutinou, na které plují plíce (houba vpravo).
Efúze a infiltráty lze snadněji pochopit pomocí houby představující plíce. V tomto modelu je infiltrát zobrazen modrým zbarvením, které napadlo samotnou houbu (houba vlevo). Výpotek je znázorněn modrou tekutinou, na které plují plíce (houba vpravo). - Vyšetřování bolestivých oblastí: Pokud si pacient stěžuje na bolest v určitém místě, je zjevně důležité pečlivě se prohlédnout kolem této oblasti. Zvláštní situace (např. Trauma) navíc vyžadují pečlivou palpaci, aby se zjistily známky zlomeniny žeber, podkožního vzduchu (pocit, jako byste tlačili na Rice Krispies nebo bublinový papír) atd.
Perkuse:
Tato technika využívá skutečnosti, že náraz na povrch, který zakrývá vzduchem naplněnou strukturu (např. normální plíce), vytvoří rezonanční notu, zatímco opakování stejného manévru v dutině vyplněné tekutinou nebo tkáněmi vytvoří relativně tupý zvuk. Pokud byla normální tkáň naplněná vzduchem vytlačena tekutinou (např. Pleurální výpotek) nebo infiltrována bílými buňkami a bakteriemi (např. Zápal plic), perkuse vygeneruje tlumený tón. Alternativně procesy, které vedou k chronickému (např. Emfyzému) nebo akutnímu (např. Pneumotoraxu) zachycení vzduchu v plicích nebo pleurálním prostoru, v tomto pořadí, způsobí hyper rezonanční (tj. Více podobné bubnu) noty o bicích nástrojích. Zpočátku zjistíte, že tato dovednost je trochu nepříjemná. Nechte ruku volně se houpat na zápěstí a zatlačte prstem na cíl v dolní části zdvihu dolů.Ztuhlé zápěstí vás nutí tlačit prstem do cíle, což nevyvolá správný zvuk. Kromě toho nějakou dobu trvá, než si vytvoříte ucho pro to, co rezonuje a co ne. Několik věcí k zapamatování:
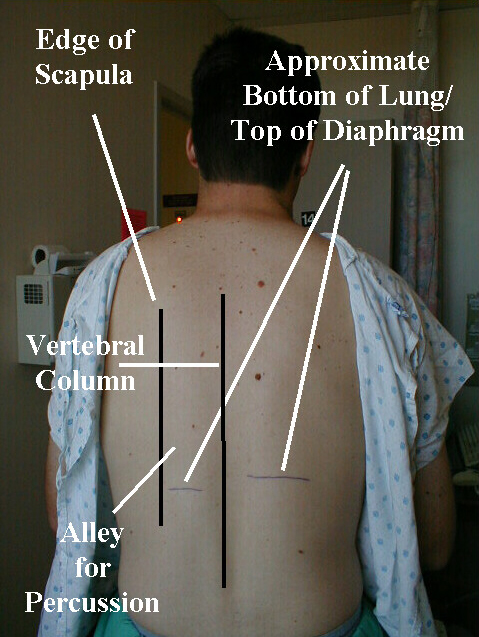
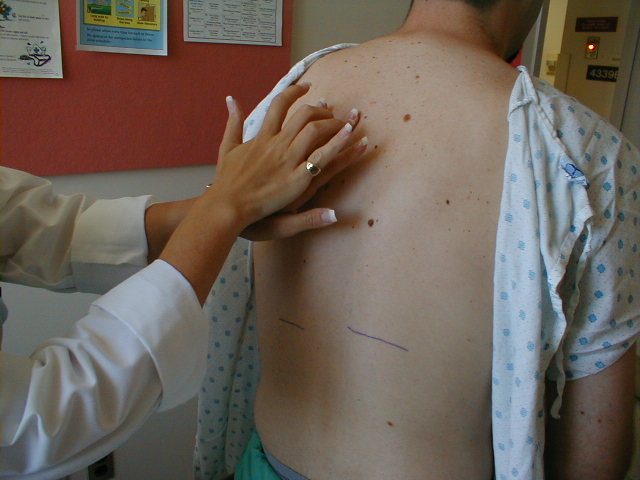
- Pokud percujete svým právem ruka, postavte se trochu na levou stranu záda pacienta.
- Požádejte pacienta, aby si zkřížil ruce před hrudníkem a každou rukou uchopil opačné rameno. To pomůže vytáhnout lopatky bočně, mimo bicí pole.
- Projděte „uličkou“, která existuje mezi lopatkou a páteří, což vám pomůže vyhnout se perkusím přes kosti.
- Pokuste se zaměřit na úder do distálního interfalangálního kloubu (tj. posledního kloubu) levého prostředního prstu špičkou pravého prostředního prstu. Dopad by měl být ostrý, takže si možná budete chtít ostříhat nehty, abyste udrželi krvácení na minimum!
- Poslední 2 falangy levého prostředního prstu by měly pevně spočívat na zádech pacienta. Pokuste se zabránit tomu, aby se zbytek vašich prstů dotýkal pacienta, nebo si na ně opřete pouze špičky, pokud je to jinak příliš trapné, aby se minimalizovalo tlumení not perucssion.
- Při úderu na jedno místo by vám měla stačit 2 nebo 3 ostrá klepnutí, ale pokud chcete, můžete dělat více. Poté posuňte ruku dolů o několik meziprostorů a manévr opakujte. Obecně by perkuse na přibližně 5 různých místech měla pokrývat jeden hemi-hrudník. Poté, co jste prozkoumali levou hruď, posuňte ruce napříč a opakujte stejný postup na pravé straně. Zjistíte-li na jedné straně jakoukoli abnormalitu, je dobré pro srovnání posunout ruce k druhé. Tímto způsobem slouží jeden hrudník jako kontrola pro druhou. Perkuse je obecně omezena na zadní plicní pole Pokud však auskultace (viz níže) odhalí abnormalitu v předním nebo bočním poli, perkuse nad těmito oblastmi může pomoci identifikovat její příčinu.
Technika perkuse
- Cílem je uvědomit si, že v určitém okamžiku, když se pohybujete dolů ke spodní části plic, se kvalita zvuku mění. To obvykle nastane, když opustíte hrudník. Není zvlášť důležité zjistit přesnou polohu bránice, i když pokud jste schopni zaznamenat rozdíl v úrovni mezi maximální inspirací a expirací, tím lépe. Nakonec si vytvoříte smysl pro kde by normální plíce měly končit pouhým pohledem na hruď. Přesná úroveň obratlů, na které to je Dojde k tomu, že není skutečně relevantní.
- „Perkuse rychlosti“ může pomoci zdůraznit rozdíl mezi tupými a rezonančními oblastmi. Během této techniky zkoušející pohybuje svou levou (tj. Neperkusní) rukou konstantní rychlostí dolů po pacientově zádech a neustále na ni poklepává, jak postupuje směrem ke spodní části hrudníku. To má sklon k skloňování (tj. změna z rezonanční na tupou) výraznější.
Procvičujte si bicí nástroje! Zkuste si najít vlastní žaludeční bublinu, která by měla být kolem levého okraje u pobřeží. Pamatujte, že vzhledem k poloze srdce poklepáním na levou hruď vyprodukujete jiný zvuk, než když budete hrát na pravou stranu. Perkujte své stěny (pokud jsou archové) a zkuste najít hřeby. Klepněte na tupperware naplněný různým množstvím vody. To vám nejen pomůže rozvinout smysl pro různé tóny, které mohou být produkovány, ale také vám umožní procvičit si tuto techniku.
Auskultace:
Před poslechem v kterékoli oblasti hrudník, připomeňte si, který plicní lalok je v dané oblasti nejlépe slyšet: dolní laloky zabírají spodní 3/4 zadních polí; pravý střední lalok slyšel v pravé podpaží; lingula v levé podpaží; horní laloky v přední části hrudníku a v horní 1/4 zadních polí. To může být velmi užitečné při pokusu určit polohu patologických procesů, které mohou být omezeny anatomickými hranicemi (např. Zápal plic). Mnoho chorobných procesů (např. Plicní edém, bronchokonstrikce) je rozptýlených a vyvolává abnormální nálezy v mnoha polích.


- Nasaďte si stetoskop tak, aby ušní kousky jsou směrovány od vás. Upravte hlavu dalekohledu tak, aby byla membrána zajištěná. Pokud si nejste jisti, lehce poškrábejte membránu, která by měla vydávat zvuk. Pokud ne, otočte hlavu a zkuste to znovu. Hlavu stetoskopu jemně protřepejte na košili, aby před umístěním nebyla příliš studená. na pokožce pacienta.
- Nejprve se prozkoumá horní část zadních polí (tj. směrem k horní části zad pacienta). Poslouchejte přes jedno místo a poté přesuňte stetoskop do stejné polohy na opačné straně a opakujte. To opět využívá jednu plíci jako zdroj srovnání pro druhou.Poslechem zhruba na 4 místech na každé straně lze zakrýt celou zadní hruď. Samozřejmě, pokud uslyšíte něco neobvyklého, budete muset poslouchat na více místech.
Poslech plic
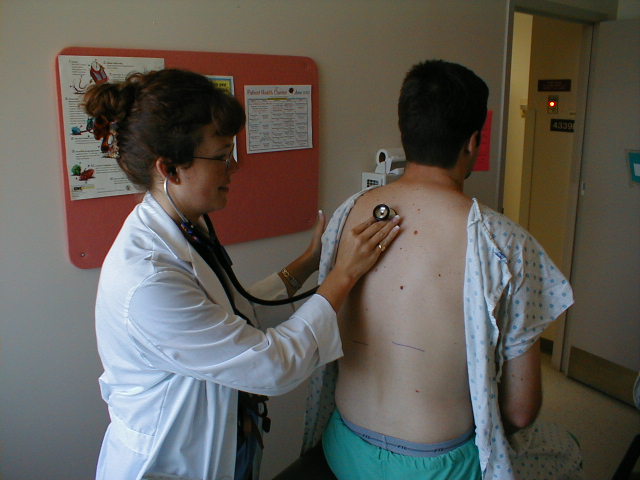
- Lingulu a pravý střední lalok lze vyšetřit, když stále stojíte za pacientem.
- Poté se posuňte dopředu a poslouchejte přední pole v stejným způsobem. Obvykle se to děje, když pacientka stále sedí vzpřímeně. Požádání pacientek o lehnutí umožní, aby jim prsa bočně odpadla, což může tuto část vyšetření usnadnit.
Myšlenky na „správu šatů“ & Vhodně / úctyhodně se dotýkajících vašich pacientů:
Obecně existuje několik zdrojů napětí týkajících se fyzické zkoušky, které jsou během vyšetření hrudníku skutečně do popředí. Patří mezi ně:
- Zkoumaná oblast musí být přiměřeně odkrytá – přesto musí být pacient co nejvíce krytý
- Potřeba palpace citlivý oblasti, aby bylo možné provést přesnou zkoušku – vyžaduje dotýkání se lidí, s nimiž jste „málo známí – trapní, zvláště pokud máte opačné pohlaví
- Jako nováčci v medicíně si zvláště uvědomujete, že tento aspekt zkoušky je „nepřirozené“ & tedy velmi citlivé .. což je dobrá věc!
Klíče k provedení citlivé, ale důkladné zkoušky:
- Než to uděláte, vysvětlete, co děláte („proč“) → potvrďte „slona v místnosti „!
- Vystavte minimální množství kůže, které je nutné – to vyžaduje“ rafinované „použití županů & (róby & female)
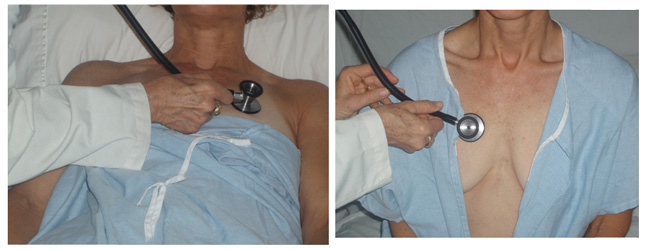
- Zkoumání srdce & plíce pacientek:
- Požádejte pt o odstranění podprsenky dříve (srdce neslyšíte) dobře přes látku)
- Hrudník vystavte pouze v nezbytném rozsahu. Při vyšetření plic můžete poslouchat přední pole odhalením pouze horní části prsou (viz obrázek níže).
- Požádejte o pomoc pacienta a požádejte ho, aby zvedla prsa do polohy, která zvyšuje vaši schopnost naslouchat srdci.
- Nespěchejte, nejednejte bezcitná móda nebo způsobovat bolest
- PROSÍM … nezkoumejte části těla skrz šaty jako:
- Odráží to špatnou techniku
- Bude vám chybět
- „Ztratíte body za bodované zkoušky (OBSE, CPX, USMLE)!

Několik dalších věcí, které stojí za zmínku.
- Zeptejte se během zkoušky se pacient pomalu a zhluboka nadechuje ústy. To nutí pacienta pohybovat se s každým dechem větším objemem vzduchu, což zvyšuje dobu trvání, intenzitu a tím detekovatelnost jakýchkoli neobvyklých zvuků dechu, které by se mohly vyskytnout.
- Někdy je užitečné nechat pacienta kašlat několikrát před zahájením auskultace. Tím se odstraní sekrece dýchacích cest a otevřou se malé atelektické (tj. zhroucené) oblasti na plicních základnách.
- Pokud pacient nemůže sedět (např. v případě neurologických onemocnění, pooperační) stavy atd.), auskultaci lze provést, když leží pacient na boku. Pokud pacient není schopen se sám pohybovat, získejte pomoc. V případech, kdy ani toho nelze dosáhnout, lze provést minimální vyšetření poslechem do strany / dozadu, když pacient zůstává na zádech.
- Požadavek, aby pacient násilně vydechl, občas pomůže zvýraznit neobvyklé zvuky dechu (zejména sípání), které nemusí být slyšet, když dýchají při normálních rychlostech.
Co můžete očekávat, že uslyšíte? Několik základních zvuků, které je třeba poslouchat:
- Zdravý jedinec dýchající ústy při normálních přílivových objemech vydává měkký inspirační zvuk, jak vzduch proudí do plic, při výdechu se vytváří malý hluk. Tyto zvuky se označují jako zvuky dechové cévy.
- Pípání jsou zvuky pískajícího typu vydávané během výdechu (a někdy i inspirace), kdy je vzduch protlačován dýchacími cestami zúženými bronchokonstrikcí, sekrety nebo souvisejícím edémem sliznice. Protože k tomu nejčastěji dochází ve spojení s difúzními procesy, které ovlivňují všechny laloky plic (např. Astma a emfyzém), je často slyšet ve všech oblastech. V případech významné bronchokonstrikce se exspirační fáze dýchání (ve srovnání s inspirací) znatelně prodlužuje. Kliničtí lékaři to označují jako pokles poměru I k E. Čím větší je překážka, tím delší je výdech ve vztahu k inspiraci.Někdy se může objevit zúžení dýchacích cest při zúžení dýchacích cest, pokud je omezeno na jednu anatomickou oblast, jako by to mohlo nastat u obstrukčního nádoru nebo bronchokonstrikce vyvolané pneumonií. Sípání slyšené pouze na inspiraci se označuje jako stridor a je spojeno s mechanickou překážkou na úrovni průdušnice / horních dýchacích cest. To lze nejlépe ocenit umístěním stetoskopu přímo na průdušnici.
- Rales (aka praskání) jsou škrábavé zvuky, které se vyskytují ve spojení s procesy, které způsobují hromadění tekutiny v alveolárních a intersticiálních prostorech. Zvuk je podobný zvuku vytvářenému třením pramenů vlasů blízko ucha. Plicní edém je pravděpodobně nejběžnější příčinou, přinejmenším u starší dospělé populace, a vede k symetrickým nálezům. K tomu obvykle dochází nejdříve v nejzávislejších částech dolních laloků a postupuje se od základny směrem k vrcholům, jak nemoc postupuje. Na druhé straně může pneumonie vést k diskrétním oblastem alveolární výplně, a proto může způsobit praskliny omezené na konkrétní oblast plic. Velmi výrazné, difúzní, suchě znějící praskání, podobné hluku vytvářenému při oddělování kousků suchého zipu, je způsobeno plicní fibrózou, což je relativně neobvyklý stav.
- Husté zpevnění plicního parenchymu, jaké může nastat pneumonie, vede k přenosu velkých zvuků dýchacích cest (tj. těch, které obvykle slyšíte při poslechu přes průdušnici … známé jako zvuky tubulárního nebo bronchiálního dechu) na periferii. V tomto nastavení působí konsolidovaná plíce jako úžasné vodivé médium, které přenáší centrální zvuky přímo na okraje. Je to velmi podobné hluku vytvářenému při dýchání přes šnorchl. Dále, pokud nařídíte pacientovi vyslovit písmeno „eee“, je detekováno během auskultace přes zapojený lalok jako nazálně znějící „aaa“. Tyto „eee“ Změny „na„ aaa “se označují jako egofonie. Při prvním zjištění si myslíte, že pacient ve skutečnosti říká„ aaa “… nechte je několikrát opakovat, abyste se ujistili, že skutečně sledují vaše směry!
- Sekrece, které se tvoří / shromažďují ve větších dýchacích cestách, jak se může objevit při bronchitidě nebo jiném procesu tvorby sliznic, mohou vydávat šumivý zvuk podobný zvuku vydávanému při nasávání posledních kousků mléčný koktejl slámou. Tyto zvuky se označují jako ronchi.
- Auskultace pleurálním výpotkem vyprodukuje velmi tlumený zvuk. Pokud však pozorně posloucháte oblast v horní části výpotku, můžete slyšet zvuky naznačující konsolidaci pocházející z plic, které jsou stlačeny tekutinou tlačící zespodu. Asymetrické výpotky jsou pravděpodobně snadněji detekovatelné, protože při vyšetření obou stran hrudníku způsobí různé nálezy.
- Auskultace pacientů s těžkým a stabilním emfyzémem vyprodukuje velmi málo zvuku. Tito pacienti trpí významnou destrukcí plic a zachycením vzduchu, což má za následek jejich dýchání při malých dechových objemech, které nevytvářejí téměř žádný hluk. Dýchavičnost se objevuje, když existuje superponovaný akutní zánětlivý proces (viz výše).
Většina výše uvedených technik je doplňková. Tupost zjištěná například u perkusí může představovat buď konsolidaci plic, nebo pleurální výpotek. Auskultace ve stejné oblasti by měla pomoci rozlišovat mezi těmito možnostmi, protože konsolidace generuje zvuky bronchiálního dechu, zatímco výpotek je spojen s relativní absencí zvuku. Podobně se fremitus zvýší při konsolidaci a sníží se při výpotku. Proto může být nutné opakovat určité aspekty zkoušky s použitím jednoho nálezu k potvrzení důležitosti druhého. Několik nálezů je patognomických. Mají svůj největší význam, pokud jsou použity společně k malování nejinformativnějšího obrazu.
Ukázkové zvuky plic
(s laskavým svolením Dr. Michael Wilkes, MD– UC Davis a UCLA Schools of Medicine )
- Bronchiální dechové zvuky
- vesikulární dechové zvuky
- praskání
- pískání
- Stridor
- Normal Voice E
- Egophony
 Asuscultation Assistant – omezené vzorkování plicních zvuků najdete na tomto webu.
Asuscultation Assistant – omezené vzorkování plicních zvuků najdete na tomto webu. 
Pacient si často stěžuje na příznak vyvolaný aktivitou nebo pohybem . Dýchavičnost při námaze, jeden takový příklad, může být markerem významné srdeční nebo plicní dysfunkce. Počáteční vyšetření může být relativně nezjistitelné.V takových případech považujte pozorovanou pohyblivost (s použitím pulzního oxymetru, zařízení, které nepřetržitě měří srdeční frekvenci a saturaci kyslíkem, je-li k dispozici) jako dynamické rozšíření srdečních a plicních vyšetření. Vyčíslení tolerance cvičení u pacienta z hlediska vzdálenosti a / nebo doby chůze může poskytnout informace kritické pro hodnocení příznaků vyvolaných aktivitou. Může také pomoci odhalit nemoc, která by nebyla zjevná, pokud by pacient nebyl vyzván k provedení úkolu, který by zpochybňoval jejich narušené rezervy. Věnujte zvláštní pozornost rychlosti chůze pacienta, délce aktivity, ujeté vzdálenosti, rozvoji dušnosti, změnám srdeční frekvence a saturaci kyslíkem, schopnosti mluvit během cvičení a všemu dalšímu, co pacient identifikuje jako omezení své aktivity . Objektivní data odvozená z tohoto testu s nízkou technologií vám mohou pomoci při určování závažnosti onemocnění a příznaků, pomáhat vytvářet seznam možných diagnóz a pomáhat vám při racionálním používání dalších testů k dalšímu vymezení povahy problému. zvláště užitečné při poskytování objektivních informací, když se příznaky zdají nepřiměřené nálezům Zdá se, že nedostatky mají značné množství nemocí. Rovněž vygeneruje měření, na které se můžete během následných hodnocení vrátit, abyste zjistili, zda došlo ke skutečné změně funkčního stavu.