Poprvé popsaný australským oftalmologem Thomasem Springem, MD, v roce 1974, obří papilární konjunktivitida (GPC) je exogenní oční zánětlivý stav, který se běžně vyskytuje u kontaktních čoček nositelé a pacienti s oční protézou nebo exponovanými stehy po operaci.1 GPC je často nesprávně označen jako alergická reakce na životní prostředí a je ve skutečnosti výsledkem papilárních změn v tarzální palpebrální spojivce oka jako součást hypersenzitivity zprostředkované imunoglobulinem E (IgE) reakce na přítomnost čočky.
Přechod na každodenní likvidaci kontaktních čoček v posledních letech vedl k výraznému snížení papilárních odpovědí spojivky – ale pouze u prezentací souvisejících s kontaktními čočkami. Jiné typy papilární konjunktivitidy běžně spojené s (nebo zaměňované) s GPC zahrnují jarní keratokonjunktivitidu (VKC) a atopickou keratokonjunktivitidu (AKC). Tento článek se bude věnovat různým alergickým reakcím, které mohou zahrnovat i papilární reakci.
„Je sezóna
VKC je chronická alergická konjunktivitida, která postihuje děti a mladé dospělé, zejména chlapce, obvykle ve věku mezi šest a 18,2 Pacienti s VKC mají často rodinnou anamnézu atopických onemocnění, jako jsou sezónní alergie, astma, rýma a ekzémy. Atopické onemocnění může být častější u mladých mužů. Mezi běžné příznaky patří svědění, fotofobie, pálení, zarudnutí, vylučování hlenu a slzení; často se prezentace řídí sezónním vzorem, přičemž nejhorší příznaky se vyskytují na jaře a počátkem léta.2 Upozorňujeme však, že VKC není pouze onemocněním zprostředkovaným IgE, protože není spojeno s pozitivním kožním testem nebo RAST u 42% až 47% pacientů.2
Klinicky jsou případy VKC klasifikovány jako limbální, palpebrální nebo smíšené. Palpebrální forma se obvykle projevuje zvětšenými papilami primárně podél horní tarzální spojivky, povrchovou keratitidou a spojivkovou hyperemií; druhý má tendenci mít spíše růžovou barvu než červenou, jako u akutnějších forem konjunktivitidy.
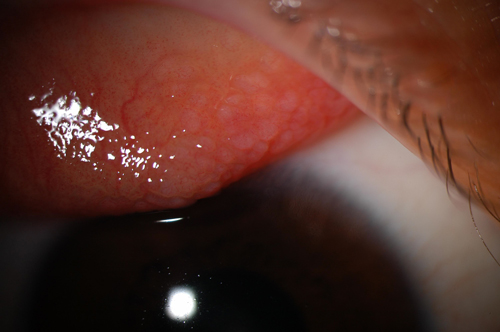
V limbální formě, o které se předpokládá, že je častější u jedinců s tmavou pletí z Afriky a Indie, pravděpodobně kvůli horkému podnebí, vykazuje oční spojivka papilární reakci bez tvorby obřích papil. Místo toho se Horner-Trantasovy tečky, které jsou ústředními sbírkami eosinofilů, prezentují jako limbální papily spojené s epiteliálními infiltráty. Vynikající bodová keratopatie existuje u obou forem onemocnění.
V závažných případech se mohou bodové léze sloučit do sterilního vředu ve tvaru štítu, známého jako jarní vřed, který se nachází mezi střední a horní třetinou rohovky.
Jarní keratokonjunktivitida se obvykle léčí kombinovanými očními kapkami, které působí jako antihistaminikum i jako stabilizátor žírných buněk. Tyto antihistaminikum / stabilizátory žírných buněk lze předepsat buď na sezónní alergie, nebo celoročně, pokud je VKC celoroční onemocnění, bez rizika jakýchkoli vedlejších účinků dlouhodobého užívání. Bez ohledu na to by měla být léčba zahájena, jakmile je zjištěna VKC, aby se stav co nejrychleji zvládl.
V závažnějších případech VKC chybí antihistaminikům / stabilizátorům žírných buněk schopnost léčit onemocnění, takže aktuální místo toho mohou být zapotřebí steroidy. Vzhledem k tomu, že dávkování a síla topických steroidů se liší, je třeba je vybírat pečlivě. Studie porovnávající prednisolon, fluorometholon a loteprednol nezjistila žádné významné rozdíly mezi skupinami, pokud jde o příznaky a příznaky – všechny ukázaly postupné zlepšování. Byla však pozorována tvorba pannu ve skupině fluormetolonu a významné zvýšení nitroočního tlaku ve skupině prednisolonu.3
K léčbě VKC lze použít také lokální cyklosporin. Šestiměsíční prospektivní studie 2 597 pacientů v Japonsku korelovala s významným snížením symptomů s použitím topického cyklosporinu.4 Ve skutečnosti je 30% pacientů užívajících topické steroidy dokázalo vysadit je do tří měsíců. Nežádoucí účinky – nejčastěji podráždění očí – byly zjištěny u 7,44% pacientů.
V samostatné studii provedené v Itálii bylo 156 dětem s VKC podáváno dvakrát až čtyřikrát denně 1% nebo 2% koncentrace cyklosporinu a sledováno po dobu dvou až sedmi let. Celkově se oční objektivní skóre významně zlepšila, což naznačuje, že obě koncentrace cyklosporinových očních kapek jsou bezpečné a účinné pro dlouhodobou léčbu VKC.5
Uznání AKC
AKC, poprvé hlášeno v roce 1952 Michaelem Hoganem, MD je relativně neobvyklý, ale potenciálně oslepující stav, který se vyskytuje u 20% až 40% lidí s atopickou dermatitidou.AKC je také úzce spojena se současným ekzémem (95%) a astmatem (87%) a je častější u mužů než u žen s nástupem od pozdních dospívajících do 50 let.7
V AKC hypersenzitivní reakce typu I (okamžité) a typu IV (opožděné) přispívají k zánětlivým změnám spojivky a rohovky. Během exacerbací měli pacienti zvýšené hladiny IgE v slzách a séru, zvýšené cirkulující B-buňky a snížené hladiny T-buněk. Mezi běžné oční příznaky AKC (s malými nebo žádnými sezónními výkyvy) tedy patří svědění, slzení, výtok oleje, pálení, fotofobie a snížené vidění.
AKC může také ovlivnit pokožku očních víček ekzémem (např. dermatitidou a keratinizací). Dále může být přítomna blefaritida a dysfunkce meibomické žlázy, stejně jako chemóza spojivky s papilární reakcí, která je výraznější v dolní tarzální spojivce, na rozdíl od reakce u VKC. Tečky Horner-Trantas se však vyskytují jen zřídka. Při chronickém zánětu může fibróza nebo zjizvení spojivky vést k vzniku symblepharonu. Na začátku AKC může být přítomno barvení rohovky; jak AKC postupuje, může se objevit neovaskularizace rohovky, zjizvení stromatu a ulcerace.
Existuje také silná souvislost mezi keratitidou herpes simplex a AKC. Navíc může být keratokonus spojen s AKC, což může souviset s chronickým třením očí.
AKC může také nakonec vést k trvale sníženému vidění nebo slepotě způsobené komplikacemi rohovky, včetně: chronické povrchové bodové keratitidy, přetrvávajících epiteliálních defektů, zjizvení nebo ztenčení rohovky a keratokonusu.8 Může se také objevit katarakta a symblepharon.
Podobně jako u VKC, možnosti léčby AKC zahrnují lokální antihistaminika / stabilizátory žírných buněk, topické steroidy, topický cyklosporin a další imunosupresiva, jako je takrolimus a pimekrolimus. 9,10 Kromě toho mohou perorální antihistaminika a steroidy pomoci poskytnout okamžité příznaky úleva.
Co je to GPC?
Tento stav, známý také jako papilární konjunktivitida vyvolaná kontaktními čočkami (CLPC), je výsledkem imunologické odpovědi v kombinaci s mechanickým traumatem. Obvykle je vyvoláván pohybem očních víček nad cizím předmětem, jako je kontaktní čočka, který může mít pod sebou pyl, bakterie nebo jiné alergeny.
U CLPC dochází k nespecifickému papilárnímu zánětu na horní tarzální spojivce. Papillae se zvětšují a postupuje se v závažnosti, jak nemoc postupuje k charakteristickým velkým papilám (o průměru větším než 0,3 mm) na tarzální spojivce.12 Občas se objeví zánět bulbární spojivky a na rohovce může být skvrnitost .
GPC z opotřebení kontaktních čoček se nejčastěji připisuje častému pohybu okraje čočky proti oku během blikání. V průměru mladí muži mrkají 9 600krát denně, zatímco mladé ženy 15 000krát. S věkem se míra mrkání zvyšuje na 22 000krát za den.16 To může někdy vést k chronickému podráždění, které vede k zánětu.
Biofilm na kontaktní čočce je dalším faktorem ovlivňujícím vývoj GPC. Výměna polymeru kontaktních čoček u pacienta s GPC může snížit pravděpodobnost opakování GPC, protože usazeniny na povrchu kontaktní čočky závisí na typu čočky.17 Například kontaktní čočky s vyšším obsahem vody vytvářejí více usazenin než čočky s nižším obsahem vody.21 Bílkovinné usazeniny konkrétně závisí na obsahu polymeru, struktuře a náboji. 22,23 Studie prokázaly, že čočky s vysokým obsahem vody i iontovými vlastnostmi mají nejvyšší množství bílkovinných usazenin. / p>
U pacientů s pravidelným astigmatismem a normální rohovkou je možné změnit typ materiálu čočky. U pacientů s nepravidelným astigmatismem, jako je keratokonus nebo po penetrační keratoplastice, však nemusí být možné materiál změnit. V těchto případech mohou být užitečné peroxidové dezinfekční roztoky. Účinné může být také použití čisticího prostředku na bázi alkoholu po dobu 30 sekund denně (Miraflow, Novartis) nebo dvousložkového čisticího prostředku s chlornanem sodným a bromidem draselným (Progent, Menicon) po dobu 30 minut jednou až dvakrát týdně.
Prezentace GPC
GPC související s kontaktními čočkami se může prezentovat kdykoli od několika týdnů do několika let po zahájení nošení čoček. Je to obvykle bilaterální, ale může být asymetrické v prezentaci. Příznaky GPC jsou spojeny se všemi typy kontaktních čoček (tj. GP, hydrogel, silikonový hydrogel, na zádech, sklerální, protetické); nejlepší možností čoček však mohou být denní jednorázové čočky, protože zvýšení frekvence výměny kontaktních čoček může také snížit výskyt GPC.17 Mezi příznaky patří zvýšený výtok hlenu, rozmazané vidění, pocit cizího tělesa, nadměrný pohyb kontaktních čoček, snížená tolerance kontaktních čoček a snížená doba nošení kontaktních čoček. 13,15 Štítové vředy chybí, na rozdíl od VKC.
V GPC také obvykle není přítomno svědění, což je známka skutečného alergického onemocnění. Alergie však hraje určitou roli: ve studii provedené Donshikem byla souběžná alergie přítomna u více než 26% pacientů s GPC a pacienti s alergickými stavy měli závažnější příznaky a příznaky než nealergičtí jedinci.14
Nedávný výzkum osvětluje mnoho mediátorů zánětu v GPC. Bylo prokázáno, že pacienti mají zvýšené hladiny chemokinů a cytokinů, jako jsou IL-8, IL-6, IL-11; makrofágový zánětlivý protein-delta; tkáňový inhibitor metaloproteináz-2 faktoru stimulujícího kolonie makrofágů; a monokiny indukovaný gama interferon, eotaxin, plicní a aktivací regulované CC chemokiny.18 Navíc membránové epiteliální buňky (M-buňky) a B-lymfocyty hrají roli v patogenezi CLPC pro vazbu a translokaci antigenu a patogenu. 19
Léčba a prevence
Protože patofyziologie GPC je složitá a kombinuje imunitní i mechanické mechanismy, je pochopení těchto mechanismů důležité jak při léčbě, tak při prevenci GPC.17 V současné době řídit GPC , je rozumné zaměřit se na prevenci; identifikace a odstranění příčiny, jako jsou usazeniny čoček přispívající k zánětlivé reakci, je tedy zásadní pro vyřešení GPC. Navíc, protože GPC spojené s měkkými kontaktními čočkami je častější než GPC, které pramení z opotřebení čoček propouštějících plyn, může změna materiálu GP pomoci eliminovat GPC.14 Úprava okraje kontaktních čoček může také pomoci předcházet nebo eliminovat GPC. Pacienti by měli být také poučeni o správných návycích péče o čočky a hygieně rukou, protože mohou pomoci zabránit úlomkům povrchu kontaktních čoček, které by mohly vést k GPC.
Častější výměna kontaktních čoček, zejména jednodenních kontaktních čoček na jedno použití, může také snížit výskyt GPC. Ve studii hodnotící 47 nositelů kontaktních čoček publikované v roce 1999 byl GPC přítomen u 36% pacientů, jejichž plány výměny kontaktních čoček přesahovaly čtyři týdny, ve srovnání se 4,5% těch, kteří měnili kontaktní čočky častěji než jednou za čtyři týdny.20 GPC stále omezuje schopnost některých pacientů nosit kontaktní čočky, a to i přes častější intervaly výměny a nové materiály čoček.
Léčba problému
Může stačit dočasné přerušení nošení kontaktních čoček na jeden až tři týdny. aby se příznaky GPC zmenšily, i když vyřešení papil může trvat měsíce. Přechod na častější výměnu kontaktních čoček je užitečný k minimalizaci výskytu GPC, jakmile pacient obnoví nošení kontaktních čoček.
Místní steroidy, jako je Lotemax (loteprednol etabonát, Bausch + Lomb), lze použít k léčbě zánětu spojeného s těžšími GPC. Dlouhodobé užívání topických steroidů však může mít potenciální vedlejší účinky, jako je zvýšený nitrooční tlak, glaukom a katarakta. Mohou být také použity antihistaminikum / stabilizátory žírných buněk; mají však omezenou užitečnost, protože GPC není primárně odpovědí zprostředkovanou žírnými buňkami, jako je sezónní alergická konjunktivitida. Nejdůležitější je však důležité přerušit nošení kontaktních čoček, dokud se GPC nezlepší.20 Pokud není možné úplně přerušit nošení čoček, například v případech, jako je keratokonus, měla by se doba nošení čoček co nejvíce snížit, dokud GPC zlepšuje.
V expozici GPC související se stehy a sklerální expozici spony je lokalizovaná oblast GPC na horní tarzální spojivce překrývající urážlivý steh diagnostikou pro GPC. K uvolněným exponovaným švům mohou být připojeny sliznice. Léčba GPC související se stehy je odstranění exponovaných stehů.
GPC související s protézami je kombinací přecitlivělosti typu I a IV, navíc k chronickému traumatu horní tarzální spojivky během blikání. Na protetickém zařízení se může tvořit hlenový povlak. Léčebným přístupem v GPC souvisejícím s protézami je zvýšení frekvence odstraňování, čištění a leštění protetického zařízení. Pokud je to indikováno, mohou být také použity antihistaminikum / stabilizátory žírných buněk, neměly by však být primární léčbou.
Nyní, když chápeme, že GPC je zánětlivý stav, který je výsledkem opakovaného mechanického podráždění, nikoli konvenční alergie, můžeme použít naše nástroje v klinické praxi k lepší diagnostice a prevenci GPC.
Dr. Barnett je hlavní optometristou v UC Davis Medical Center, kde se specializuje na onemocnění předního segmentu a speciální kontaktní čočky. Přednáší a rozsáhle publikuje o suchém oku, onemocnění předních segmentů, kontaktních čočkách, síťování kolagenu a vytváření zdravé rovnováhy mezi pracovním a domácím životem žen v optometrii. Působí ve správních radách Women of Vision, Institutu pro čočky propouštějící plyn a Scleral Lens Education Society.