US Pharm. 2018; 43 (7): 22-26.
ABSTRAKT: Statiny jsou třídou léků široce používaných pro primární a sekundární prevenci kardiovaskulárních příhod. Se šesti statiny, které jsou k dispozici obecně, lze výběr vhodné látky určit na základě faktorů specifických pro daný lék, včetně úvah o dávkování, lékových interakcí a nežádoucích účinků. Individuální plány péče o pacienta mohou být vytvořeny na základě údajů z důležitých klinických studií, rozdílů v pokynech a současných doporučení pro zvládání dvou hlavních nežádoucích účinků spojených s užíváním statinů.
Základním kamenem léčby dyslipidemií je použití Inhibitory 3-hydroxy-3-methylglutaryl-koenzymu A reduktázy, běžněji známé jako statiny. S řadou generických možností na trhu a silnými důkazy podporujícími jejich použití jsou statiny jedním z nejčastěji předepisovaných léků na světě.1 Časté užívání těchto látek však vedlo k neustálému zkoumání jejich bezpečnosti a neustálé debatě o jejich role v terapii. Tento článek, který se zaměřuje na generické statiny, zvýrazní debatu o roli statinů v terapii, diskutuje o správném použití a prozkoumá důkazy o dvou hlavních nežádoucích příhodách.
Ze sedmi různých statinů na trhu je šest jsou dostupné obecně (TABULKA 1). 2-7 Tři dostupné značkové formulace jsou pitavastatin (Livalo), simvastatinová perorální suspenze (FloLipid) a lovastatin s prodlouženým uvolňováním (Altoprev). 8-10 Role značkových látek v terapii je omezená vzhledem k široká dostupnost obecných možností.
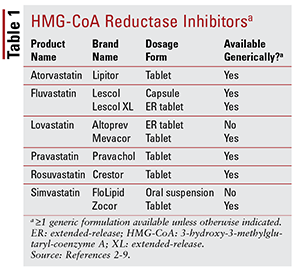
Atorvastatin a simvastatin jsou také obecně dostupné v několik kombinačních produktů. Patří mezi ně kombinace atorvastatinu a amlodipinu, blokátor kalciových kanálů (CCB) indikovaný pro hypertenzi a kombinace simvastatinu a ezetimibu, intestinálního inhibitoru absorpce cholesterolu také indikovaného pro hypercholesterolemii. 11,12 Koformulovaný statin a niacinové produkty (niacin / lovastatin a niacin / simvastatin) byly z trhu odstraněny v roce 2016 na základě nedostatku důkazů, že přidání niacinu u pacientů léčených statiny dále snižuje kardiovaskulární (CV) výsledky nad rámec toho, co je vidět u samotných statinů.13
DOPORUČENÍ PRO LÉČBU
Statiny se opakovaně ukázaly jako účinné při snižování hladin LDL-cholesterolu (LDL-C) a triglyceridů při zvyšování hladin HDL-cholesterolu (HDL-C) .14 Bylo prokázáno, že navíc významně zlepšují výsledky zaměřené na pacienta, jako jsou hlavní CV události (CVE), v primární i sekundární prevenci. perlipidemie. Mezi ně patří směrnice American College of Cardiology / American Heart Association (ACC / AHA) z roku 2013 a směrnice American Academy of Clinical Endocrinology (AACE) z roku 2017.14,20 Obě směrnice naznačují, že po zavedení úprav životního stylu, včetně odvykání kouření, dodržování cvičební režim a po zdravé stravě pro srdce jsou statiny terapií první linie pro primární i sekundární prevenci kardiovaskulárních chorob (CVD) .14,20 Pokyny se však liší v tom, jak určit, které statiny jsou vhodné pro které pacienti.
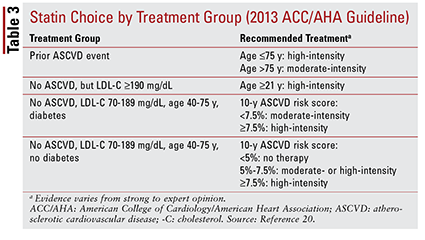
Směrnice ACC / AHA z roku 2013 zavedla čtyři léčebné skupiny, které mají být zacíleny na léčbu statiny:
1. Pacienti s předchozí aterosklerotickou CVD (ASCVD), včetně pacientů s předchozí příhodou (tj. Akutními koronárními syndromy, anamnézou infarktu myokardu, stabilní nebo nestabilní angínou pectoris, koronární nebo jinou arteriální revaskularizací, cévní mozkovou příhodou, přechodným ischemickým záchvatem nebo předpokládaným periferním arteriálním onemocněním aterosklerotický původ).
2. Pacienti bez anamnézy ASCVD, kteří měli hladinu LDL-C 190 mg / dL nebo vyšší. Věk není základem pro vyloučení z tohoto kritéria.
3. Pacienti ve věku 40 až 75 let s diabetem, ale bez anamnézy ASCVD, s hladinou LDL-C mezi 70 a 189 mg / dL.
4. Pacienti ve věku 40 až 75 let bez cukrovky, u nichž se v anamnéze nevyskytla ASCVD příhoda a hladina LDL-C mezi 70 a 189 mg / dL.20.
Směrnice ACC / AHA rovněž zavedla myšlenku seskupování statinů podle intenzity (tj. jejich očekávané schopnosti snižovat LDL-C) (TABULKA 2) .20 Na základě léčebné skupiny (jak je definována výše) pokyn doporučuje specifické intenzity statinu pro konkrétní klinické situace (TABULKA 3) .20 Několik léčebných skupin vyžadovat výpočet skóre rizika ASCVD pomocí odhadu rizika ASCVD. Tento online nástroj bere v úvahu věk, pohlaví, rasu, systolický krevní tlak pacienta, celkový cholesterol, HDL-C a anamnézu z minulosti významné pro léčbu hypertenze, cukrovku nebo kouření. 21 Jakmile jsou zadány všechny vstupy, pacientova 10 – vypočítá se roční riziko výskytu události ASCVD.
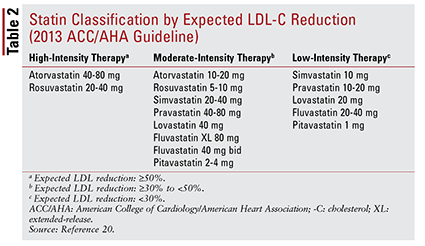
Tato doporučení se automaticky nevztahují na určité podskupiny pacientů. Například k užívání statinů u starších dospělých je třeba přistupovat opatrně. Ačkoli užívání statinů pro sekundární prevenci u starších pacientů přináší významný přínos, jeho použití pro primární prevenci je nejasné. 22-24 Navíc nebylo zjištěno, že by pacienti se srdečním selháním pociťovali stejný přínos léčby statiny jako pacienti bez srdečního selhání. na základě těchto nálezů zahrnují léčebná doporučení omezení zahájení podávání vysoce intenzivních statinů na pacienty mladší než 75 let a možné vyhýbání se statinům u pacientů se srdečním selháním.20 Celkově není rozhodnutí o použití statinů v těchto skupinách jednoznačné a mělo by zahrnovat neustálý rozhovor mezi poskytovatelem a pacientem o potenciálních rizicích a výhodách léčby.20
Na rozdíl od doporučení ACC / AHA z roku 2013 zahájit léčbu podle klasifikace léčebných skupin, směrnice AACE z roku 2017 doporučuje, aby byli jednotliví pacienti léčeno na základě laboratorních nálezů.14 Podle tohoto pokynu je riziko pacienta určováno řadou hlavních, dalších, a netradiční rizikové faktory. Jednotlivci jsou poté zařazeni do jedné z pěti rizikových skupin, z nichž každá má odpovídající cíl LDL-C a non-HDL-C (TABULKA 4). Na základě aktuálních úrovní a individualizovaných cílů by měly být statiny podávány samostatně nebo v kombinaci s jinými látkami na základě očekávané schopnosti snižovat hladinu LDL-C nebo non-HDL-C.14

Kombinovaná léčba zahrnující přidání druhého činidla k probíhající léčbě statiny zůstává poněkud kontroverzním tématem. Zatímco dřívější studie a pokyny minimalizovaly přidání dalších látek k základní léčbě statiny, nedávné studie a konsensuální prohlášení – včetně jednoho z ACC / AHA – podporují použití ezetimibu, evolokumabu nebo alirokumabu, přičemž poslední dva jsou prototein konvertáza subtilisin / inhibitory kexinu typu 9, jako doplňková terapie pro sekundární prevenci.20,26-31 Statiny zůstávají univerzální léčbou první linie v primární i sekundární prevenci; konečná role dalších specifických látek zůstává nejasná.
VÝBĚR STATINU
Volba léčby statiny začíná u kliniky preferovaným přístupem k léčbě, ať už jde o ACC / AHA metodu léčby statiny skupiny nebo metoda AACE cílů LDL-C nebo jiných než HDL-C. Odtud je třeba vzít v úvahu vlastnosti každého statinu, aby bylo možné určit nejlepší volbu pro jednotlivého pacienta. Ne všechny statiny jsou stejné a existuje několik klíčových rozdílů, které mohou ovlivnit výběr pacientů, včetně úvah o dávkování, lékových interakcí a nežádoucích účinků (AE).
Dávkování
Ačkoli většina statinů může užívá se bez ohledu na jídlo, lovastatin s okamžitým uvolňováním (IR) by měl být užíván s večerním jídlem kvůli zvýšené biologické dostupnosti.4 Opak je však pravdivý pro lovastatin s prodlouženým uvolňováním, který by se neměl užívat s jídlem kvůli snížené biologické dostupnosti .8 Dále, i když všechny statiny lze dávkovat jednou denně, IR fluvastatin a lovastatin mohou vyžadovat podávání dvakrát denně.3,4 Nakonec, zatímco atorvastatin, pravastatin a rosuvastatin lze podávat kdykoli během dne, fluvastatin, lovastatin a simvastatin by měl být užíván večer.3,4,7 Ukázalo se zejména, že simvastatin má významně odlišnou účinnost, pokud se užívá večer, na rozdíl od rána.32
Lékové interakce
Každý statin má jiné obavy týkající se interakcí mezi drogami a drogami a potravinami z důvodu specifických cest, kterými je každý metabolizován (TABULKA 5). Existuje příliš mnoho lékových interakcí, aby bylo možné podrobně diskutovat o každém; proto je níže popsáno pouze několik vybraných.
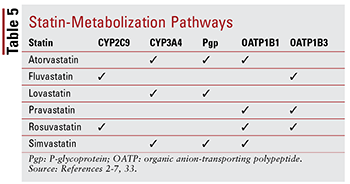
Fibráty: Ačkoli kombinace Nebylo prokázáno, že by fibrát a statin významně ovlivňovaly klinické výsledky, pacientům může být stále předepisován gemfibrozil, fenofibrát nebo kyselina fenofibrová společně se statinem k cílení na těžce nekontrolovanou hypertriglyceridemii. jsou spojeny se toxicitou související se svaly, kombinovaná léčba významně zvyšuje toto riziko ve srovnání s léčbou samotnou.33 Tato aditivní toxicita je častěji pozorována u gemfibrozilu než u jiných fibrátů.33 Proto je užívání gemfibrozilu kontraindikováno u simvastatinu a je třeba se mu vyhnout u jiných statiny.7,20 Pokud se statin a fibrát použijí společně, dává se přednost fenofibrátu nebo kyselině fenofibrové.20,33 Pokud je však nutné použít gemfibrozil, fluvastatin – nebo při pečlivém sledování atorvastatin nebo rosuvastatin (maximálně 10 mg denně ) – je agentem volby.33
Amiodaron: Toto antiarytmikum určené k ventrikulární fibrilaci je známým inhibitorem P-glykoproteinu (Pgp) a enzymatického systému CYP450, konkrétně CYP3A4 a v menší míře CYP2C9,33,34 Jako výsledkem jsou maximální doporučené dávky lovastatinu (maximálně 40 mg denně) a simvastatinu (maximálně 20 mg denně) při použití s amiodaronem.4,7,33 Ačkoli je atorvastatin metabolizován prostřednictvím CYP3A4, není nutná žádná úprava dávkování (podobně jako u jiných statinů) protože údaje nenaznačují závažné nežádoucí účinky při současném užívání atorvastatinu a amiodaronu.2,33
CCB: Ukázalo se, že CCB dihydropyridinu (amlodipin) i nondihydropyridinu (diltiazem, verapamil) mají významné lékové interakce se statiny . Podobně jako amiodaron, amlodipin, diltiazem a verapamil inhibují CYP3A4.33,35-37 Amlodipin má také inhibiční účinek na Pgp.33,35 Na základě nežádoucích účinků hlášených v literatuře se doporučuje maximální denní dávka lovastatinu 20 mg užíváno s amlodipinem, diltiazemem nebo verapamilem.4,33 Rovněž se doporučuje, aby simvastatin nepřekročil 20 mg při použití s amlodipinem, ale při podání s diltiazemem a verapamilem by měla být podána nižší dávka 10 mg.7,33 Žádné specifické dávkování u atorvastatinu existují doporučení, i když je nutná opatrnost při podávání s některým z nondihydropyridinových CCB.2,33
Nežádoucí účinky
Statiny jsou obecně dobře tolerovány; míra přerušení léčby však zůstává vysoká.38 Přerušení léčby statiny a neobnovení léčby statiny po výskytu nežádoucích účinků léku je spojeno se zvýšeným výskytem CVE.39 Obavy pacientů o bezpečnost statinů ve světle dvou hlavních nežádoucích účinků souvisejících se statiny— myotoxicita a nově vznikající cukrovka – mohou vést k přerušení podávání statinů.
Myotoxicita: Statiny jsou již dlouho spojovány se svalovou toxicitou, včetně myalgie (bolesti svalů bez zvýšené kreatinkinázy), myopatie (obecný termín pro svaly onemocnění) a myositida (zánět svalů), z nichž poslední dvě zahrnují významné zvýšení CK. 40,41 Všechny statiny sdílejí varování před vzácným, ale závažným vedlejším účinkem rhabdomyolýzy. 2-7 Často je však myotoxicita připisovaná statinům kvůli nocebo efektu; to znamená, že člověk věří, že lék způsobí újmu, a následně způsobí újmu očekávanou.42,43 Proto, aby byl zajištěn nejlepší výsledek, musí být lékárníci dobře obeznámeni s tímto běžně uváděným vedlejším účinkem a jeho správným zvládáním.
Je nesprávné předpokládat, že všechny zprávy o svalových příznacích jsou způsobeny účinkem nocebo; správné prověření minulé anamnézy pacienta (PMH), popis bolesti a souvislost s léčbou statiny je nezbytně nutné.44 Za prvé, vyšetření PMH na zvýšení CK a dalších potenciálních příčin bolesti nebo slabosti svalů umožňuje lékaři léčit alternativní léčbu základní patofyziologie nebo správné faktory, které mohou změnit metabolismus statinů. Mezi běžné příčiny patří stáří, lékové interakce, porucha funkce ledvin nebo jater, zvýšená fyzická aktivita a nedostatek vitaminu D. 20,41
Dále by měl lékař porovnat pacientovu prezentaci s běžně pozorovanými příznaky vyvolanými statiny. . Statinem indukovaná svalová toxicita se obvykle projevuje bolestí, citlivostí, křečemi a slabostí, obvykle ve svalech dolních končetin.20,41 Tyto příznaky jsou po cvičení obvykle horší a nevymizí bez přerušení užívání látky.41
osledním krokem je určení, zda existuje kauzální vztah mezi příznaky a užíváním statinů. Pokud existuje podezření na statin jako příčinu mírných až středně závažných příznaků, doporučuje se dočasné vysazení. Pokud příznaky nezmizí přibližně po 2 týdnech, statin pravděpodobně není příčinou a měl by být znovu zahájen v původní dávce. Pokud však příznaky ustoupí, je třeba znovu zahájit léčbu stejným statinem při stejné nebo nižší dávce. Pokud se poté vyskytnou podobné příznaky, měl by se statin považovat za příčinu a měl by být vysazen. Po vyřešení příznaků by měla být zahájena nízká dávka alternativního statinu a titrována na maximální tolerovanou dávku.20,41 Přijetí pacienta a porozumění tomuto procesu je důležité, protože účinek nocebo může jinak vést k dalším vnímaným reakcím.
Existuje několik dalších strategií pro zvládání a prevenci těchto příznaků. Za prvé, kvůli vyšší pravděpodobnosti příznaků se lékař může rozhodnout vyhnout se nejvíce lipofilním statinům (lovastatin a simvastatin) ve prospěch hydrofilnějších statinů (fluvastatin, pravastatin a rosuvastatin) .44 Simvastatin 80 mg by neměl být nikdy zahájen jako nový terapie u jakéhokoli pacienta kvůli neobvykle vysoké frekvenci svalových symptomů spojených se statiny.7,45 Alternativní terapie, jako je koenzym Q10, neprokázaly konzistentní přínos, ale mohou být zváženy u pacientů trpících psychologicky vyvolanými příznaky.41,44,46 Nakonec lze zvážit dávkování s prodlouženým intervalem, které zahrnuje dávkování statinových léků několikrát týdně, nikoli jednou denně. Tento přístup zlepšuje adherenci a lipidové profily u pacientů s předchozí nesnášenlivostí statinů. 47–49
Diabetes s novým nástupem: Důležitým nežádoucím účinkem spojeným s užíváním statinů je nově vzniklý diabetes. Ukázalo se, že statiny zvyšují riziko vzniku cukrovky, i když existuje několik důležitých upozornění. 50 Zaprvé, i když to lze považovat za něco jako třídní efekt, skutečné riziko každého konkrétního statinu je stále neznámé. 51,52 V největších meta – dosavadní analýza, pravastatin měl nejnižší riziko, simvastatin a atorvastatin střední riziko a rosuvastatin nejvyšší riziko vzniku nově vznikající cukrovky.53 Žádný z těchto nálezů však nebyl statisticky významný.53 Navíc zjištění, že cukrovka riziko se zvyšuje, protože dávka statinů je nekonzistentní.54
Diabetes vyvolaný statiny je nejčastější u osob již s vysokým rizikem vzniku cukrovky.50,54 To zahrnuje starší pacienty a pacienty s prediabetem nebo metabolickými syndromem.50,55 Jedním konzistentním zjištěním bylo, že u každého nového případu cukrovky způsobené statiny lze u pacientů s vyšším rizikem předcházet několika CVE .50 Lékárníci by proto měli poradit U známých uživatelů statinů se středním nebo vysokým rizikem komplikací CV je riziko vzniku cukrovky více než vyváženo výhodami snížení rizika CV. Poměr rizika a přínosu je však nejasný u pacientů s velmi nízkým rizikem CVE.50
ZÁVĚR
Ačkoli léčba statiny není bez rizik, její přínosy při snižování výsledků CV mají se stal základním kamenem prevence CVE. Dostupné pokyny se velmi liší, ale jedinou konstantou je, že statiny by měly být terapií první linie pro primární a sekundární prevenci téměř u každého pacienta. Díky rozšířené generické dostupnosti statinů jsou tito agenti stále dostupnější. Pochopením, že ne všechny statiny jsou stejné, může lékárník pomoci zajistit nejlepší možný výsledek pro každého pacienta.
1. Institut IMS pro zdravotnickou informatiku. Užívání a výdaje léčivých přípravků v USA: revize roku 2015 a výhled do roku 2020. https://morningconsult.com/wp-content/uploads/2016/04/IMS-Institute-US-Drug-Spending-2015.pdf. Zpřístupněno 18. března 2018.
2. Příbalová informace o přípravku Lipitor (atorvastatin). New York, NY: Pfizer, Inc; Červen 2017.
3. Příbalová informace pro přípravek Lescol / Lescol XL (fluvastatin). East Hanover, NJ: Novartis Pharmaceuticals Corp; Srpen 2017.
4. Příbalová informace pro přípravek Mevacor (lovastatin). Whitehouse Station, NJ: Merck & Co, Inc; Únor 2014.
5. Příbalová informace pro pravachol (pravastatin). Princeton, NJ: Bristol-Myers Squibb Company; Červenec 2016.
6.. Příbalová informace k přípravku Crestor (rosuvastatin). Wilmington, DE: AstraZeneca Pharmaceuticals LP; Srpen 2017.
7.. Příbalová informace o přípravku Zocor (simvastatin). Whitehouse Station, NJ: Merck & Co, Inc; Únor 2015.
8.. Příbalová informace pro altoprev (lovastatin). Zug, Švýcarsko: Covis Pharma; Dubna 2017.
9.. Příbalový leták FloLipid (simvastatin). Brooksville, FL: Salerno Pharmaceuticals LP; Červenec 2017.
10. Livalo (pitavastatin) příbalová informace. Montgomery, AL: Kowa Pharmaceuticals America, Inc; Listopad 2016.
11. Caduet (amlodipin / atorvastatin) příbalová informace. New York, NY: Pfizer Inc; Říjen 2017.
12.. Příbalová informace pro přípravek Vytorin (ezetimib / simvastatin). Whitehouse Station, NJ: Merck & Co, Inc; Únor 2018.
13.. AbbVie Inc .; odvolání schválení nových žádostí o léky pro Advicor a Simcor. www.federalregister.gov/documents/2016/04/18/2016-08894/abbvie-inc-withdrawal-of-approval-of-new-drug-applications-for-advicor-and-simcor. Zpřístupněno 18. března 2018.
14.. Jellinger PS, Handelsman Y, Rosenblit PD a kol. Americká asociace klinických endokrinologů a American College of Endocrinology pokyny pro řízení dyslipidémie a prevenci kardiovaskulárních onemocnění. Endocr Pract. 2017; 23 (doplněk 2): 1–87.
15. LaRosa JC, Grundy SM, Waters DD a kol. Intenzivní snižování lipidů atorvastatinem u pacientů se stabilním koronárním onemocněním. N Engl J Med. 2005; 352: 1425-1435.
16.. Ridker PM, Danielson E, Fonseca FA a kol. Rosuvastatin k prevenci cévních příhod u mužů a žen se zvýšeným C-reaktivním proteinem. N Engl J Med. 2008; 359: 2195-2207.
17.. Mihaylova B, Emberson J, Blackwell L a kol. Účinky snižování LDL cholesterolu při léčbě statiny u lidí s nízkým rizikem vaskulárního onemocnění: metaanalýza jednotlivých údajů z 27 randomizovaných studií. Lanceta. 2012; 380: 581-590.
18. Baigent C, Landray MJ, Reith C a kol. Účinky snížení LDL cholesterolu simvastatinem plus ezetimibem u pacientů s chronickým onemocněním ledvin (Studie ochrany srdce a ledvin): randomizovaná placebem kontrolovaná studie. Lanceta. 2011; 377: 2181-2192.
19.. Cannon CP, Braunwald E, McCabe CH a kol.Intenzivní versus mírné snižování lipidů se statiny po akutních koronárních syndromech. N Engl J Med. 2004; 350: 1495-1504.
20. Stone NJ, Robinson JG, Lichtenstein AH a kol. Pokyny ACC / AHA z roku 2013 k léčbě cholesterolu v krvi ke snížení aterosklerotického kardiovaskulárního rizika u dospělých: zpráva pracovní skupiny American College of Cardiology / American Heart Association o praktických pokynech. Oběh. 2014; 129 (25 doplňků 2): S1-S45.
21.. Americká kardiologická vysoká škola. ASCVD Risk Estimator Plus. http://tools.acc.org/ASCVD-Risk-Estimator. Zpřístupněno 18. března 2018.
22. Wenger NK, Lewis SJ, Herrington DM a kol. Výsledky použití vysokých a nízkých dávek atorvastatinu u pacientů ve věku 65 let nebo starších se stabilním srdečním onemocněním. Ann Intern Med. 2007; 147: 1–9.
23. Shepherd J, Blauw GJ, Murphy MB a kol. Pravastatin u starších jedinců s rizikem vaskulárního onemocnění (PROSPER): randomizovaná kontrolovaná studie. Lanceta. 2002; 360: 1623-1630.
24. Teng M, Lin L, Zhao YJ a kol. Statiny pro primární prevenci kardiovaskulárních onemocnění u starších pacientů: systematický přehled a metaanalýza. Stárnutí drog. 2015; 32: 649-661.
25. Kjekshus J, Apetrei E, Barrios V, et al. Rosuvastatin u starších pacientů se systolickým srdečním selháním. N Engl J Med. 2007; 357: 2248-2261.
26. Ginsberg HN, Elam MB, Lovato LC a kol. Účinky kombinované lipidové terapie u diabetes mellitus 2. typu. N Engl J Med. 2010; 362: 1563-1574.
27.. Kastelein JJ, Akdim F, Stroes ES a kol. Simvastatin s nebo bez ezetimibu při familiární hypercholesterolemii. N Engl J Med. 2008; 358: 1431-1443.
28. Cannon CP, Blazing MA, Giugliano RP a kol. Ezetimib byl přidán k léčbě statiny po akutních koronárních syndromech. N Engl J Med. 2015; 372: 2387-2397.
29. Sabatine MS, Giugliano RP, Keech AC a kol. Evolocumab a klinické výsledky u pacientů s kardiovaskulárním onemocněním. N Engl J Med. 2017; 376: 1713-1722.
30. Lloyd-Jones DM, Morris PB, Ballantyne CM a kol. 2017 zaměřená aktualizace rozhodovací cesty ACC Expert Consensus Decision Pathway z roku 2016 o úloze nestatinových terapií pro snižování LDL-cholesterolu při řízení rizika aterosklerotických kardiovaskulárních onemocnění: zpráva pracovní skupiny Americké kardiologické pracovní skupiny pro cesty rozhodování odborníků. J Am Coll Cardiol. 2017; 70: 1785-1822.
31.. Výsledky ODYSSEY: výsledky naznačují, že použití inhibitoru PCSK9 snižuje CV události, LDL-C u pacientů s ACS. Americká kardiologická vysoká škola. www.acc.org/latest-in-cardiology/articles/2018/03/05/15/53/sat-9am-odyssey-outcomes-cv-outcomes-with-alirocumab-after-acs-acc-2018. Zpřístupněno 20. června 2018.
32. Wallace A, Chinn D, Rubin G. Užívání simvastatinu ráno ve srovnání s večerem: randomizovaná kontrolovaná studie. BMJ. 2003; 327: 788.
33. Wiggins BS, Saseen JJ, Page RL a kol. Doporučení pro řízení klinicky významných lékových interakcí se statiny a vybranými látkami používanými u pacientů s kardiovaskulárním onemocněním: vědecké prohlášení American Heart Association. Oběh. 2016; 134: e468-e495.
34. Paceron (amiodaron) příbalová informace. Maple Grove, MN: Upsher-Smith Laboratories LLC; Červenec 2017.
35. Příbalová informace pro přípravek Norvasc (amlodipin). New York, NY: Pfizer Inc; Říjen 2017.
36. Příbalová informace o přípravku Cardizem (diltiazem). Bridgewater, NJ: Valeant Pharmaceuticals; Listopad 2016.
37. Calan (verapamil) příbalová informace. New York, NY: Pfizer Inc; Září 2017.
38. Riaz H, Khan AR, Khan MS a kol. Metaanalýza placebem kontrolovaných randomizovaných kontrolovaných studií prevalence intolerance statinů. Jsem J. Cardiol. 2017; 120: 774-781.
39. Zhang H, Plutzky J, Shubina M, Turchin A. Pokračující předepisování statinů po nežádoucích reakcích a výsledcích pacientů: kohortní studie. Ann Intern Med. 2017; 167: 221-227.
40. Tomaszewski M, Stepien KM, Tomaszewska J, Czuczwar SJ. Statiny indukované myopatie. Pharmacol Rep.2011; 63: 859-866.
41. Stroes ES, Thompson PD, Corsini A a kol. Příznaky svalů spojené se statiny: dopad na léčbu statiny – prohlášení konsensuálního panelu Evropské společnosti pro aterosklerózu – hodnocení, etiologie a management. Eur Heart J. 2015; 36: 1012-1022.
42. Gupta A, Thompson D, Whitehouse A a kol. Nežádoucí příhody spojené s neoslepenou, ale ne zaslepenou terapií statiny v anglo-skandinávské studii s výsledky srdce – rameno snižující lipidy (ASCOT-LLA): randomizovaná dvojitě zaslepená placebem kontrolovaná studie a její nerandomizovaná neslepá prodloužení fáze. Lanceta. 2017; 389: 2473-2481.
43. Pedro-Botet J, Rubiés-Prat J. Příznaky svalů spojené se statiny: pozor na efekt nocebo. Lanceta. 2017; 389: 2445-2446.
44. Laufs U, Filipiak KJ, Gouni-Berthold I a kol. Praktické aspekty při léčbě svalových symptomů spojených se statiny (SAMS). Atheroscler Suppl. 2017; 26: 45–55.
45. Sdělení FDA o bezpečnosti léčiv: nová omezení, kontraindikace a omezení dávky přípravku Zocor (simvastatin), aby se snížilo riziko poškození svalů. www.fda.gov/Drugs/DrugSafety/ucm256581.htm. Zpřístupněno 18. března 2018.
46.Banach M, Serban C, Sahebkar A a kol. Účinky koenzymu Q10 na statinem indukovanou myopatii: metaanalýza randomizovaných kontrolovaných studií. Mayo Clin Proc. 2015; 90: 24–34.
47. Goldberg AS, DeGorter MK, Ban MR a kol. Účinnost a plazmatické koncentrace léku s okamžitým dávkováním rosuvastatinu. Může J Cardiol. 2013; 29: 915-919.
48. Matalka MS, Ravnan MC, Deedwania PC. Je alternativní denní dávka atorvastatinu účinná při léčbě pacientů s hyperlipidemií? Studie alternativního dne versus denní dávkování atorvastatinu (ADDAS). Am Heart J. 2002; 144: 674-677.
49. Copher HR, Stewart RD. Denní dávkování versus alternativní den dávkování simvastatinu u pacientů s hypercholesterolemií. Farmakoterapie. 2002; 22: 1110-1116.
50. Rochlani Y, Kattoor AJ, Pothineni NV a kol. Vyvážení primární prevence a prevence diabetes mellitus vyvolané statiny. Jsem J. Cardiol. 2017; 120: 1122-1128.
51. Corrao G, Ibrahim B, Nicotra F a kol. Statiny a riziko cukrovky: důkazy z velké kohortní studie založené na populaci. Péče o cukrovku. 2014; 37: 2225-2232.
52. Lim S, Oh PC, Sakuma I, Koh KK. Jak vyvážit kardiorenometabolické přínosy a rizika statinů. Ateroskleróza. 2014; 235: 644-648.
53. Navarese EP, Buffon A, Andreotti F a kol. Metaanalýza dopadu různých typů a dávek statinů na nově vznikající diabetes mellitus. Jsem J. Cardiol. 2013; 111: 1123-1130.
54. Crandall JP, Mather K, Rajpathak SN a kol. Užívání statinů a riziko vzniku cukrovky: výsledky Programu prevence diabetu. BMJ Open Diabetes Res Care. 2017; 5: e000438.
55. Ganda OP. Statinem indukovaný diabetes: výskyt, mechanismy a důsledky. F1000Res. 2016; 5.