このページの内容:
- 先端巨大症とは何ですか?
- 先端巨大症はどのくらい一般的ですか?
- 誰が先端巨大症を発症する可能性が高いですか?
- 先端巨大症の合併症は何ですか?
- 先端巨大症の症状は何ですか?
- 先端巨大症の原因は何ですか?
- 医師は先端巨大症をどのように診断しますか?
- 先端巨大症をどのように治療しますか?
- 先端巨大症の臨床試験
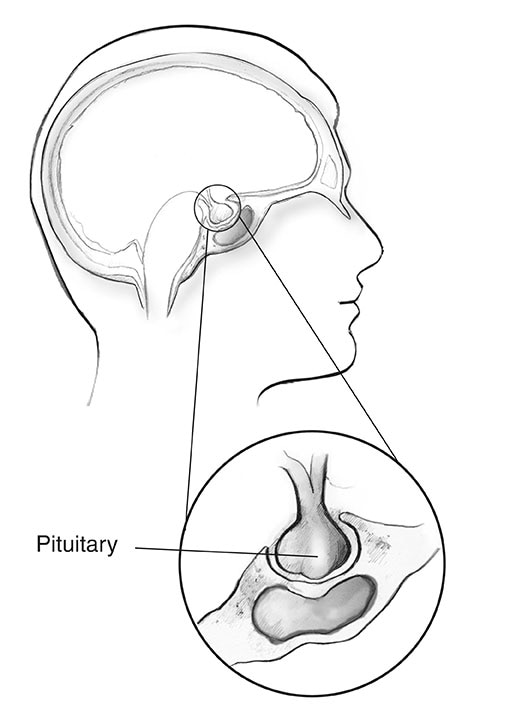
先端巨大症とは何ですか?
先端巨大症は、体が成長ホルモン(GH)を過剰に産生するときに発生する障害です。 GHは主に下垂体で産生され、体の物理的な成長を制御します。成人では、このホルモンが多すぎると、骨、軟骨、体の臓器、その他の組織のサイズが大きくなります。外観の一般的な変化には、鼻、耳、手、足の肥大または腫れが含まれます。
先端巨大症はどのくらい一般的ですか?
先端巨大症はまれです。科学者は、10万人に約3〜14人が先端巨大症と診断されていると推定しています。1
先端巨大症を発症する可能性が高いのは誰ですか?
先端巨大症は中年で最も頻繁に診断されます。成人ですが、症状はどの年齢でも現れる可能性があります。子供では、成長ホルモンが多すぎると先端巨大症ではなく巨人症と呼ばれる状態を引き起こします。巨人症は、思春期が終わる前に過剰なGHが始まり、子供の成長板が融合または閉じるときに発生します。成長板が閉じる前にGHが多すぎると、子供は身長が高くなります。
先端巨大症の合併症は何ですか?
先端巨大症はほとんどの人に治療可能です。しかし、症状はゆっくりと現れるため、障害が診断され治療される前に健康上の問題が発生する可能性があります。
健康上の問題には
- 2型糖尿病
- 高血圧
- 心臓病
- 睡眠時無呼吸
- 関節炎
- 手根管症候群
- その他の症状骨と筋肉
先端巨大症の人は結腸ポリープのリスクも高く、除去しないと結腸癌に発展する可能性があります。
先端巨大症の人の中には体のさまざまな部分に腫瘍が発生する可能性のある遺伝的状態。 GHの増加は、これらの他の腫瘍を成長させる可能性があります。
未治療の先端巨大症は、深刻な健康問題や早期死亡につながる可能性があります。しかし、治療に成功すると、症状は一般的に改善し、完全になくなる可能性があります。平均余命は正常に戻る可能性があります。2
先端巨大症の症状は何ですか?
先端巨大症の症状は人によって異なります。外観の一般的な変化には、
- 手足が大きくなり、腫れます。リングや靴のサイズ、特に靴の幅の変化に気付く場合があります
- 唇、鼻、舌が大きくなる
- 骨の変化:眉と下顎が突き出て、鼻梁が大きくなり、歯の間のスペースが広がります
- 皮膚が厚く、粗く、油っぽくなります
- 発汗と皮膚の臭いの増加
- 声が深くなる
- 皮膚のタグ(表面が隆起している小さな、通常は肌色の皮膚の成長)は、大きくなったり暗くなったりすることがあります
その他の一般的な症状には
- 頭痛
- 関節の痛み
- 視力の問題
先端巨大症の原因は何ですか?
先端巨大症は、下垂体が長期間にわたって体内に過剰なGHを放出すると発症します。 GHが血液に入ると、これは肝臓に信号を送り、インスリン様成長因子I(IGF-I)と呼ばれる別のホルモンを産生します。 IGF-Iは、実際に骨や体組織を成長させるホルモンです。このホルモンのレベルが高いと、体が血糖(血糖)と脂質(脂肪)を処理する方法にも変化が生じ、2型糖尿病、高血圧、心臓病につながる可能性があります。
詳細10例中9例よりも、先端巨大症は下垂体腺腫と呼ばれる下垂体の腫瘍によって引き起こされます。3まれに、原因が体の別の部分の腫瘍である可能性があります。
これらの腫瘍が発生する原因がわからない場合は、遺伝的要因が役割を果たす可能性があります。若年成人では、先端巨大症は特定の遺伝子の欠陥に関連しています。
下垂体腫瘍
下垂体腫瘍は、ほとんどの場合、良性または非癌性です。いくつかの腫瘍はゆっくりと成長し、GHが多すぎるという症状は何年もの間気づかれないかもしれません。他の腫瘍は急速に成長する可能性があります。
そのサイズと場所によっては、腫瘍が他の下垂体組織を圧迫する場合があります。考えられる影響には、
- 女性の月経の変化
- 男性の勃起不全
- 甲状腺ホルモンの変化が含まれます。これは体重、エネルギーレベル、髪に影響を与える可能性があります、および皮膚
- コルチゾールが減少し、体重減少、めまい、倦怠感、低血圧、吐き気を引き起こす可能性があります
腫瘍のサイズが大きくなることもあります脳の近くの部分を押します。これは、頭痛や視力の問題などの他の症状を引き起こす可能性があります。
成長ホルモンを生成する下垂体腫瘍の中には、体内の他のホルモンのレベルを上昇させるものもあります。たとえば、腫瘍は、乳腺に乳汁を生成するように促すホルモンであるプロラクチンを生成する可能性があります。これは女性の母乳分泌につながる可能性があります。
下垂体以外の腫瘍
まれに、先端巨大症は視床下部(下垂体、膵臓の近くの脳の小さな領域)にある腫瘍によって引き起こされます。 、肺、または胸部や腹部の他の部分。これらの腫瘍のいくつかは、成長ホルモン自体を作ります。しかし、多くの場合、腫瘍は成長ホルモン放出ホルモン(GHRH)を生成します。これは、下垂体に成長ホルモンを生成するように信号を送るホルモンです。
医師は先端巨大症をどのように診断しますか?
血液検査
医師はほとんどの場合、体がGHを過剰に産生しているかどうかを判断するのに役立つ2つの血液検査を注文することで先端巨大症を診断します。
- IGF検査。血中のGHのレベルは一日を通して変化する可能性があります。体内のGHを追跡する信頼できる方法は、血中のIGF-Iのレベルを測定することです。ほとんどの場合、IGF-Iレベルが高いということは、先端巨大症があることを示唆しています。
- 経口ブドウ糖負荷試験。診断を確認するために、医師は経口ブドウ糖負荷試験を注文します。このテストでは、甘い液体を飲みます。その後、医療専門家が30分ごとに2時間血液を検査し、成長ホルモンレベルを測定します。飲み物に含まれる糖分は通常、GHレベルを低下させます。しかし、あなたの体がホルモンを過剰に摂取している場合、これらのレベルは十分に低下しません。それにより、先端巨大症の診断を確認します。
画像検査
血液の場合テストはあなたの体があまりにも多くのGHを作っていることを確認します、あなたの医者は問題を引き起こしているかもしれない腫瘍を見つけて測定するために画像検査を行います。一般的に使用される2つのテストは、
- 磁気共鳴画像法です。下垂体腫瘍を観察するための好ましい検査は、磁気共鳴画像法(MRI)スキャンです。 MRIスキャンでは、電波と磁石を使用して、X線を使用せずに内臓と軟組織の詳細な画像を作成します。
- コンピューター断層撮影スキャン。 MRIが適切な選択肢ではない場合(たとえば、ペースメーカーや金属を含む他のインプラントがある場合)、医師は代わりにコンピューター断層撮影(CT)スキャンを注文することがあります。 CTスキャンでは、X線とコンピューター技術を組み合わせて、臓器やその他の体の内部の画像を作成します。
画像検査で表示されない場合下垂体腫瘍を見つけると、医師はあなたの高いGHレベルの原因として非下垂体腫瘍を探します。
医師は先端巨大症をどのように治療しますか?
治療の選択肢には、手術、薬、放射線治療。治療の目標は、腫瘍のサイズを制御し、GHおよびIGF-Iレベルを正常に戻し、症状を改善し、関連する健康問題を管理することです。誰にとっても正しい治療法はありません。医師は、年齢、腫瘍の大きさ、症状の重症度、GHおよびIGF-Iレベル、健康状態などの要因に応じて、あなたに合った治療計画を推奨します。
手術
医師は経蝶形骨手術と呼ばれる方法を使用して、ほとんどの下垂体腫瘍を取り除くことができます。手術は、鼻と蝶形骨洞、鼻腔の後ろと脳の下の頭蓋骨の中空の空間を通して行われます。この手術への2つのアプローチは、
- 顕微鏡(拡大ツール
- 内視鏡付き)を使用することです。これは、小さなカメラを備えた細い照明付きのチューブです。
どちらのアプローチでも、外科医は高度なMRIイメージングを使用して、手術前に腫瘍の周囲をスキャンします。次に、彼または彼女はあなたの鼻孔の内側に小さな切り込みを入れてその領域を観察し、小さな特別なツールを使用して腫瘍を取り除きます。顕微鏡手術では、外科医は顕微鏡を使用してその領域を拡大します。内視鏡手術では、内視鏡カメラが代わりにテレビモニターに画像を送信します。リスクと結果はどちらのアプローチでも同様です。3
GHを過剰に生成している腫瘍が下垂体にない場合は、他の種類の手術を使用して腫瘍を切除します。これらの下垂体以外の腫瘍を取り除くと、GHレベルも低下し、先端巨大症の症状が改善します。
リスク。手術による合併症には、出血、脳脊髄液の漏出、髄膜炎、ナトリウム(塩)と水の不均衡、および下垂体ホルモンの低レベルが含まれます。3
結果。GHとIGF-Iの血中濃度が12週間後に正常に戻った場合、手術は成功したと見なされます。手術直後の治癒率は、小さな腫瘍では約85%、大きな腫瘍では40〜50%です。3
手術が成功すると、脳の近くの領域への圧力が軽減され、GHレベルが右に下がります。離れて。軟部組織の腫れは数日以内に改善する可能性がありますが、顔の変化が改善するまでに時間がかかる場合があります。
手術は、下垂体腫瘍が小さい人に最も効果的です。成功は、主に外科医のスキルと経験、および腫瘍の位置に依存します。経験豊富な外科医でさえ、手術が危険な脳の部分に近すぎると、腫瘍を取り除くことができない場合があります。ただし、外科医は腫瘍の一部を切除できる場合があります。
術後治療。ほとんどの場合、GHとIGF-Iのレベルは改善しますが、正常に戻りません。これらのホルモンのレベルがまだ高すぎるか、再び上昇し始める場合は、さらに治療が必要な場合があります。ほとんどの場合、これには薬の服用が含まれます。場合によっては、医師が2回目の手術を勧めることがあります。
薬
現在、先端巨大症の治療には3種類の薬が使用されていますが、治療法ではありません。薬は単独で、または互いに組み合わせて使用することができます。
ソマトスタチン類似体。先端巨大症の治療に最もよく使用される薬は、ソマトスタチン類似体(SSA)と呼ばれます。これらの薬はGHの放出を抑制し、下垂体腫瘍のサイズを縮小する可能性もあります。いくつかの研究は、これらの薬が長期治療に安全で効果的であることを示しています。薬は注射で投与されますが、科学者は現在、ピルなどの他の選択肢を研究しています4。SSAの最も一般的な副作用は、けいれん、ガス、下痢です。これらの影響は通常軽度であり、時間の経過とともに消えます。一部の人々は、通常は症状を引き起こさない胆石を発症する可能性があります。脱毛の可能性があり、まれに永久的です。血糖値の制御は通常改善されますが、まれに悪化することがあります。
ドーパミン作動薬。これらの薬はGHの産生と腫瘍の成長を阻害しますが、SSAほどではありません。ドーパミン作動薬は、軽度のGH過剰症の人、および先端巨大症と高プロラクチン血症(ホルモンプロラクチンが多すぎる)の両方を患っている人に最も効果的です。薬は経口摂取されます。副作用には、吐き気、鼻づまり、倦怠感、頭痛、立っているときのめまい、悪夢、気分の変化などがあります。
成長ホルモン受容体拮抗薬。他の2つの薬とは異なり、GH受容体拮抗薬は体がGHを作りすぎるのを止めません。代わりに、それらはGHがより多くのIGF-Iを作るために体に信号を送るのをブロックします。薬は、患者が自分で投与できる皮膚の下に毎日注射する形で服用されます。副作用には肝臓の問題が含まれる場合があります。
放射線療法
3番目の治療オプションは、高エネルギーX線または粒子波を使用して腫瘍細胞を殺す放射線療法です。このタイプの治療は、手術が不可能な場合、またはすべての腫瘍組織を除去できない場合に推奨されることがあり、薬は選択肢にないか、効果がありません。
定位固定。望ましいタイプの放射線療法は定位放射線療法であり、3Dイメージングを使用して、さまざまな角度から腫瘍に高線量の放射線を正確に照射します。3治療は単一のセッションで実行できる場合があり、近くの損傷のリスクを軽減します。組織。ただし、非常に大きな腫瘍や、視力に影響を与える神経の近くにある腫瘍では、単回投与では効果がない場合があります。
従来型。 2番目のオプションは従来の放射線療法であり、これも外部ビームで腫瘍を標的にします。このタイプの放射線療法は、4〜6週間にわたる一連の治療で少量の放射線を照射します。
放射線治療は時間の経過とともにGHおよびIGF-Iレベルを低下させるため、この治療が先端巨大症の症状を著しく改善するのに何年もかかるかもしれません。 GHとIGF-Iのレベルが正常に戻り、症状が改善するのを待つ間、医師は薬を処方する可能性があります。
あらゆる形態の放射線療法により、他の下垂体ホルモンが時間とともにゆっくりと減少します。放射線療法を受けた人の約半数は、治療終了後にホルモン補充療法が必要になります。放射線はまた、患者の生殖能力を損なう可能性があります。
視力喪失と脳損傷はまれな合併症です。まれに、他の種類の腫瘍が放射線ビームの経路にあった領域で何年も後に発症する可能性があります。
先端巨大症の臨床試験
NIDDKは、多くの臨床試験を実施およびサポートしています内分泌疾患を含む疾患および状態。これらの試験は、病気を予防、検出、または治療し、生活の質を改善するための新しい方法を見つけることを目的としています。
先端巨大症の臨床試験とは何ですか?
臨床試験(およびその他の種類の臨床研究)は医学研究の一部であり、あなたのような人々が関与します。臨床研究への参加を志願すると、医師や研究者が病気について学び、将来的に人々の医療を改善するのに役立ちます。
研究者は、先端巨大症や巨大症のさまざまな側面を研究しています。
- 小児および青年の巨大症を治療するための薬の使用
- 下垂体腫瘍の発症を引き起こす可能性のある遺伝的要因、および小児および成人の腫瘍および関連する合併症の治療方法
臨床試験があなたに適しているかどうかを確認します。
先端巨大症のどの臨床試験が参加者を探していますか?
フィルタリングされたリストを表示できます
www.ClinicalTrials.govで公開および募集されている先端巨大症に関する臨床試験の概要。リストを拡大または縮小して、業界、大学、および個人からの臨床研究を含めることができます。ただし、NIHはこれらの調査をレビューしておらず、安全を保証することはできません。臨床試験に参加する前に、必ず医療提供者に相談してください。