Einführung
Lamotrigin ist eine gültige Option bei der Behandlung von bipolaren Störungen.1 Patienten mit bipolaren Störungen Sie verbringen fast 40% ihres Lebens in einer depressiven Phase. Die wichtigsten Wirkungen von Lamotrigin liegen in der Vorbeugung einer bipolaren Depression.2 Weitere Vorteile von Lamotrigin sind die gute Verträglichkeit, das günstige kognitive Profil und die Patientenhaftung.3 Dieses Profil ist besonders nützlich für bipolare Patienten aufgrund ihrer geringen Therapietreue.4 Die Anwendung war jedoch aufgrund des Risikos potenziell schwerwiegender dermatologischer Reaktionen, hauptsächlich des Stevens-Johnson-Syndroms und der toxischen epidermalen Nekrolyse, begrenzt.5 Die bekannten Risikofaktoren für diese Art von Reaktion Dazu gehören eine schnelle Dosiserhöhung, die gleichzeitige Anwendung von Valproinsäure, die Vorgeschichte von Hautausschlägen im Zusammenhang mit Antikonvulsiva, die Tatsache, dass sie weiblich sind und jünger als 13 Jahre sind.6,7 Bei Einführung mit der standardmäßigen schrittweisen Erhöhung i In der Dosierung ist die Rate schwerer Hautreaktionen mit Lamotrigin von 1% auf 0,1–0,01% gesunken .8 Die Rate gutartiger Hautreaktionen hat sich jedoch nicht geändert und liegt zwischen 8% und 11% .9 Das Auftreten einer gutartigen Hautreaktion Hautausschlag ist ein Problem für Ärzte, die nur über wenige therapeutische Alternativen verfügen, die bei bipolaren Depressionen wirksam sind. Um diese Nebenwirkung zu vermeiden, wurde eine Reihe von Vorsichtsmaßnahmen für Patienten festgelegt, die ihre Behandlung mit Lamotrigin 10 beginnen, ohne die Erscheinungsrate verringern zu können, wie in einer kürzlich durchgeführten randomisierten Studie gezeigt wurde.11 Wiedereinsetzung der Lamotrigin-Behandlung mit einer langsameren Dosistitration ist eine Strategie, die üblicherweise angewendet wird, wenn ein Ausschlag auftritt. Dies beginnt normalerweise mit 5 mg / Tag, solange seine Verwendung klinisch gerechtfertigt ist. Es gibt jedoch keine groß angelegten Studien, in denen spezifische und zuverlässige Marker identifiziert wurden, die es ermöglichen würden, das Scheitern oder den Erfolg dieser Strategie im Voraus vorherzusagen. In der vorliegenden Studie wurden einige Marker detailliert beschrieben, die unerwünschte Ereignisse vorhersagen, wenn die Lamotrigin-Behandlung nach Auftreten eines Hautausschlags wieder aufgenommen wird. Dies wurde durch eine Untersuchung offener Fälle und eine Überprüfung der vorhandenen Literatur erreicht.
MethodCase-Reihe
Nach einer Auswaschphase von 5 Halbwertszeiten mit früheren vom Teilnehmer eingenommenen Psychopharmaka wurde mit der Bewertung der Lamotrigin-Behandlung begonnen seine Wirksamkeit und Verträglichkeit bei der Behandlung von bipolaren Störungen vom Typ I und II. Die Teilnehmer waren zwischen 18 und 57 Jahre alt und erfüllten die DSM-IV-Kriterien für bipolare Störungen vom Typ I und II. Darüber hinaus befanden sie sich in einer depressiven oder gemischten Phase ihrer Störung. Die Störung wurde anhand des klinischen DSM-IV-Interviews bestätigt. Die Patienten hatten einen Wert ≥ 20 auf der Hamilton-Bewertungsskala für Depressionen (17 Punkte) 12 und einen Wert ≤ 12 auf der Young Mania-Bewertungsskala.13 Zu den Ausschlusskriterien gehörte eine andere Diagnose der Achse I, das Vorhandensein einer 12 Monate dauernden depressiven Episode. Substanzkonsum oder Abhängigkeitsstörung (DSM-IV) (außer Nikotin) oder eine andere klinisch signifikante medizinische Krankheit. Die Studie wurde von der örtlichen Ethikkommission genehmigt und gemäß den Standards guter klinischer Praxis durchgeführt. Von jedem Probanden wurde vor seiner Aufnahme in die Studie eine Einverständniserklärung eingeholt.
Die Einnahme von Benzodiazepinen war während der Auswaschphase nicht gestattet. Patienten mit bipolarer Störung, die innerhalb von 4 Monaten nach Beginn der Lamotrigin-Behandlung einen Ausschlag entwickelten, wurden 2010 prospektiv in einer ambulanten psychiatrischen Abteilung identifiziert. Zur Beurteilung der Intensität des Ausschlags wurde eine 5-Punkte-Skala verwendet, die auf der Intensität und dem Ort des Ausbruchs basiert (Tabelle 1) .14
Klassifizierung der Hautausschlagläsionen.
| Note | Klinische Merkmale von der Ausschlag / Ausbruch |
| Grad 1 | Makula- oder Papula-Ausbruch oder Erythem ohne verwandte Symptome |
| Grad 2 | Makula- oder Papula-Ausbruch oder Erythem mit Juckreiz oder anderen verwandten Symptomen. Lokalisiertes Peeling oder andere Läsionen, die |
| Grad 3 | abdecken. Generalisierte Erythrodermie oder Ausbruch von Makula, Papula oder Vesikel. Peeling umfasst ≥ 50% BSA |
| Grad 4 | Generalisierte exfoliative, ulzerative oder bullöse Dermatitis |
| Grad 5 | Schweres, lebensbedrohliches Stevens-Johnson-Syndrom |
In Fig. 1 gibt es einige Beispiele für die Hautausschlagläsionen gemäß ihre Schwere.In jedem Fall wurde die Schwere des Ausbruchs dem potenziellen Nutzen von Lamotrigin gegenübergestellt. Die Einverständniserklärung wurde von jedem der Patienten eingeholt, die für die Wiedereinsetzung von Lamotrigin als geeignet erachtet wurden. Fälle von Läsionen der Grade 3–5 wurden aufgrund der Möglichkeit der Entwicklung eines Stevens-Johnson-Syndroms oder einer epidermalen Nekrolyse ausgeschlossen. Bei gutartigen Läsionen (Grad 1) wurde versucht, den Hautausschlag durch Reduzierung der Lamotrigin-Dosierung zu verbessern. Wenn keine Besserung eintrat, wurde das Medikament abgesetzt und die Möglichkeit einer späteren Wiederaufnahme der Behandlung vorgeschlagen. Nach der Besserung des Ausschlags mussten mindestens 2 Wochen vergehen, bevor eine erneute Behandlung versucht werden konnte. Zu diesem Zeitpunkt begann die Behandlung mit einer Lamotrigin-Dosis von 5 mg täglich oder 5 mg jeden zweiten Tag bei Patienten mit gleichzeitiger Valproinsäure-Behandlung. Die tägliche Dosierung wurde alle 2 Wochen um 5 mg erhöht, bis eine Dosis von 25 mg / Tag erreicht war. Zu diesem Zeitpunkt wurde die Titration gemäß den Anweisungen des Herstellers fortgesetzt.15 Ein Patient befolgte den Plan zur Wiedereinsetzung der Behandlung nicht korrekt (Titration schneller als angewiesen). Dennoch wurde dieser Patient in die Analyse einbezogen. Um die Verbesserung mit Lamotrigin zu analysieren, wurde die CGI-I-Skala (Clinical Global Impression-Improvement) verwendet.16

Beispiele für Hautausschläge / Ausbrüche.
Literaturübersicht betreffend Studien oder Versuche zur Wiederauffüllung von Lamotrigin
Eine Suche nach Medline wurde unter Verwendung der Schlüsselwörter „Lamotrigin“ und „Hautausschlag“ (n = 240) durchgeführt. Die Abstracts wurden überprüft, um diejenigen Studien zu identifizieren, bei denen Lamotrigin nach Auftreten eines Hautausschlags mit einem langsameren wieder eingesetzt wurde Dosistitration als in der Initiale Plan (n = 8). Zusätzlich wurden die Referenzen in den angegebenen Studien überprüft (n = 4). Die aus den genannten Veröffentlichungen extrahierten Daten wurden ausgewertet und die Ausbrüche gemäß der Skala in Tabelle 1 klassifiziert. Die aus dieser Literaturübersicht erhaltenen Daten wurden mit den aktuellen Fallserien kombiniert, um eine Metaanalyse zu bilden. Eine Post-hoc-Analyse wurde durchgeführt, um festzustellen, ob das Risiko eines Hautausschlags bei Wiedereinsetzung der Lamotrigin-Behandlung nach einem Ausbruch mit der Schwere des Ausbruchs oder mit dem Intervall zwischen dem ersten Ausbruch und der erneuten Belastung zusammenhängt.
ResultsCase series
Von den 80 Patienten, die wegen bipolarer Störung Typ I oder II mit Lamotrigin behandelt wurden, entwickelten 15 (18,75%) innerhalb von 2 Monaten nach der Behandlung einen Hautausschlag. 10 dieser Patienten wurden erneut mit Lamotrigin belastet. Die erneute Herausforderung führte bei 2 Patienten zu unerwünschten Ergebnissen: 1 entwickelte einen schweren Hautausschlag 4. Grades und der andere einen schuppigen Hautausschlag 3. Grades. Kein Patient entwickelte während der Erstbehandlung oder der Lamotrigin-Neuanforderung ein Stevens-Johnson-Syndrom oder eine epidermale Nekrolyse (Tabelle 2).
Merkmale von Patienten, bei denen eine Lamotrigin-Neuaufforderung durchgeführt wurde.
| Betreff | Diagnose | Alter | Geschlecht | Hautausschlag (Wochen) | Schweregrad | Intervall zwischen Abbruch und erneuter Herausforderung | Ergebnis | CGI-I |
| 1 | BP I | 28 | F | 2 | 1 | 14 | + | 2 |
| 2 | BP II-Depression | 45 | F. | 2 | 2 | 19 | + | 1 |
| 3 | BP II-Depression | 37 | F | 3 | 2 | 16 | + | 1 |
| 4 | BP I-Depression | 49 | M | 1 | 2 | 17 | + | 2 |
| 5 | BP nicht angegeben | 51 | M | 3 | 2 | 21 | + | 1 |
| 6 | BP II-Depression | 56 | M | 2 | 2 | 16 | + | 2 |
| 7 | BP I | 29 | M | 3 | 1 | 23 | + | 1 |
| 8 | BP II | 37 | M | 2 | 2 | 29 | + | 1 |
| 9 | BP II Depression | 41 | F | 1 | 3 | 28 | – | 5 |
| 10 | BP II-Depression | 53 | F | 1 | 3 | 34 | – | 6 |
Die 5 Patienten, die sich keiner Lamotrigin-Herausforderung unterzogen hatten, erholten sich spontan von dem Ausschlag, nachdem ihre Dosierung reduziert worden war (n = 1), nachdem sie auf ein anderes Medikament umgestellt worden waren (n = 2) oder nachdem sie sich geweigert hatten, fortzufahren Behandlung (n = 1). Der Ausschlagschweregrad bei Patienten, bei denen eine erneute Belastung auftrat, schwankte zwischen den Klassen 1 und 2 (Mittelwert = 1,75). Die 2 Patienten, die erneut mit unerwünschten Ergebnissen behandelt wurden, hatten einen Hautausschlag 3. Grades. Darüber hinaus zeigten sie nach der erneuten Belastung erneut potenziell schwerwiegende Hautausschläge auf dem Rücken und im Gesicht sowie Fieber, Eosinophilie und Schleimblasen in der Mundhöhle, die nach der Behandlung mit Kortikosteroiden und dem Absetzen von Lamotrigin nachließen. Von den Patienten, bei denen eine erneute Belastung auftrat, gaben 37,5% eine Verbesserung danach an. Diese Patienten erzielten auch Ergebnisse von 1 und 2 (Verbesserung und starke Verbesserung) im Vergleich zum Ausgangswert nach der Lamotrigin-Neuaufforderung in der Metaanalyse.
Wir haben 69 Fälle aus den 12 Veröffentlichungen gewonnen, in denen eine Lamotrigin-Neuaufforderung durchgeführt wurde wurde nach einem Ausschlag durchgeführt (Tabelle 3) .17–22
In 18% der Fälle trat nach Wiedereinsetzung der Behandlung eine Hautreaktion auf. Das Absetzen löste diese Reaktionen auf, es wurden jedoch keine schwerwiegenden Reaktionen 4. oder 5. Grades gemeldet, die auf ein Stevens-Johnson-Syndrom oder eine toxische epidermale Nekrolyse hindeuten. Die Mehrheit waren retrospektive oder prospektive Fälle, während 4 davon Einzelfallstudien waren.19,21,23,24 In 30% der Fälle wurde Lamotrigin aufgrund anfänglich hoher Werte in einer Dosis von mehr als 5 mg / Tag wieder eingesetzt Anfangsdosen von mehr als 200 mg / Tag in der ersten Woche. Die Rate der positiven Ergebnisse in diesen Fällen unterschied sich nicht von der Rate, die bei einer erneuten Belastung mit 5 mg / Tag festgestellt wurde (83% gegenüber 89%). Die Beziehung zwischen dem Risiko eines Hautausschlags während der erneuten Belastung und dem Warteintervall sowie dem zwischen dem Risiko und der Schwere des anfänglichen Hautausschlags wurde mit einer Post-hoc-Analyse untersucht. Dies schloss zuvor veröffentlichte Fälle ein, die für die Analyse geeignet waren und aus der Literaturübersicht stammen (n = 26 für den Schweregrad, n = 48 für das Intervall). Die Rate der positiven Ergebnisse für eine erneute Belastung nach einem gutartigen Ausschlag (Grad 1) betrug 100%. Bei Hautausschlägen der Klassen 2 und 3 waren die Rückfallraten ähnlich (31,25% bzw. 33,3%). Ein anfänglicher Hautausschlag 3. Grades hatte eine Rückfallrate von 66,7% (Tabelle 4).
Die beiden aktuellen Fälle, bei denen nach einem Hautausschlag 3. Grades eine erneute Belastung auftrat, zeigten keine günstige Entwicklung. Stattdessen trat ein schwererer Hautausschlag mit Blasen auf dem Rücken, im Gesicht und in der Mundhöhle auf, der nach Absetzen der Behandlung durch die beiden Patienten nachließ.
In Bezug auf den Zusammenhang zwischen Hautausschlag während der erneuten Belastung und dem Intervall zwischen dem Absetzen der Behandlung Bei Wiedereinsetzung der Lamotrigin-Behandlung zeigten die Ergebnisse, dass das Rückfallrisiko umso höher ist, je kürzer das Intervall ist (Abb. 2).Dieser Effekt wurde besonders signifikant, wenn Lamotrigin in weniger als 2 Wochen wieder eingesetzt wurde, verglichen mit der Wiedereinsetzung nach 4 Wochen (46% gegenüber 2%, P = 0,001) (Tabelle 5).
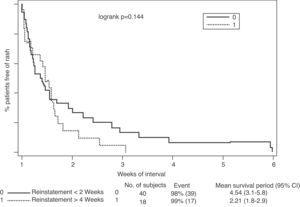
Hautausschlagrate gemäß Lamotrigin-Wiederherstellungsintervall.
Diskussion
Die Ergebnisse dieser Studie stützten die Idee, die Lamotrigin-Wiederaufforderung nach einem Ausschlag mit niedrigeren Dosen zu titrieren. Bei Hautreaktionen 1. Grades konnte die letzte Dosis um 25–50 mg reduziert werden, wobei überwacht wurde, bis der Ausschlag abgeklungen war. Danach konnte die Titration mit zunehmenden Dosierungen fortgesetzt werden, bis eine klinische Stabilisierung erreicht war. Wenn der Ausschlag nicht abgeklungen ist, können Sie Lamotrigin absetzen und die Dosierung nach einem Intervall von 4 bis 6 Wochen langsamer retitrieren, ohne dass Hautausschläge auftreten. Bei Hautausschlägen 2. Grades können Sie den vorherigen Plan mit größeren Vorsichtsmaßnahmen hinsichtlich des Fortbestehens einer Hautreaktion befolgen. Bei schwereren Hautausschlägen (wie Grad 3 oder 4) wird eine erneute Belastung nicht empfohlen, wie in den Fällen der beiden Patienten in der vorliegenden Studie mit schlechter Entwicklung gezeigt wurde. Post-hoc-Analysen haben gezeigt, dass das Warten von 4 bis 6 Wochen nach der Besserung des Ausschlags vor dem Wiedereinsetzen der Lamotrigin-Behandlung eine Option darstellt, die im Vergleich zu weniger konservativen Berichten mehr Sicherheit bietet.10 Wenn trotz fortgesetzter Hautausschläge eine fortgesetzte Lamotrigin-Behandlung erforderlich ist, sind Sie es könnte sich für die Kombination von Lamotrigin mit Riluzol23 oder mit Valproat entscheiden.19,25 Riluzol und Lamotrigin hemmen Glutamat, indem sie Natriumkanäle blockieren. Ersteres wurde bei resistenter Depression und als Ersatz für Lamotrigin nach einem schweren Hautausschlag untersucht. Die Kombination von Lamotrigin und einem Enzyminhibitor ermöglicht es, den Lamotriginspiegel zu senken und gleichzeitig seine therapeutische Wirksamkeit zu erhalten. Eine andere Alternative, die vor dem Absetzen von Lamotrigin im Falle eines Hautausschlags angewendet werden könnte, besteht darin, nach einem angemessenen Intervall von 48 bis 72 Stunden einen Dermatologen zu konsultieren, der Erfahrung mit dieser Art von Ausbruch hat. Wenn sich die Konsultation jedoch noch mehr verzögert, besteht für den Patienten die Gefahr, dass sich die Hautausschlagläsionen verschlimmern. An dieser Stelle wird empfohlen, dass der Patient auf andere Alternativen zurückgreift, z. B. die Wiederaufnahme der Behandlung mit einer niedrigeren Dosierung oder den Abbruch der Behandlung und die Wiederaufnahme der Behandlung 2 bis 4 Wochen später. In Bezug auf die Behandlung von Hautausschlägen mit Kortikosteroiden können sie den depressiven oder gemischten Zustand einer bipolaren Störung verschlimmern, so dass es ratsam ist, sie so weit wie möglich zu vermeiden.26
Ethische Angaben
Schutz von Menschen und Tieren. Die Autoren erklären, dass die angewandten Verfahren den ethischen Standards des zuständigen Komitees für menschliche Experimente entsprechen und der Vertraulichkeit der World Medical Association und der Erklärung von Helsinki.Data entsprechen. Die Autoren erklären, dass sie die Protokolle ihres Arbeitsplatzes bezüglich der Veröffentlichung von Patientendaten befolgt haben und dass alle in die Studie einbezogenen Patienten ausreichende Informationen erhalten und ihre Einverständniserklärung schriftlich zur Teilnahme an dieser Studie abgegeben haben. Recht auf Privatsphäre und Einverständniserklärung. Die Autoren erklären, dass in diesem Artikel keine Patientendaten enthalten sind.
Interessenkonflikt
Die Autoren haben keinen Interessenkonflikt zu deklarieren.