Først beskrevet av den australske øyelegen Thomas Spring, MD, i 1974, er gigantisk papillær konjunktivitt (GPC) en eksogen okulær inflammatorisk tilstand som ofte ses i kontaktlinser bærere og pasienter med okulær protese eller eksponerte suturer etter operasjonen.1 Ofte feilmerket som en miljøallergisk reaksjon, er GPC faktisk et resultat av papillære endringer i tarsal palpebral konjunktiva i øyet som en del av et immunglobulin E (IgE) -mediert overfølsomhet reaksjon på tilstedeværelsen av linsen.
Overgangen til daglig avhending av kontaktlinser de siste årene har ført til en markant reduksjon i papillære responser i konjunktiva – men bare for kontaktlinserelaterte presentasjoner. Andre typer papillær konjunktivitt ofte forbundet med (eller forvirret for) GPC inkluderer vernal keratokonjunktivitt (VKC) og atopisk keratokonjunktivitt (AKC). Denne artikkelen vil gjennomgå de mangfoldige allergiske reaksjonene som kan inkludere papillærrespons.
‘Tis the Season – VKC er en kronisk allergisk konjunktivitt som rammer barn og unge voksne, spesielt gutter, vanligvis i alderen mellom seks og 18.2 Pasienter med VKC har ofte en familie- eller medisinsk historie med atopiske sykdommer, som sesongmessige allergier, astma, rhinitt og eksem. Atopisk sykdom kan være mer vanlig hos unge menn. Vanlige symptomer inkluderer kløe, fotofobi, svie, rødhet, slimutslipp og rive ofte følger presentasjonen et sesongmessig mønster, med de verste symptomene på våren og forsommeren.2 Merk imidlertid at VKC ikke bare er en IgE-mediert sykdom, siden den ikke er forbundet med en positiv hudtest eller RAST i 42% til 47% av pasientene.2
Klinisk er tilfeller av VKC klassifisert som enten limbal, palpebral eller blandet. Palpebralformen presenteres vanligvis med forstørrede papiller primært langs den øvre tarsale konjunktiva, overfladisk keratitt og konjunktival hyperemi; sistnevnte har en tendens til å være rosa i fargen i stedet for rød, som i mer akutte former for konjunktivitt.
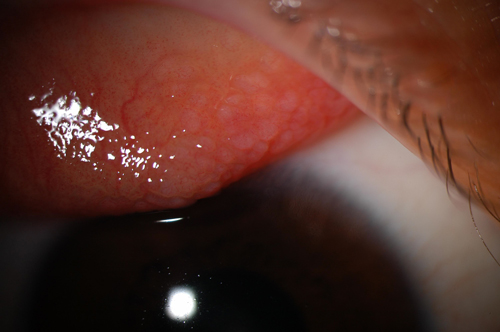
I limbal form, antatt å være mer vanlig hos mørkhudede individer fra Afrika og India muligens på grunn av det varme klimaet, viser palpebral conjunctiva en papillær respons uten dannelse av gigantiske papiller. I stedet er Horner-Trantas-punkter, som er fokalsamlinger av eosinofiler, til stede som limbal papiller assosiert med epitelinfiltrater. Overlegen punktat keratopati eksisterer i begge former for sykdommen.
I alvorlige tilfeller kan punkterte lesjoner smelte sammen til et sterilt skjoldformet sår, kjent som vortesår, som ligger mellom den midterste og øvre tredjedel av hornhinnen.
Vernal keratokonjunktivitt behandles vanligvis ved hjelp av kombinasjons øyedråper som fungerer både som et antihistamin og mastcelle stabilisator. Disse antihistamin / mastcellestabilisatorene kan foreskrives enten for sesongmessige allergier, eller året rundt hvis VKC er en flerårig sykdom, uten risiko for noen bivirkninger av langvarig bruk. Uansett bør behandlingen startes så snart VKC oppdages for å kontrollere tilstanden så raskt som mulig.
I mer alvorlige tilfeller av VKC mangler antihistamin / mastcellestabilisatorer evnen til å behandle sykdommen, så aktuell steroider kan være nødvendig i stedet. Fordi doseringen og styrken til aktuelle steroider varierer, bør de velges nøye. En studie som sammenlignet prednisolon, fluormetolon og loteprednol fant ingen signifikante forskjeller mellom gruppene med hensyn til tegn og symptomer – alle viste gradvis forbedring. Imidlertid ble både pannusdannelse i fluormetolongruppen og en signifikant økning i intraokulært trykk i prednisolongruppen observert.3
Aktuell cyklosporin kan også brukes til å behandle VKC. En seks måneders prospektiv studie av 2597 pasienter i Japan korrelerte en signifikant reduksjon i symptomer med bruk av topisk cyklosporin.4 Faktisk var 30% av pasientene som brukte topiske steroider i stand til å avbryte dem innen tre måneder. Bivirkninger – øyeirritasjon er den vanligste – ble funnet hos 7,44% av pasientene.
I en egen studie utført i Italia ble 156 barn med VKC gitt enten en 1% eller 2% konsentrasjon av cyklosporin to til fire ganger daglig og overvåket i løpet av to til syv år. Samlet forbedret okulære objektive poeng betydelig, noe som tyder på at begge konsentrasjonene av syklosporin øyedråper er trygge og effektive for langvarig behandling av VKC.5.
Gjenkjenning av AKC og AKC, først rapportert i 1952 av Michael Hogan MD, er en relativt uvanlig, men potensielt blindende tilstand som forekommer hos 20% til 40% av personer med atopisk dermatitt.AKC er også nært forbundet med samtidig eksem (95%) og astma (87%), og er mer utbredt hos menn enn kvinner, med utbrudd fra sent tenåringer til 50 år.7
I AKC , både Type I (øyeblikkelig) og Type IV (forsinket) overfølsomhetsreaksjoner bidrar til de inflammatoriske endringene i konjunktiva og hornhinnen. Under forverringer har pasientene økt tåre- og serum IgE-nivåer, økte sirkulerende B-celler og deprimerte T-celle-nivåer. Dermed inkluderer vanlige okulære symptomer på AKC (med liten eller ingen sesongvariasjoner) kløe, rive, ropyutflod, svie, fotofobi og nedsatt syn.
AKC kan også påvirke øyelokkens hud med eksem (f.eks. dermatitt og keratinisering). I tillegg kan blefaritt og dysfunksjon i meibomisk kjertel være til stede, så vel som kjemose i konjunktiva med en papillærreaksjon som er mer fremtredende i den underordnede tarsale konjunktiva, i motsetning til reaksjonen i VKC. Horner-Trantas-prikker er imidlertid sjelden til stede. Ved kronisk betennelse kan fibrose eller arrdannelse i bindehinnen resultere i symblepharon. Tidlig i AKC kan hornhinnefarging være tilstede; etter hvert som AKC utvikler seg, kan hornhinneneovaskularisering, stromal arrdannelse og sårdannelse forekomme.
Det er også en sterk sammenheng mellom herpes simplex keratitt og AKC. I tillegg kan keratokonus være assosiert med AKC, som kan være forbundet med kronisk øyesvulling.
AKC kan også til slutt resultere i permanent nedsatt syn eller blindhet fra hornhinnekomplikasjoner, inkludert: kronisk overfladisk punktat keratitt, vedvarende epiteldefekter, hornhinnearr eller tynning og keratokonus.8 Katarakt og symblepharon kan også forekomme.
I likhet med VKC inkluderer AKC-behandlingsalternativer topiske antihistamin / mastcellestabilisatorer, topiske steroider, topisk cyklosporin og andre immunsuppressiva som takrolimus og pimecrolimus.9,10 I tillegg kan orale antihistaminer og steroider bidra til å gi et raskt symptom lettelse.
Hva er GPC?
Også kjent som kontaktlinseindusert papillær konjunktivitt (CLPC), denne tilstanden skyldes en immunologisk respons i kombinasjon med mekanisk traume. Det er vanligvis forårsaket av øyelokkbevegelse over en fremmed gjenstand, for eksempel en kontaktlinse, som kan ha pollen, bakterier eller andre allergener fanget under seg.
I CLPC forekommer ikke-spesifikk papillær betennelse på den overlegne tarsale konjunktiva. Papiller øker i størrelse og utvikler seg i alvorlighetsgrad etter hvert som sykdommen utvikler seg til de karakteristiske store papiller (større enn 0,3 mm i diameter) på tarsal konjunktiva. .
GPC fra slitasje på kontaktlinser tilskrives ofte linsekantens hyppige bevegelse mot øyet under blinking. I gjennomsnitt blinker unge menn 9600 ganger per dag, mens unge kvinner blinker 15.000 ganger. Med alderen øker blinkfrekvensen til 22 000 ganger per dag.16 Dette kan noen ganger føre til kronisk irritasjon som resulterer i betennelse.
Biofilmen på en kontaktlinse er en annen faktor som påvirker GPC-utviklingen. Endring av polymeren til kontaktlinsen hos en pasient med GPC kan redusere sjansen for at GPC gjentar seg, ettersom avleiringer på overflaten av en kontaktlinse avhenger av typen linser.17 For eksempel utvikler kontaktlinser med høyere vanninnhold flere avleiringer enn linser med lavere vanninnhold.21 Proteinavsetninger, spesielt, avhenger av polymerinnhold, struktur og ladning. 22,23 Studier har dokumentert at linser med både høyt vanninnhold og ioniske egenskaper har den høyeste mengden proteinavleiringer. 21,24,25
For pasienter med regelmessig astigmatisme og normal hornhinne kan det være mulig å endre type linsemateriale. For pasienter med uregelmessig astigmatisme som keratokonus eller post-penetrerende keratoplastikk, er det imidlertid ikke mulig å endre materialet. I disse tilfellene kan desinfeksjonsløsninger for peroksid være nyttige. Bruk av et alkoholbasert rengjøringsmiddel i 30 sekunder daglig (Miraflow, Novartis) eller et to-komponent rengjøringsmiddel med natriumhypokloritt og kaliumbromid (Progent, Menicon) i 30 minutter en til to ganger i uken kan også være effektiv.
GPCs presentasjon
Kontaktlinseassosiert GPC kan presenteres når som helst fra noen få uker til flere år etter at objektivslitasje påbegynnes. Det er vanligvis bilateralt, men kan være asymmetrisk i presentasjonen. Symptomer på GPC er assosiert med alle typer kontaktlinser (dvs. GP, hydrogel, silikonhydrogel, piggyback, scleral, protese); imidlertid kan daglige engangslinser være det beste alternativet, ettersom økende utskiftningsfrekvens for kontaktlinser også kan redusere forekomsten av GPC.17 Symptomer inkluderer økt slimutslipp, sløret syn, fremmedlegemer, overdreven kontaktlinsebevegelse, redusert kontaktlinsetoleranse og redusert slitetid på kontaktlinsen. 13,15 Skjoldsår er fraværende, i motsetning til i VKC.
Kløe, en indikasjon på ekte allergisk sykdom, er heller ikke tilstede i GPC. Imidlertid spiller allergier en rolle: i en studie av Donshik var samtidig allergi tilstede hos over 26% av pasientene med GPC, og de med allergiske tilstander hadde mer alvorlige tegn og symptomer enn ikke-allergiske forsøkspersoner.14
Nyere forskning belyser mange formidlere av betennelse i GPC. Pasienter har vist seg å ha forhøyede nivåer av kjemokiner og cytokiner slik som IL-8, IL-6, IL-11; makrofag inflammatorisk protein-delta; vevsinhibitor av metalloproteinaser-2 makrofag-kolonistimulerende faktor; og monokinindusert gamma-interferon, eotaksin, lunge- og aktiveringsregulerte CC-kjemokiner.18 I tillegg spiller membranøse epitelceller (M-celler) og B-lymfocytter en rolle i patogenesen til CLPC for binding og translokasjon av antigen og patogen. 19
Behandling og forebygging
Siden patofysiologien til GPC er kompleks, med en kombinasjon av både immun- og mekaniske mekanismer, er det viktig å forstå disse mekanismene i både behandling og forebygging av GPC.17 For å håndtere GPC for tiden , er det forsvarlig å fokusere på forebygging; dermed er å identifisere og fjerne årsaken, slik som linseavsetninger som bidrar til en inflammatorisk respons, grunnleggende for å løse GPC. I tillegg, fordi GPC-assosiert med myk kontaktlinser er mer vanlig enn GPC som kommer fra gassgjennomtrengelig linseslitasje, kan bytte til GP-materiale bidra til å eliminere GPC.14 Endring av kontaktlinsekanten kan også bidra til å forhindre eller eliminere GPC. Pasienter bør også informeres om riktige linsepleievaner og håndhygiene, da de kan bidra til å forhindre overflateavfall på kontaktlinser som kan føre til GPC.
Hyppigere erstatning av kontaktlinser, spesielt engangskontaktlinser, kan også redusere forekomsten av GPC. I en studie som vurderte 47 kontaktlinsebrukere publisert i 1999, var GPC til stede hos 36% av pasientene hvis kontaktlinseskiftplaner oversteg fire uker sammenlignet med 4,5% av de som byttet kontaktlinser oftere enn hver fjerde uke.20 GPC begrenser fremdeles muligheten til noen pasienter til å bruke kontaktlinser, til tross for hyppigere utskiftningsintervaller og nye linsematerialer.
Behandling av problemet
Midlertidig seponering av slitasje på kontaktlinser i en til tre uker kan være tilstrekkelig for at symptomer på GPC avtar, selv om papiller kan ta flere måneder å løse. Overgang til en hyppigere erstatningskontaktlinse er nyttig for å minimere forekomsten av GPC når pasienten gjenopptar slitasje på kontaktlinser.
Aktuelle steroider som Lotemax (loteprednol etabonate, Bausch + Lomb) kan brukes til å behandle betennelse assosiert med mer alvorlig GPC. Imidlertid kan langvarig bruk av topikale steroider ha potensielle bivirkninger som forhøyet intraokulært trykk, glaukom og grå stær. Antihistamin / mastcellestabilisatorer kan også brukes; disse har imidlertid begrenset nytte, da GPC ikke primært er en mastcellemediert respons som sesongmessig allergisk konjunktivitt. Først og fremst er det imidlertid viktig å avbryte slitasje på kontaktlinser til GPC forbedres.20 Hvis det ikke er mulig å avbryte slitasje på linser helt, for eksempel i tilfeller som keratokonus, bør linsens brukstid reduseres så mye som mulig til GPC forbedrer seg.
Ved suturrelatert GPC og eksponering for scleralspenne er et lokalisert område av GPC på den overlegne tarsal conjuctiva som ligger over den fornærmende suturen, diagnostisk for GPC. Slimutslipp kan festes til løse, eksponerte suturer. Behandling av suturrelatert GPC er fjerning av eksponerte suturer.
GPC relatert til proteser er en kombinasjon av type I og IV overfølsomhet, i tillegg til kronisk traume i øvre tarsal konjunktiva under blinking. Slimbelegg kan dannes på proteseanordningen. Behandlingsmetoden i GPC relatert til proteser er å øke frekvensen for fjerning, rengjøring og polering av proteseanordningen. Antihistamin / mastcellestabilisatorer kan også brukes hvis det er indikert, men bør ikke være den primære behandlingen.
Nå som vi forstår at GPC er en betennelsestilstand som skyldes repeterende mekanisk irritasjon, ikke en vanlig allergi, kan vi bruke verktøyene våre i klinisk praksis for å bedre diagnostisere og forhindre GPC.
Dr. Barnett er en hovedoptometiker ved UC Davis Medical Center, hvor hun spesialiserer seg i fremre segment sykdom og spesiallinser. Hun foreleser og publiserer mye om tørr øye, sykdom i fremre segment, kontaktlinser, tverrbinding av kollagen og skaper en sunn balanse mellom arbeid og hjemmeliv for kvinner i optometri. Hun sitter i styrene for Women of Vision, Gas Permeable Lens Institute og Scleral Lens Education Society.