The Lung Exam
- Inspection and Observation
- Anatomi
- Palpasjon
- Slagverk
- Auskultasjon
- Eksempel på lungelyder
De fire hovedkomponentene i lungeundersøkelsen (inspeksjon, palpasjon, perkusjon og auskultasjon) brukes også til å undersøke hjerte og underliv. Å lære de riktige teknikkene i dette øyeblikket vil derfor forbedre din evne til å utføre også disse andre undersøkelsene. Vitale tegn, en viktig kilde til informasjon, blir diskutert andre steder.
Inspeksjon / observasjon:
Mye informasjon kan samles fra bare å se pasienten puste. Vær spesielt oppmerksom på :
- Pasientens generelle komfort og pustemønster. Ser de ut til å være ulykkelige, diaforetiske, anstrengte? Er pustene regelmessige og dype?
- Bruk av tilbehørspustemuskler ( f.eks. skaler, sternocleidomastoi ds). Bruken av dem betyr noe av åndedrettsproblemer.
- Pasientens farge, spesielt rundt leppene og neglesengene. Åpenbart er blått dårlig!
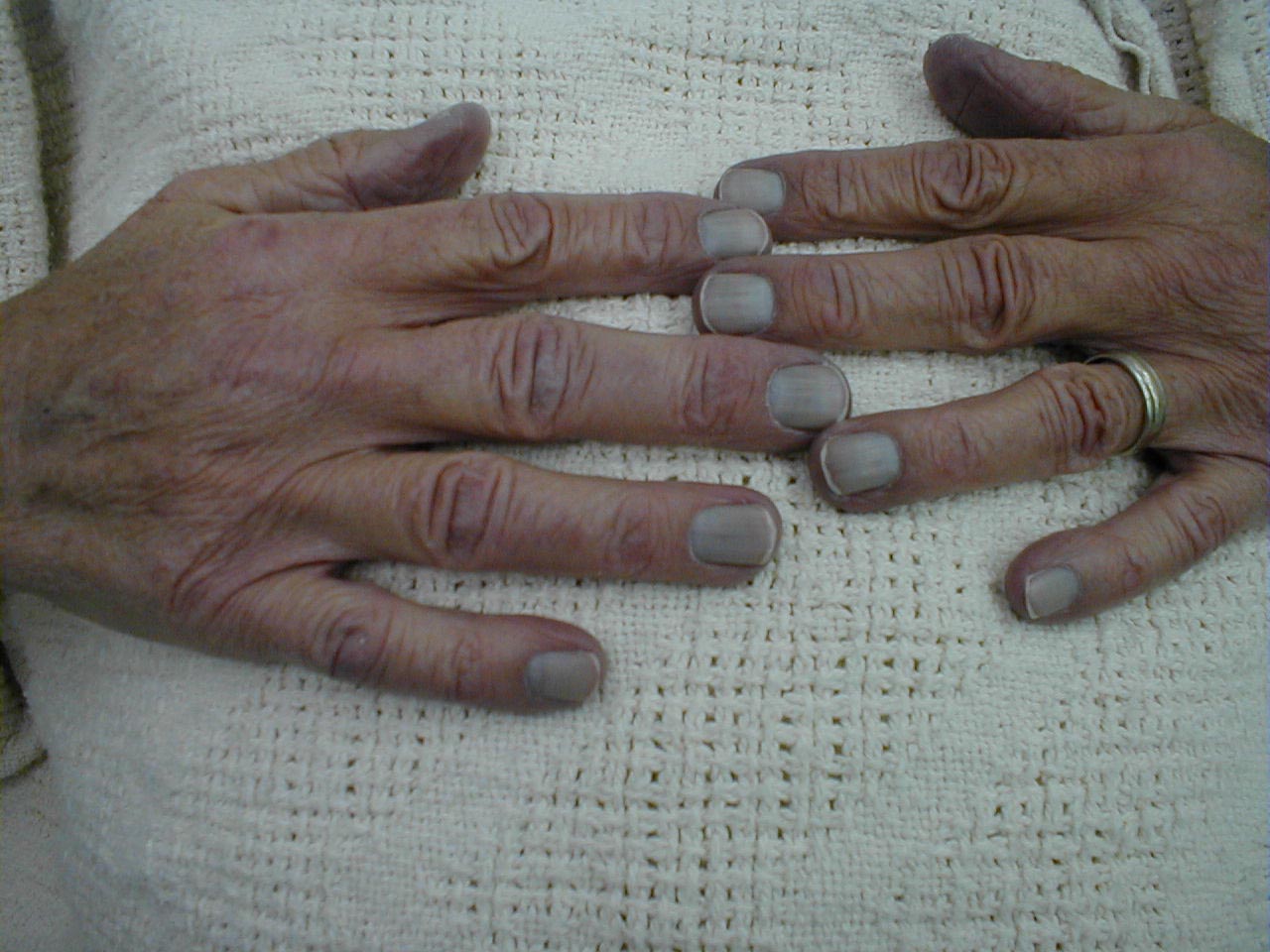 Cyanose av neglesenger
Cyanose av neglesenger - Pasientens stilling. De med ekstrem lungedysfunksjon vil ofte sitte oppe til høyre. I tilfeller av reell nød vil de lene seg fremover og hvile hendene på knærne i det som er kjent som tri-pod-posisjonen.
Pasient med emfysem som bøyer seg i Tri-Pod posisjon
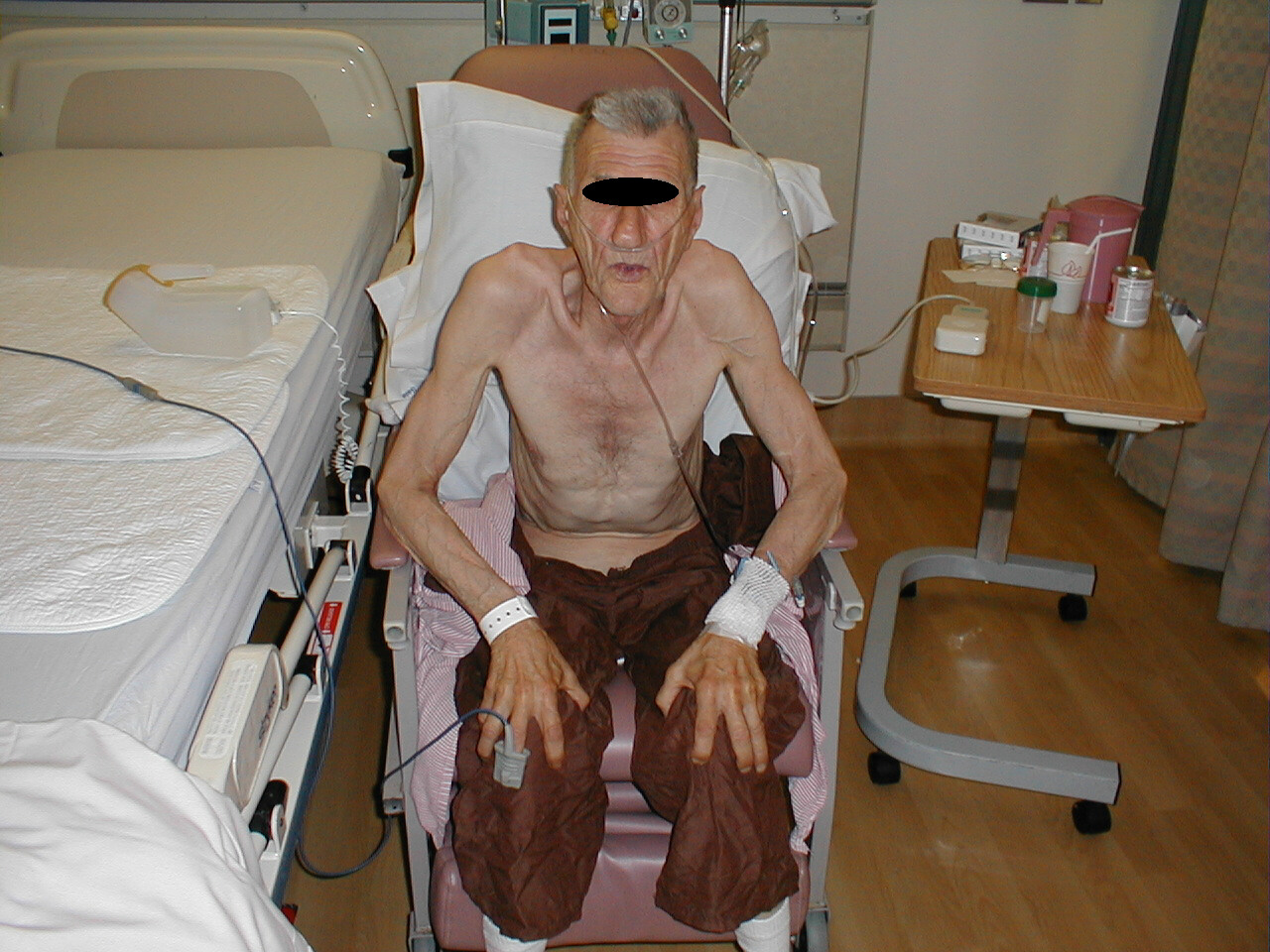
- Puste gjennom tette lepper, ofte sett i tilfeller av emfysem.
- Evne til å snakke. Noen ganger kan respirasjonsfrekvensen være så høy og / eller pustearbeidet så stor at pasientene ikke klarer å snakke i fullstendige setninger. Hvis dette skjer, legg merke til hvor mange ord de kan snakke (dvs. jo færre ord per pust, jo verre er problemet!).
- Eventuelle hørbare lyder forbundet med å puste av og til, tungpustethet eller gurgling forårsaket av sekresjoner i store luftveier er hørbare for det «nakne» øret.
- Retningen til bevegelse av bukveggen under inspirasjon. Normalt skyver nedstigningen av membranen intra-abdominal innhold ned og veggen utover. I tilfeller av alvorlig membranflatning (f.eks. Emfysem) eller lammelse, kan bukveggen bevege seg innover under inspirasjon, referert til som paradoksal pust. Hvis du mistenker at dette er tilfelle, legg hånden på pasientens underliv mens de puster, noe som skal fremheve bevegelsen.
- Eventuelle tydelige misdannelser i brystet eller ryggraden. Disse kan oppstå som et resultat av kronisk lungesykdom (f.eks. emfysem), oppstår medfødt eller på annen måte ervervet. I alle fall kan de forringe pasientens evne til å puste normalt. Noen få vanlige varianter inkluderer:
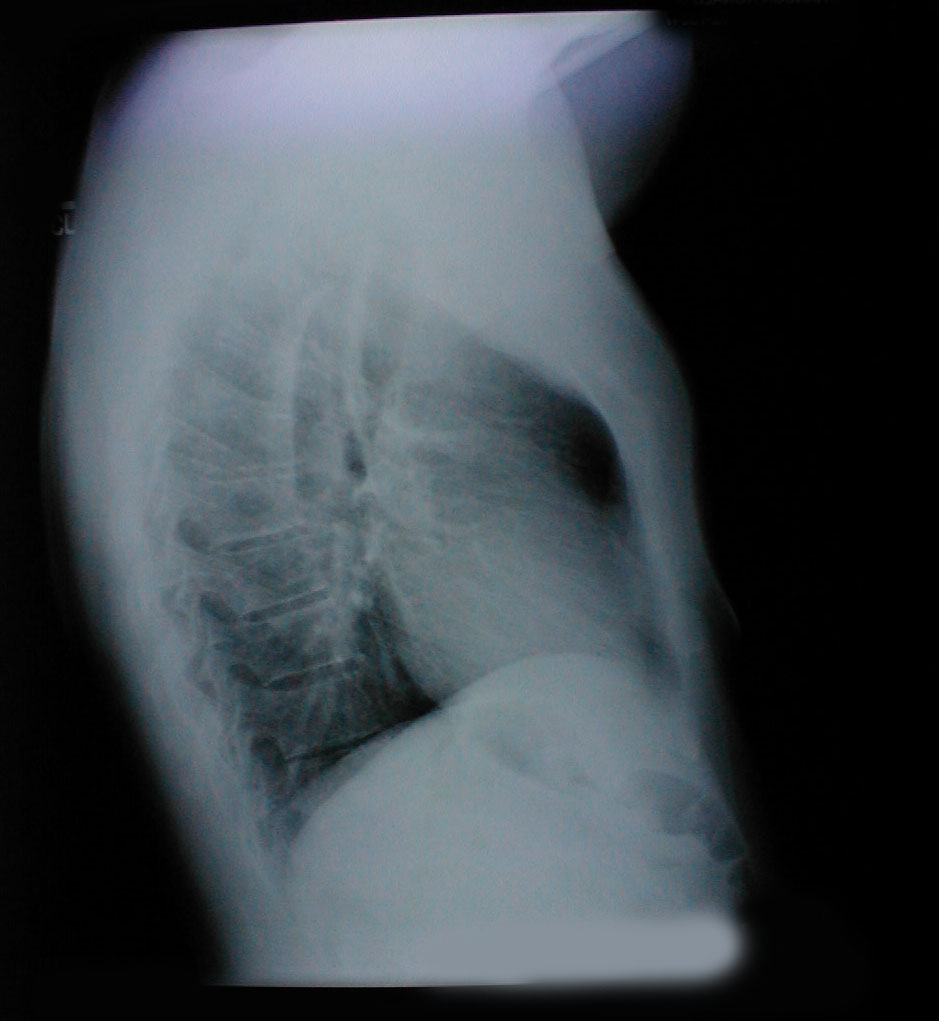
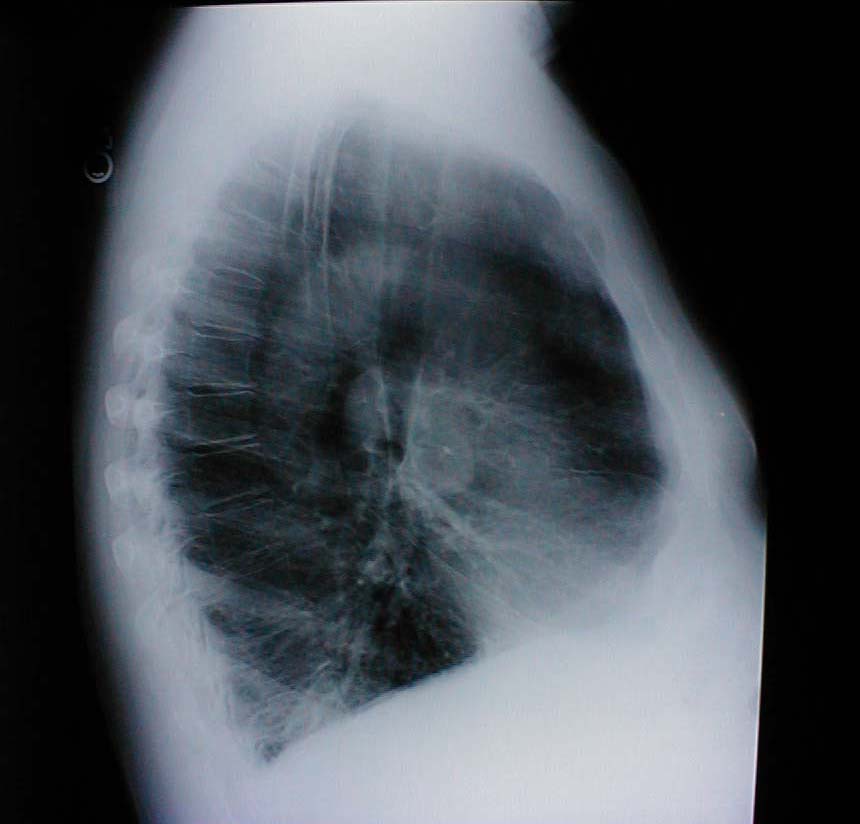
- Pectus excavatum: Medfødt bakre forskyvning av nedre aspekt av brystbenet. Dette gir brystet et noe «uthult» utseende. Røntgenbildet viser et subtilt konkav utseende på underbenet.
- Tønnebryst: Assosiert med emfysem og hyperinflasjon i lunge. Ledsagende røntgen viser også økt økning i fremre og bakre diameter samt diafragmatisk utflating.
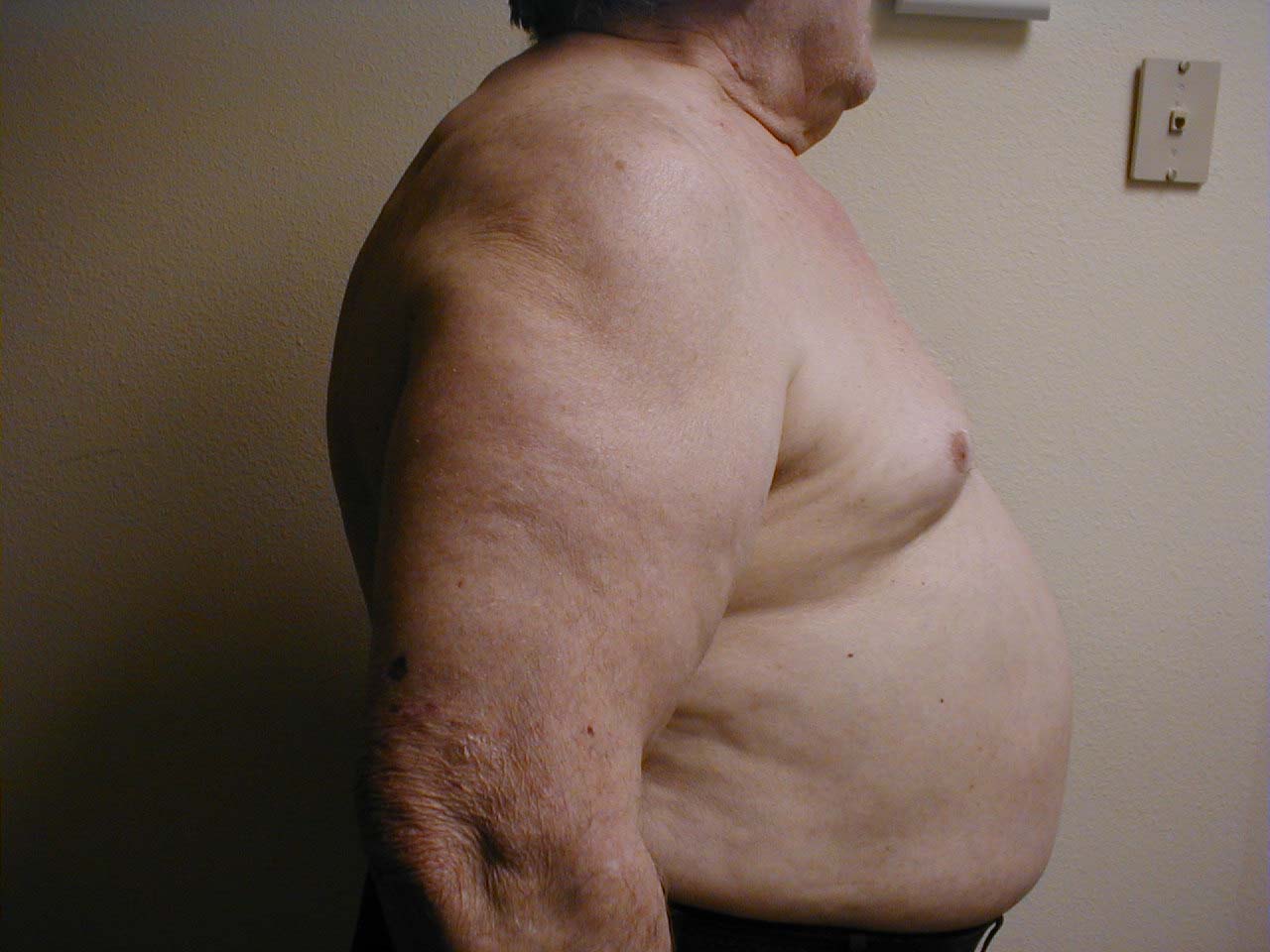
- Avvik i ryggraden:
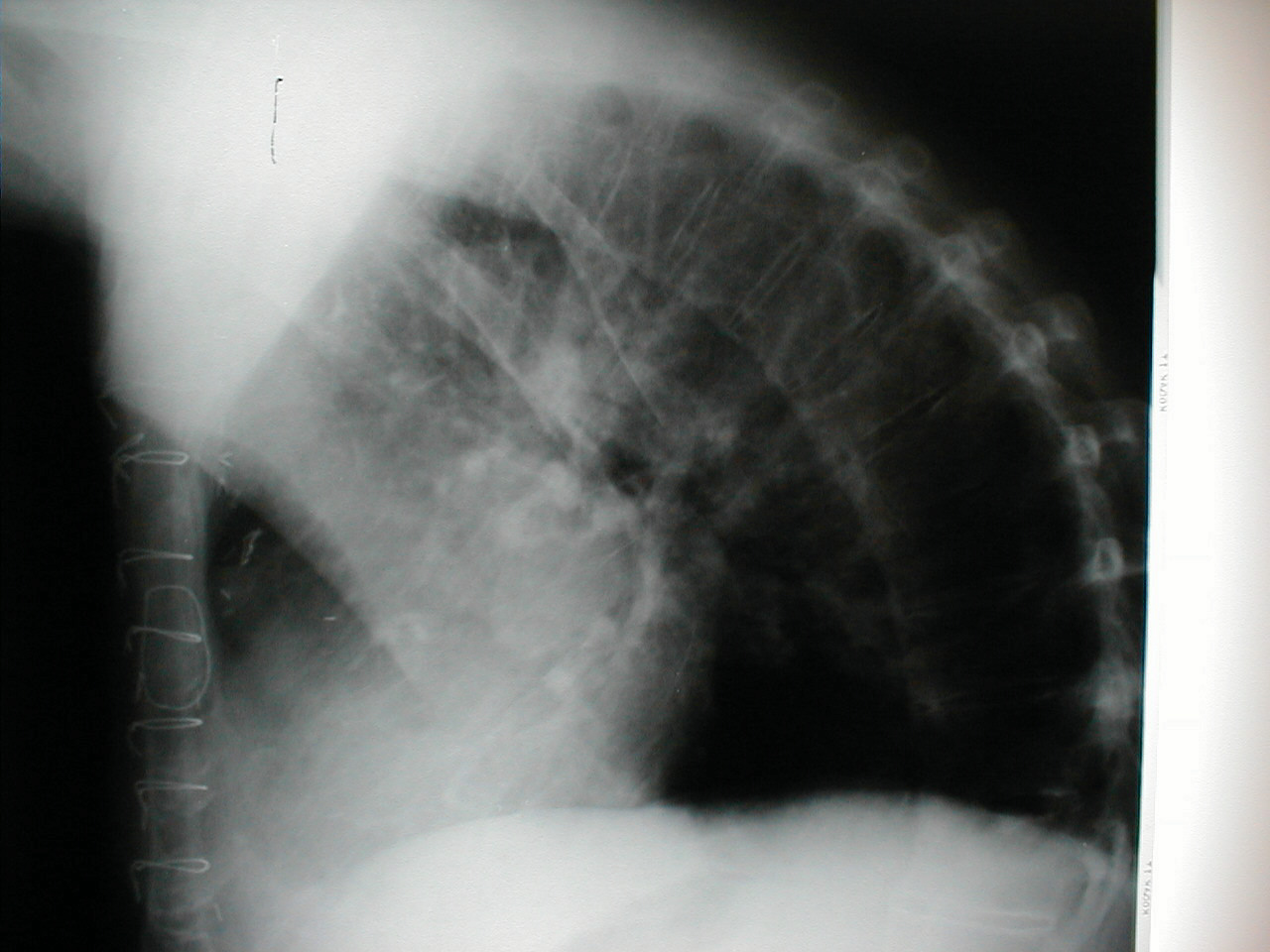
- Kyfose: Får pasienten til å bøyes seg fremover. Ledsagende røntgen av samme pasient viser tydelig ekstrem krumning i ryggraden.
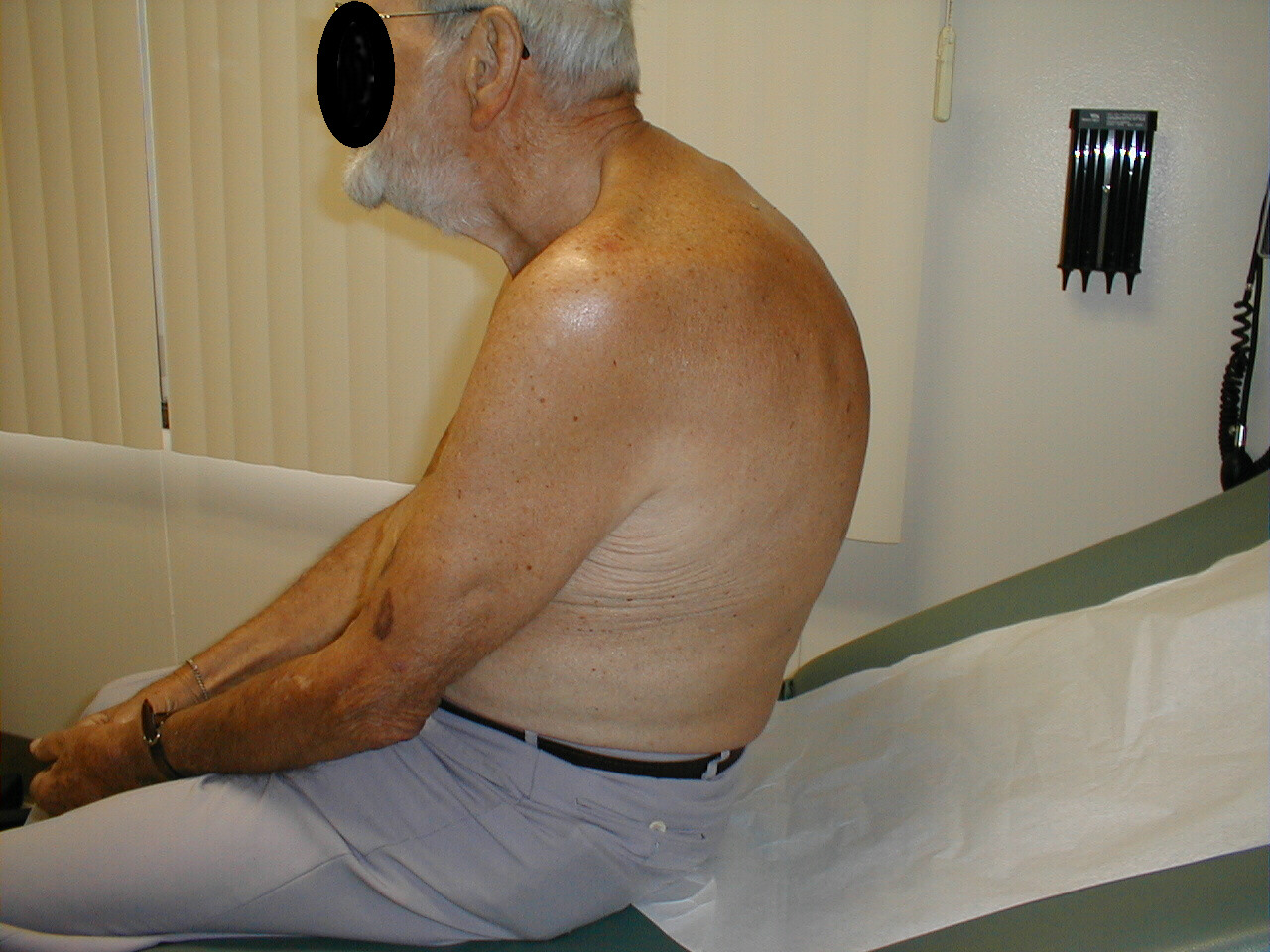
- Skoliose: Tilstand der ryggraden er buet til venstre eller høyre. På bildene nedenfor fører skoliose i ryggraden til at høyre skulderområde vises noe høyere enn venstre. Krumning er mer uttalt på røntgen.
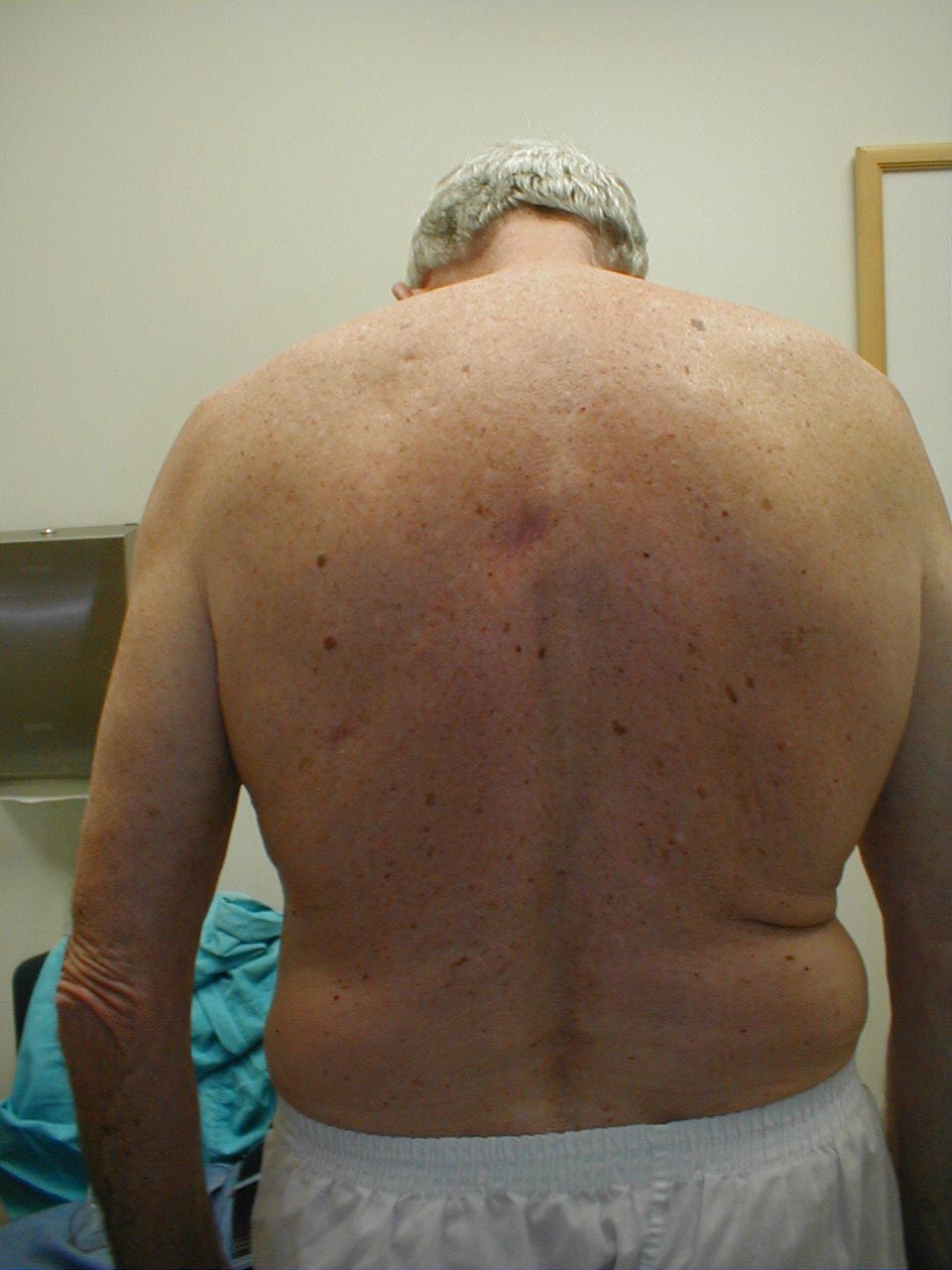
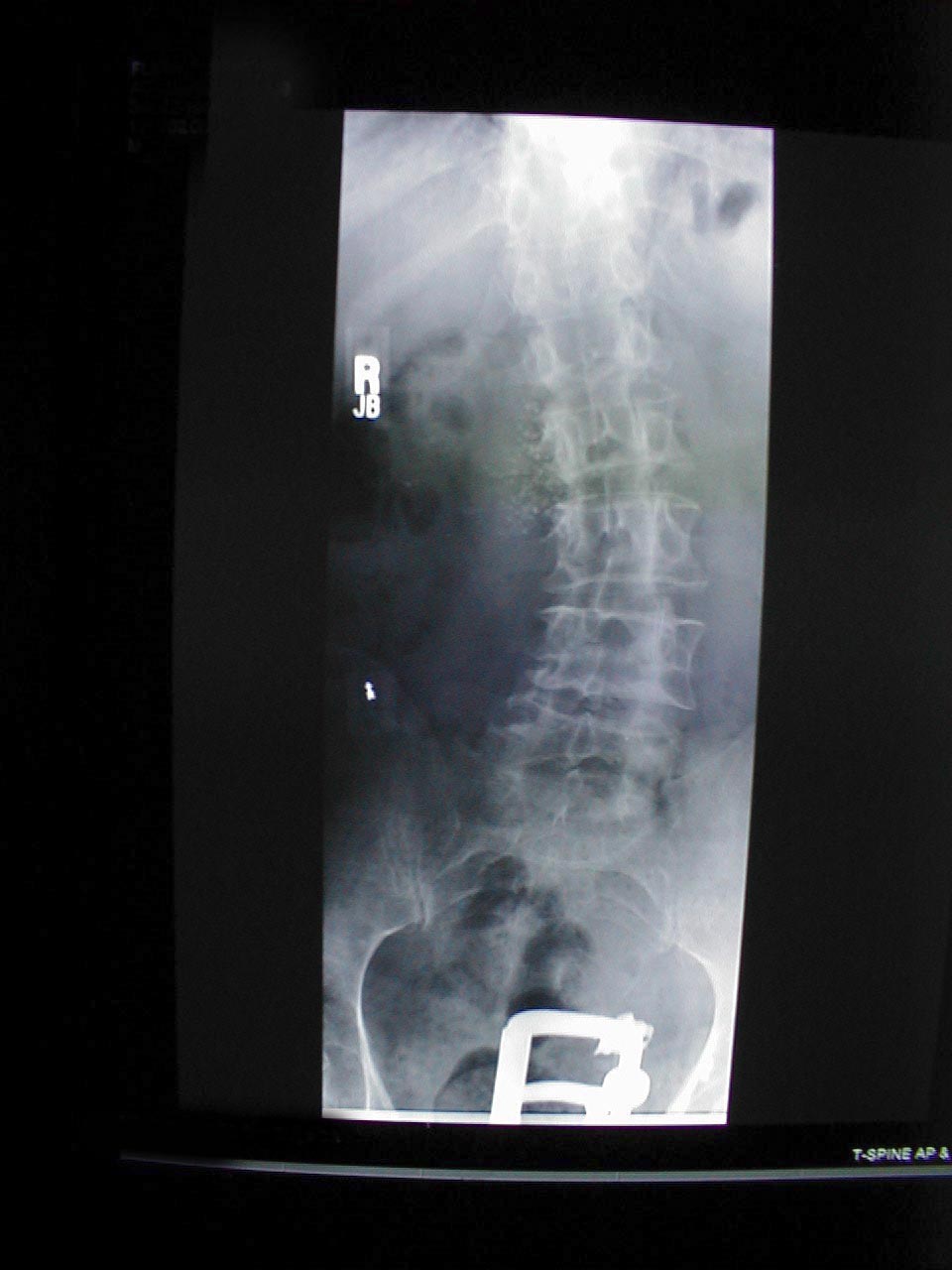
- Kyfose: Får pasienten til å bøyes seg fremover. Ledsagende røntgen av samme pasient viser tydelig ekstrem krumning i ryggraden.
- Pectus excavatum: Medfødt bakre forskyvning av nedre aspekt av brystbenet. Dette gir brystet et noe «uthult» utseende. Røntgenbildet viser et subtilt konkav utseende på underbenet.
Gjennomgang av lungeanatomi:
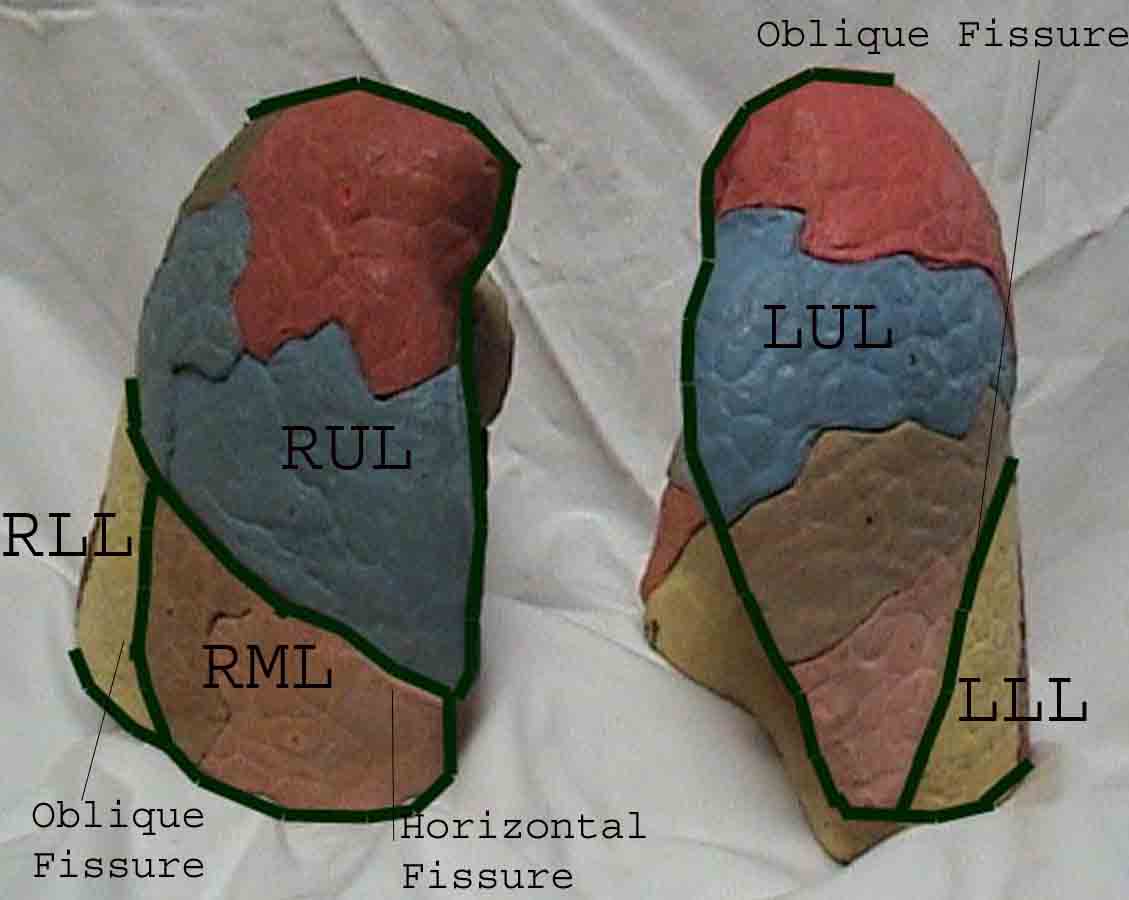
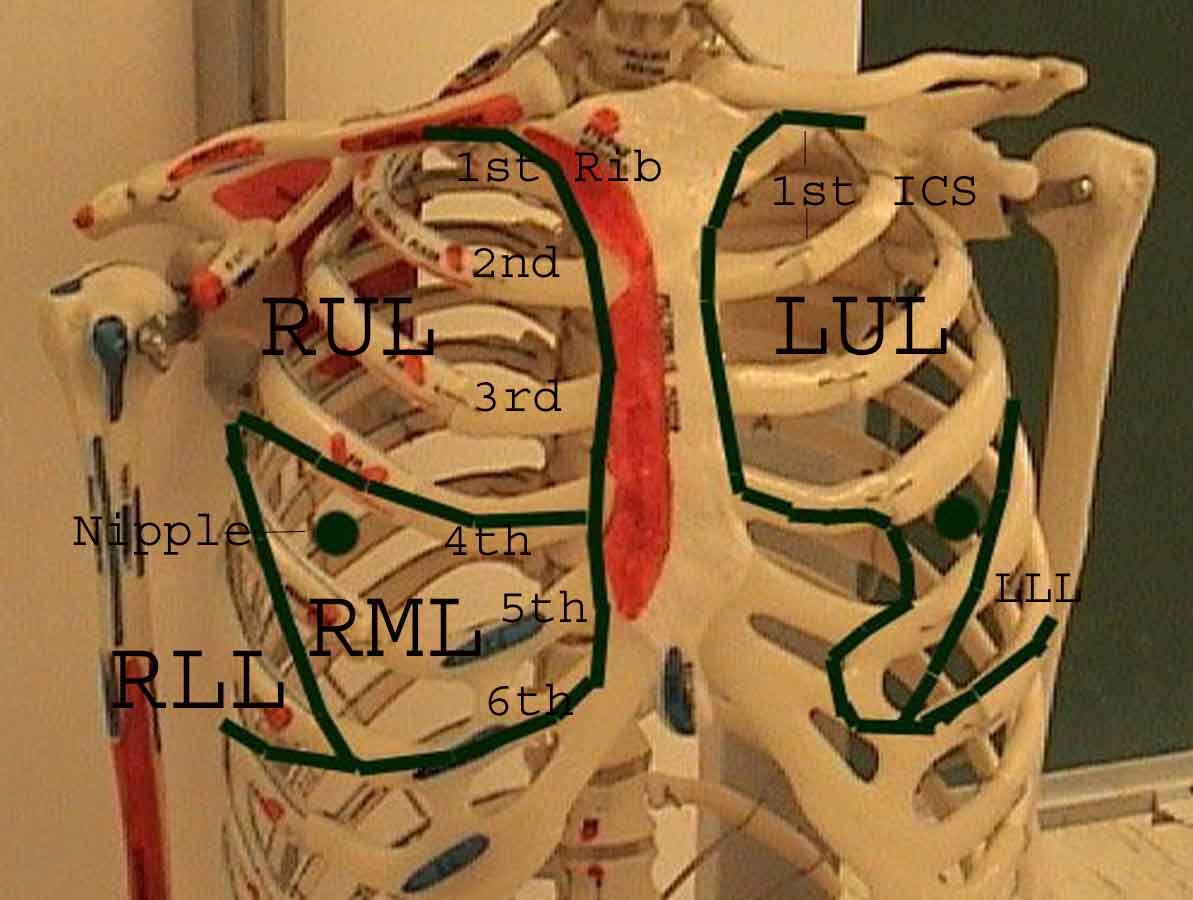
Forståelse av lungeundersøkelsen forbedres sterkt ved å gjenkjenne forholdet mellom overflatestrukturer, skjelett, og de viktigste lobene i lungen. Innse at dette kan være vanskelig ettersom noen overflate landemerker (f.eks brystvorter) ikke alltid opprettholder sitt presise forhold til underliggende strukturer. Likevel vil overflatemarkører gi deg en grov guide til hva som ligger under huden. Bildene nedenfor viser disse forholdene. De flerfargede områdene i lungemodellen identifiserer presise anatomiske segmenter av de forskjellige lober, noe som ikke kan verdsettes ved undersøkelse. Hovedloppene er skissert i svart. Følgende forkortelser brukes: RUL = Right Upper Lobe; LUL = Venstre øvre lap; RML = Right Middle Lobe; RLL = Right Lower Lobe; LLL = Venstre nedre del.
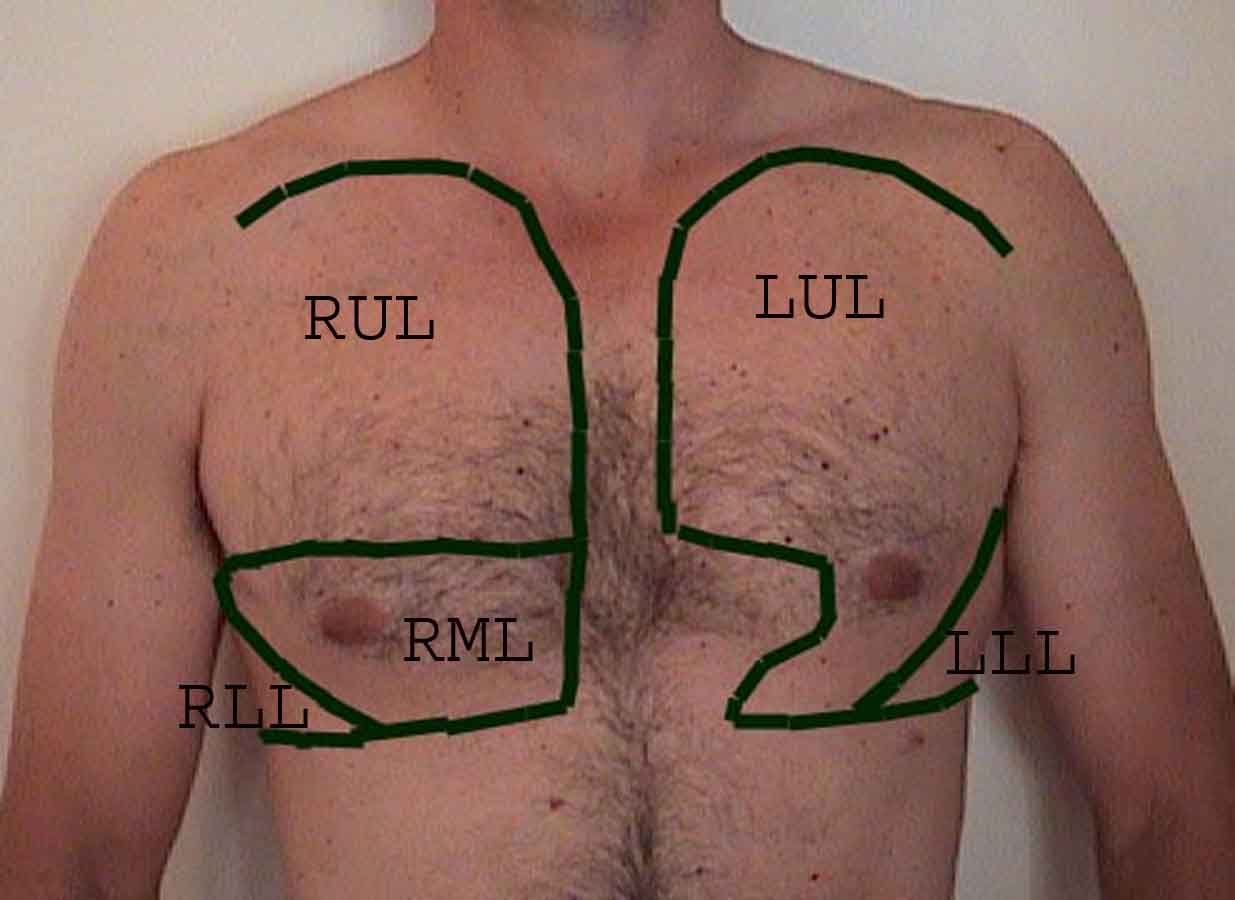
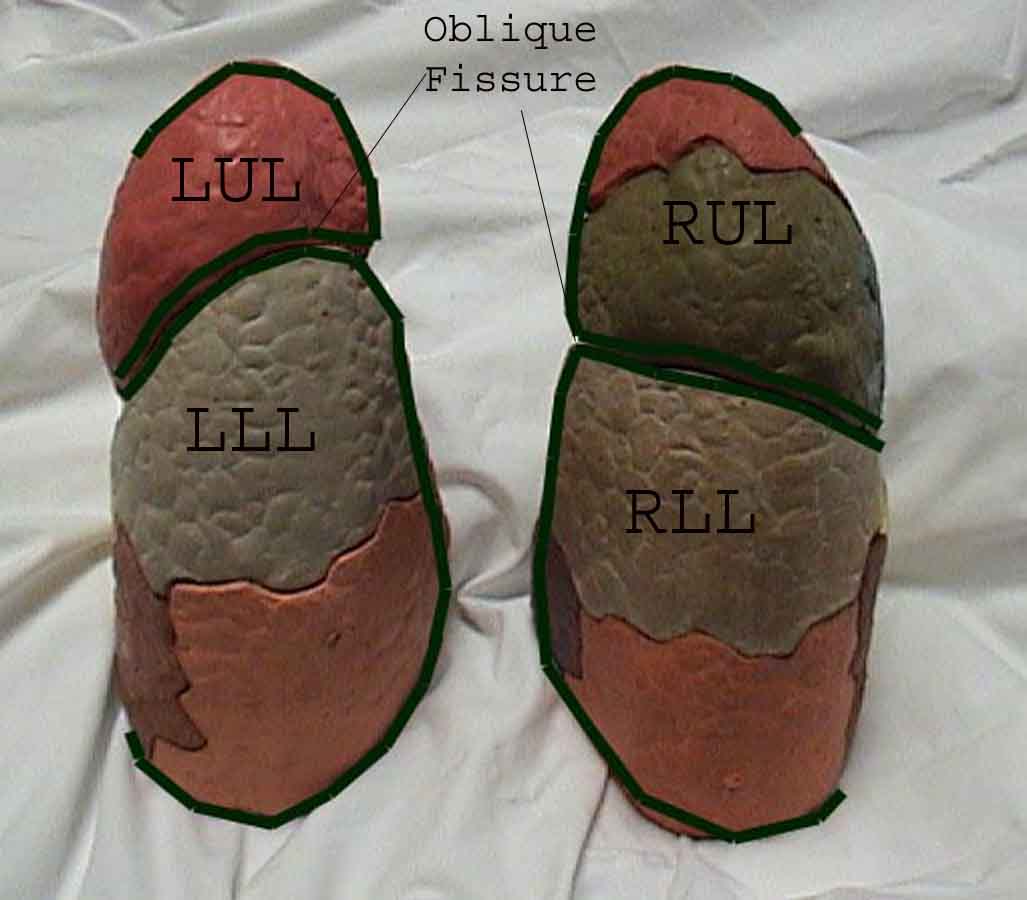

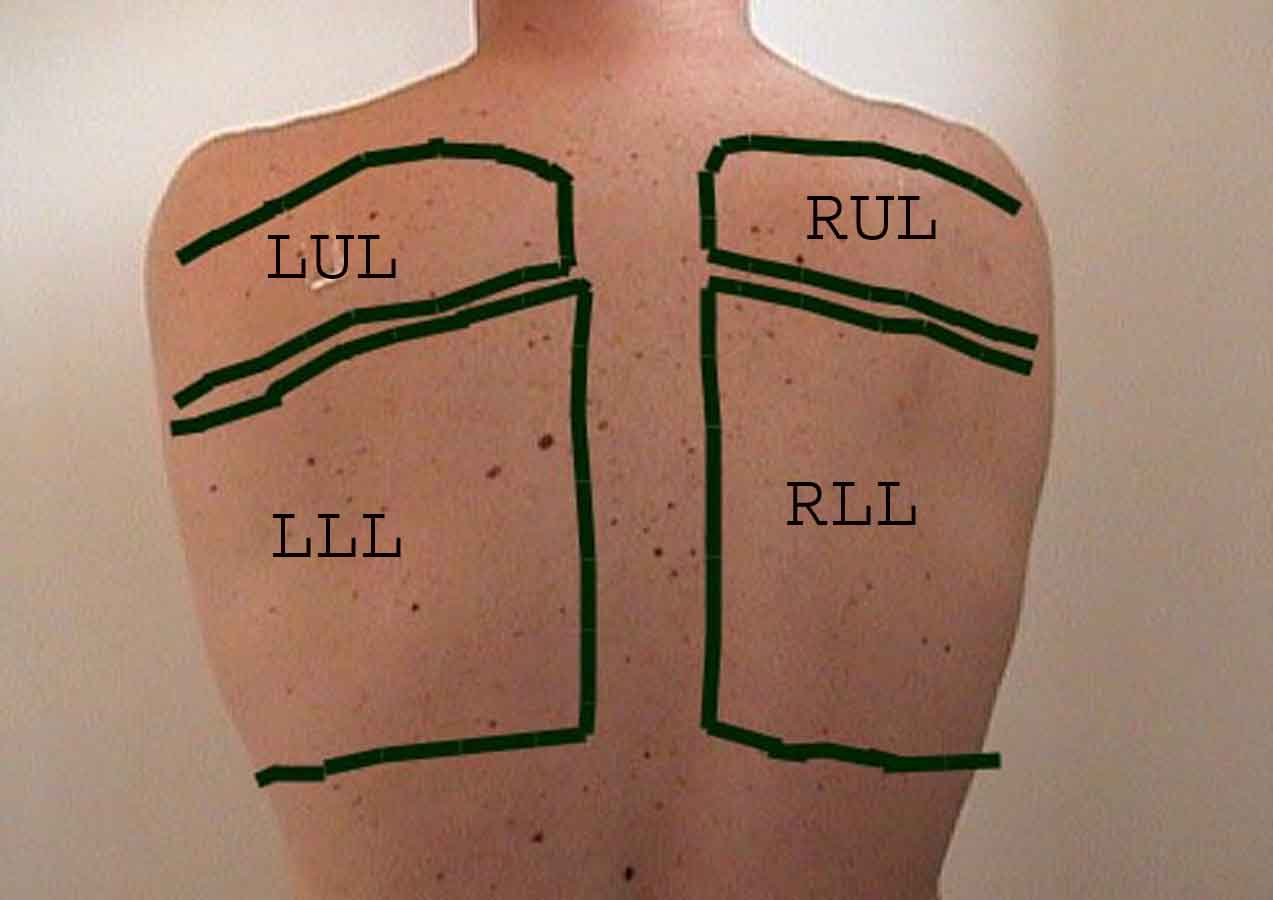
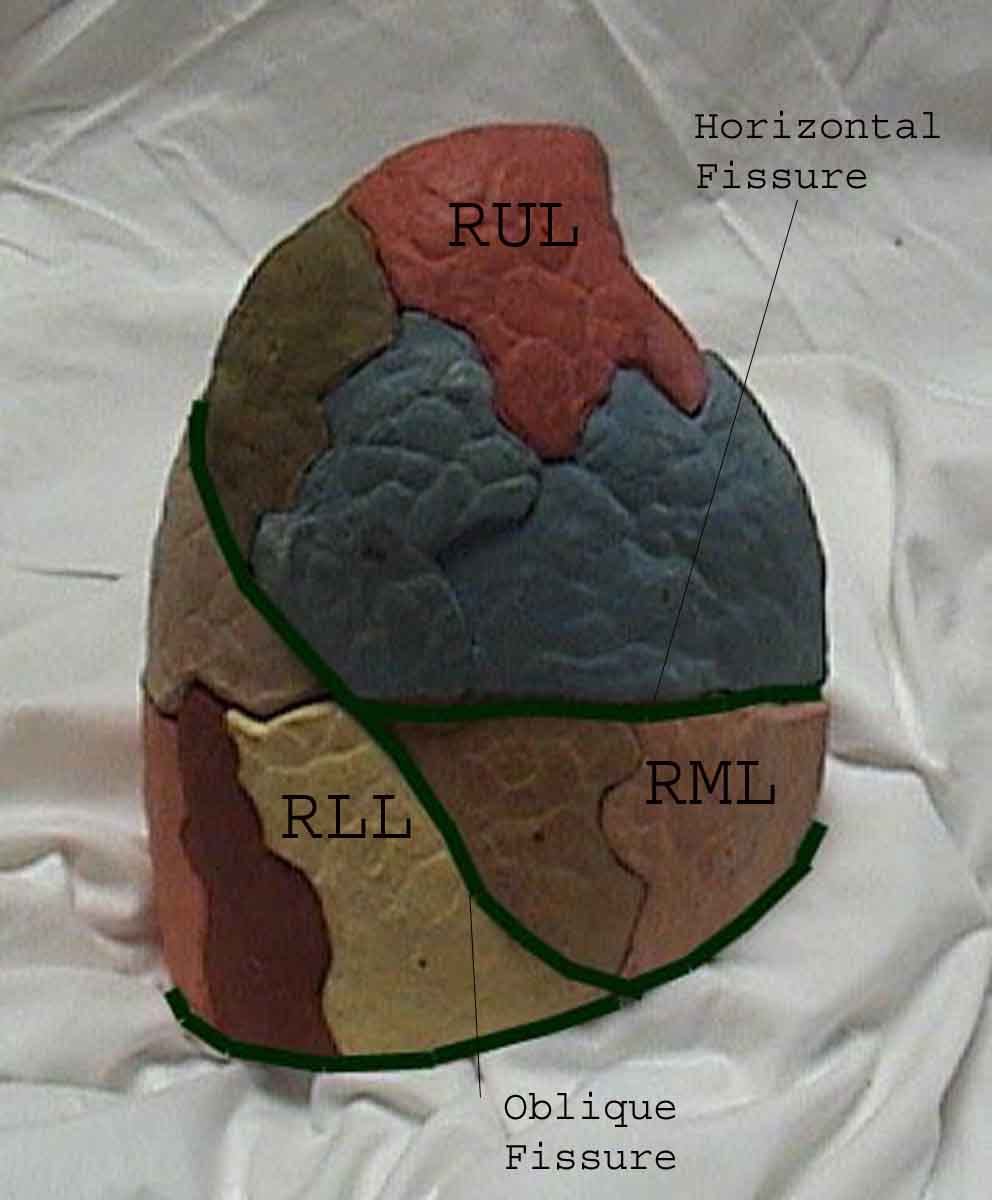
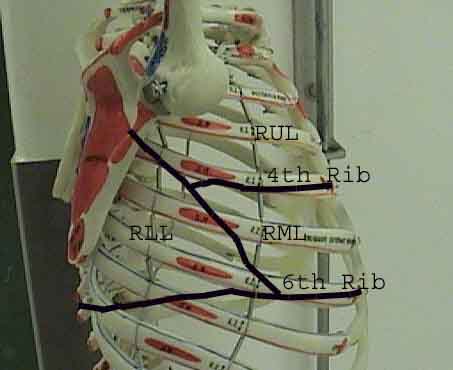
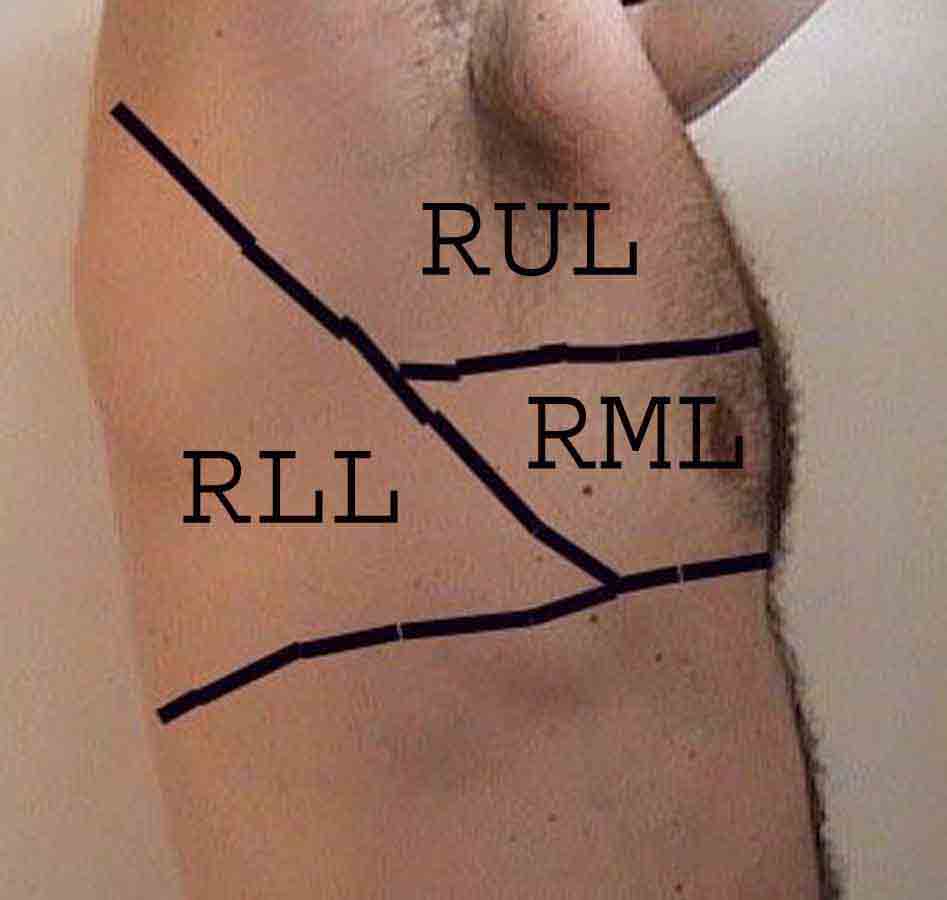

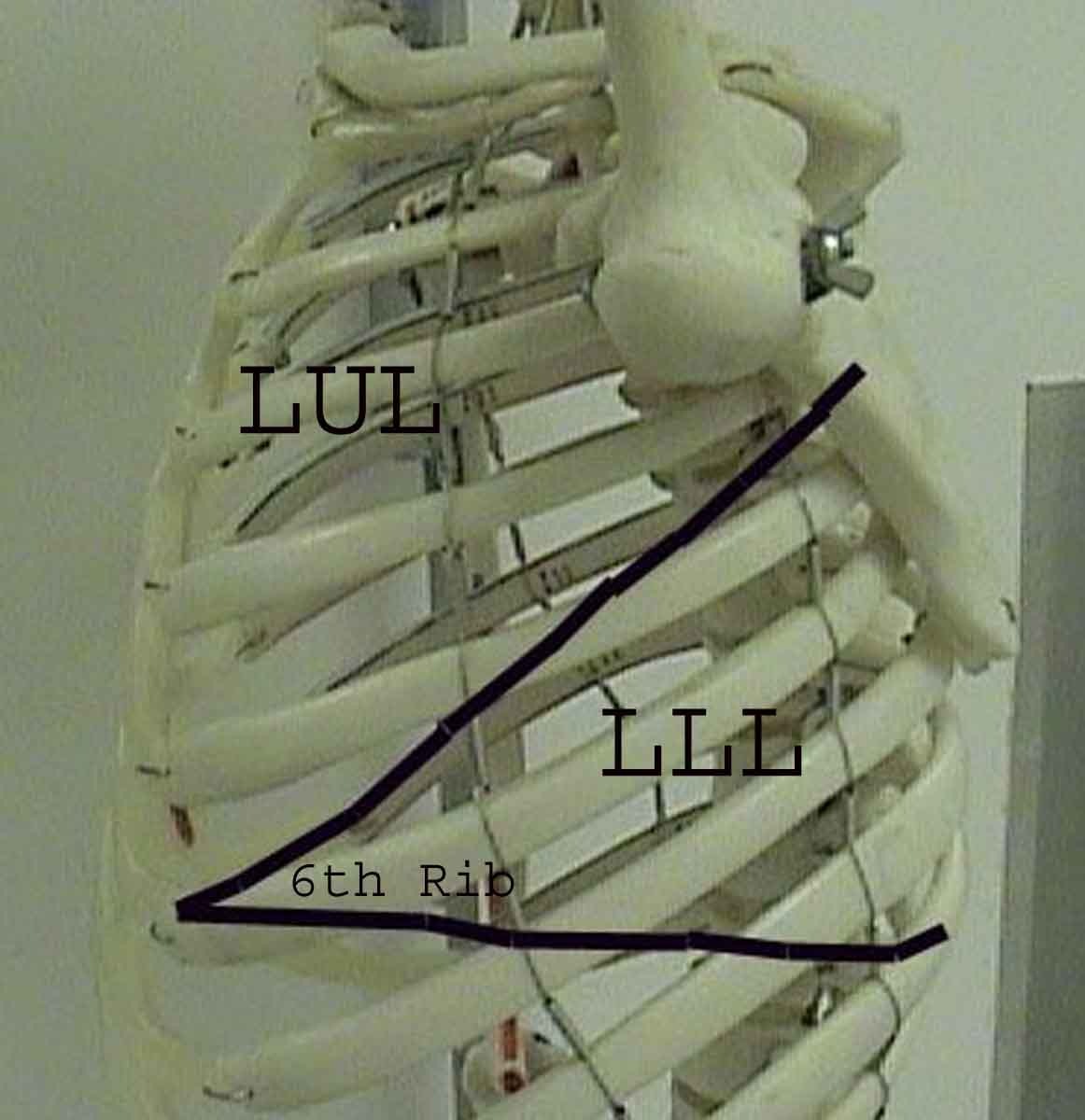
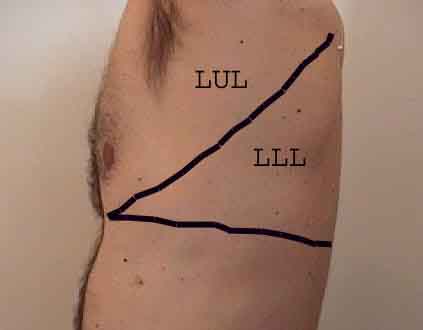
Palpasjon:
Palpasjon spiller en relativt liten rolle i undersøkelsen av det normale brystet som strukturen til interesse (lungen) er dekket av ribbeina og derfor ikke håndgripelig. Spesifikke situasjoner der det kan være nyttig inkluderer:
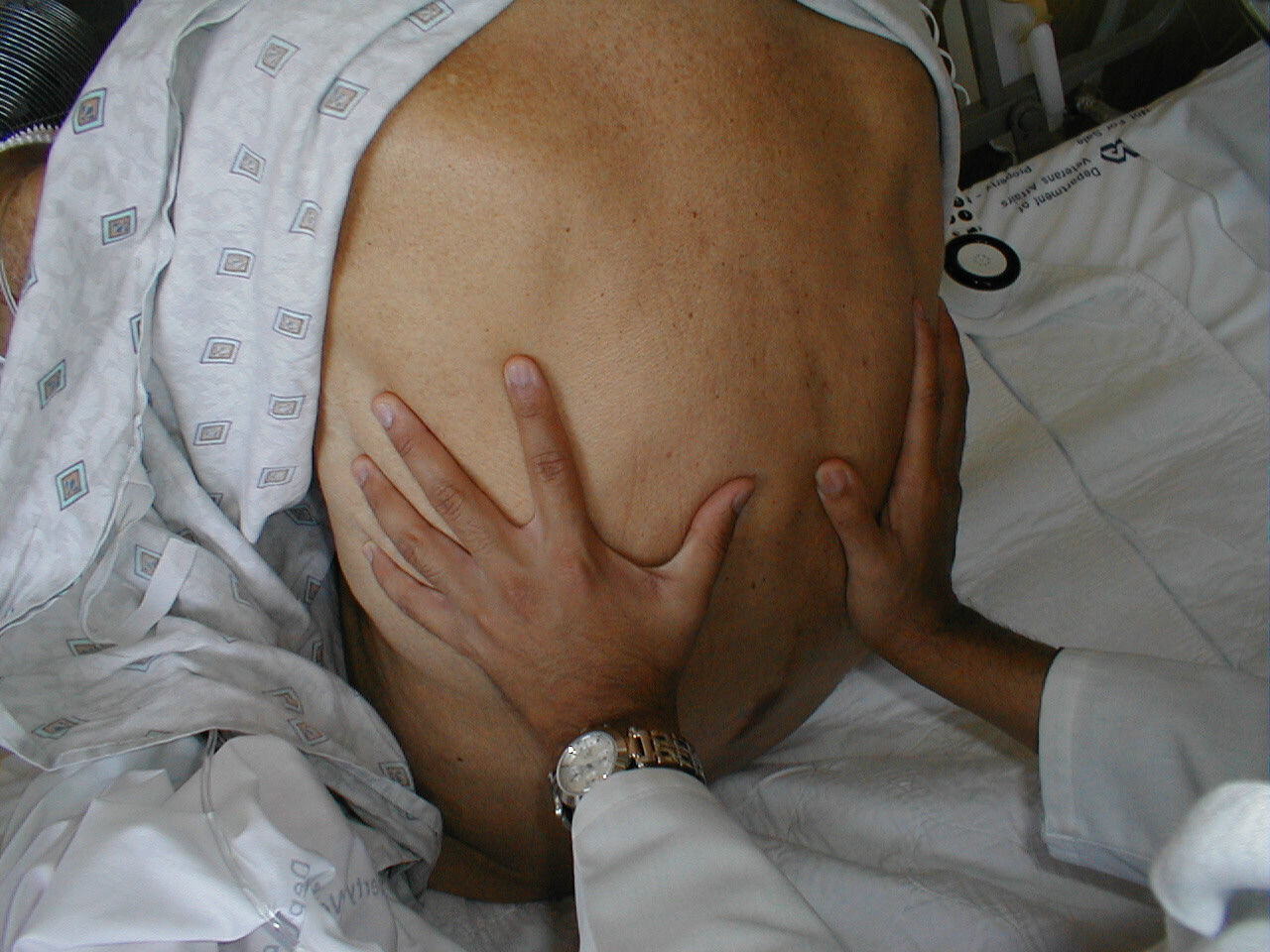
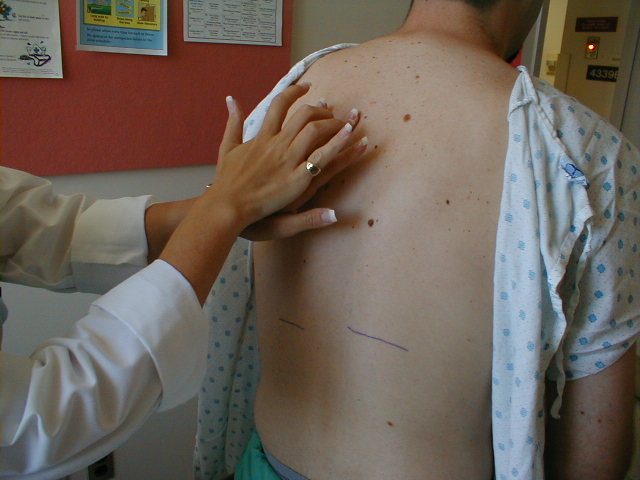
- Fremhever normal brystutflukt: Legg hendene på pasientens rygg med tommelen rettet mot ryggraden. Husk å først gni hendene sammen slik at de ikke er for kalde før du berører pasienten. Hendene dine skal løfte symmetrisk utover når pasienten trekker pusten dypt. Prosesser som fører til asymmetrisk lungeutvidelse, som kan oppstå når noe fyller pleurarommet (f.eks. luft eller væske), kan da blir oppdaget da hånden på den berørte siden vil bevege seg utover i mindre grad. Det må være mye pleruell sykdom før denne asymmetrien kan identifiseres ved eksamen.
Detecting Chest Excursion
- Taktil Fremitus: Normal lunge overfører en håndgripelig vibrasjonsfølelse til brystveggen. Dette blir referert til som fremitus og kan oppdages ved å plassere ulnaraspektene på begge hender godt mot hver side av brystet mens pasienten sier ordene «Nitti-ni.» Denne manøveren gjentas til hele bakre brystkasse er dekket. De benete aspektene ved hendene brukes da de er spesielt følsomme for å oppdage disse vibrasjonene.
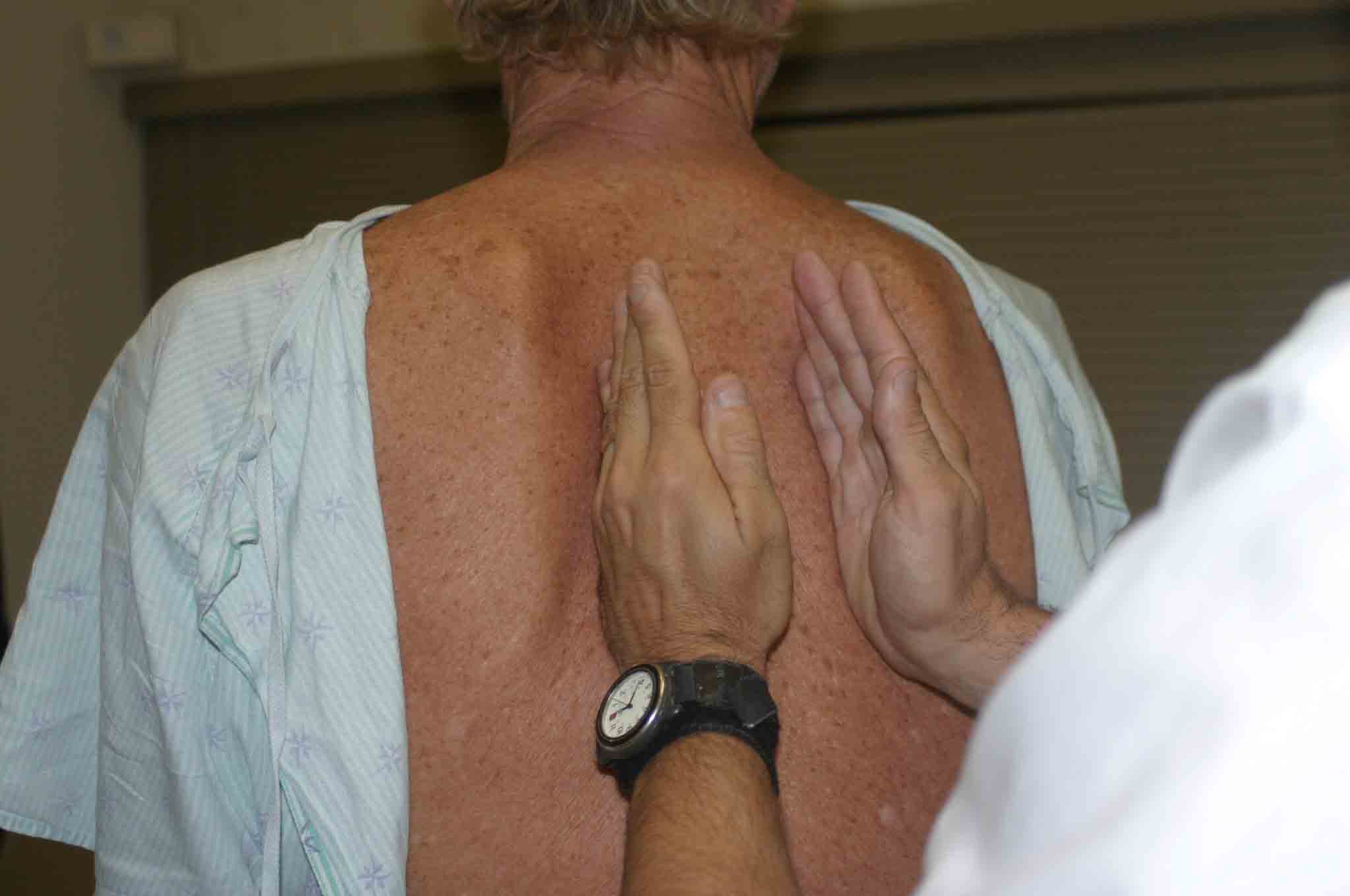 Vurdering av Fremitus
Vurdering av FremitusPatologiske forhold vil endre fremitus. Spesielt:
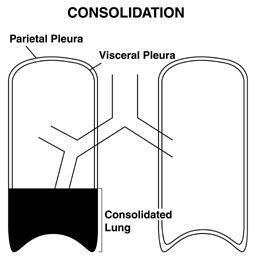
- Lungekonsolidering: Konsolidering oppstår når det normalt luftfylte lungeparenkymet blir fylt med væske eller vev, ofte i lungebetennelse. Hvis et stort nok segment av parenkym er involvert, kan det endre overføring av luft og lyd. I nærvær av konsolidering blir fremitus mer uttalt.
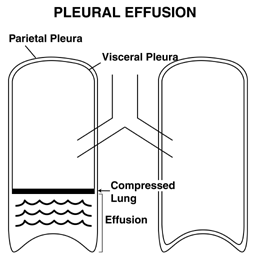
- Pleuravæske: Væske, kjent som pleural effusjon, kan samles i det potensielle rommet som eksisterer mellom lungen og brystveggen, og fortrenger lungen oppover. Fremitus over en effusjon vil bli redusert.
Generelt er fremitus et ganske subtilt funn og bør ikke betraktes som det primære middel for å identifisere verken konsolidering eller pleuravæske. Det kan imidlertid gi utlånende bevis hvis andre funn (se nedenfor) antyder tilstedeværelsen av en av disse prosessene.
 Effusjoner og infiltrater kan kanskje lettere forstås ved å bruke en svamp for å representere lungen. I denne modellen er et infiltrat avbildet av den blå fargen som har invadert selve svampen (svamp til venstre). En effusjon er avbildet av den blå væsken som lungene flyter på (svamp til høyre).
Effusjoner og infiltrater kan kanskje lettere forstås ved å bruke en svamp for å representere lungen. I denne modellen er et infiltrat avbildet av den blå fargen som har invadert selve svampen (svamp til venstre). En effusjon er avbildet av den blå væsken som lungene flyter på (svamp til høyre). - Undersøk smertefulle områder: Hvis pasienten klager over smerte på et bestemt sted, er det åpenbart viktig å nøye palpe rundt det området. I tillegg krever spesielle situasjoner (f.eks. Traumer) forsiktig palpasjon for å se etter bevis på ribbeinsbrudd, subkutan luft (føles som om du skyver på Rice Krispies eller boblepapir) osv.
Slagverk:
Denne teknikken benytter seg av det faktum at å treffe en overflate som dekker en luftfylt struktur (f.eks. normal lunge) vil gi en resonansnote mens den samme manøveren gjentas over et væske- eller vevsfylt hulrom genererer en relativt kjedelig lyd. Hvis det normale, luftfylte vevet har blitt fortrengt av væske (f.eks. Pleural effusjon) eller infiltrert med hvite celler og bakterier (f.eks. Lungebetennelse), vil perkusjon generere en død død tone. Alternativt vil prosesser som fører til kronisk (f.eks. Emfysem) eller akutt (f.eks. Pneumothorax) luftfangst i henholdsvis lunge- eller pleurarommet, gi hyperresonans (dvs. mer trommelignende) notater på perkusjon. I utgangspunktet vil du oppdage at denne ferdigheten er litt vanskelig å utføre. La hånden din svinge fritt ved håndleddet, og hamre fingeren på målet nederst på nedstrøket.Et stivt håndledd tvinger deg til å skyve fingeren inn i målet som ikke fremkaller riktig lyd. I tillegg tar det en stund å utvikle et øre for hva som er resonans og hva som ikke er. Noen få ting å huske:
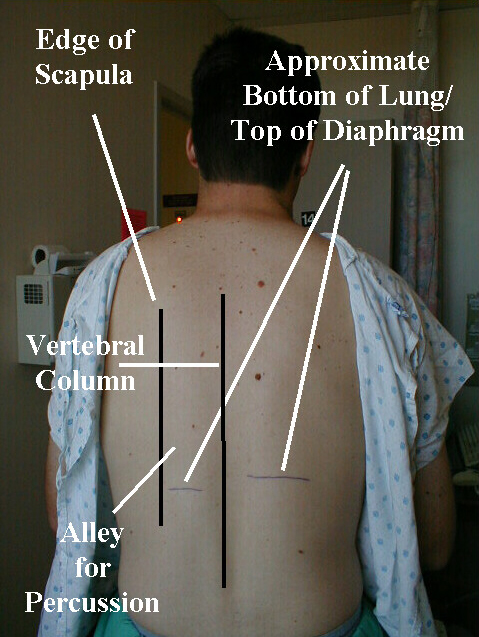
- Hvis du snakker med din høyre hånd, stå litt til venstre på pasientens rygg.
- Be pasienten krysse hendene foran brystet, og ta tak i motsatt skulder med hver hånd. Dette vil bidra til å trekke skulderbladene lateralt, vekk fra perkusjonsfeltet.
- Arbeid nedover «smuget» som eksisterer mellom skulderblad og ryggsøyle, noe som skal hjelpe deg med å unngå å tromme over bein.
- Prøv å fokusere på å slå den distale inter-phalangeal leddet (dvs. det siste leddet) på venstre langfinger med spissen på høyre langfinger. Effekten skal være skarp, så det kan være lurt å klippe neglene for å holde blodutslipp til et minimum!
- De to siste falangene i venstre langfinger skal hvile godt på pasientens rygg. Prøv å holde resten av fingrene dine i å berøre pasienten, eller hvil bare tipsene på dem hvis dette ikke er noe annet for vanskelig, for å minimere eventuell demping av perukssjonsnotatene.
- Når du perkuserer ett sted, bør det være nok 2 eller 3 skarpe kraner, men du kan gjerne gjøre mer hvis du vil. Beveg deretter hånden ned flere mellomrom og gjenta manøvren. Generelt sett skal perkusjon på fem eller så forskjellige steder dekke en hemi-thorax. Etter at du har slaget venstre bryst, flytt hendene dine over og gjenta samme prosedyre på høyre side. Hvis du oppdager abnormiteter på den ene siden, er det en god ide å skyve hendene over til den andre for sammenligning. På denne måten fungerer det ene brystet som en kontroll for det andre. Generelt er perkusjon begrenset til de bakre lungefeltene. Imidlertid, hvis auskultasjon (se nedenfor) avslører en abnormitet i fremre eller laterale felt, kan perkusjon over disse områdene bidra til å identifisere årsaken.
Slagverksteknikk
- Målet er å erkjenne at lydkvaliteten på et eller annet tidspunkt når du beveger deg ned mot lungebunnen, endres. Dette normalt oppstår når du forlater brystkassen. Det er ikke spesielt viktig å identifisere den nøyaktige plasseringen av membranen, men hvis du er i stand til å merke en forskjell i nivå mellom maksimal inspirasjon og utløp, desto bedre. Til slutt vil du utvikle en følelse av der den normale lungen skulle ende ved å bare se på brystet. Det eksakte vertebrale nivået som dette forekommer er egentlig ikke relevant.
- «Speed percussion» kan bidra til å fremheve forskjellen mellom kjedelige og resonante områder. I løpet av denne teknikken beveger undersøkeren venstre (dvs. den ikke-slagende) hånden med konstant hastighet nedover pasientens rygg og banker kontinuerlig på den når den utvikler seg mot bunnen av brystkassen. Dette har en tendens til å gjøre bøyningspunktet (dvs. bytt fra resonans til kjedelig) mer uttalt.
Øv på perkusjon! Prøv å finne din egen mage-boble, som skal være rundt venstre kystmargin. Merk at på grunn av hjertets beliggenhet Hvis du banker over venstre bryst vil det gi en annen lyd enn når du utfører det over høyre. Slå på veggene dine (hvis de er arkstein) og prøv å finne piggene. Trykk på tupperware fylt med forskjellige mengder vann. Dette hjelper deg ikke bare med å utvikle en følelse av de forskjellige tonene som kan produseres, men lar deg også øve på teknikken.
Auskultasjon:
Før du lytter over et område i bryst, husk deg selv hvilken lungelobe som høres best i regionen: nedre lapper opptar bunnen 3/4 av bakre felt; høyre midtlapp hørt i høyre armhule; lingula i venstre axilla; øvre fliker i fremre bryst og øverst 1/4 av bakre felt. Dette kan være ganske nyttig når du prøver å finne ut plasseringen av patologiske prosesser som kan være begrenset av anatomiske grenser (f.eks. Lungebetennelse). Mange sykdomsprosesser (f.eks. Lungeødem, bronkokonstriksjon) er diffuse og gir unormale funn på flere felt.


- Ta på deg stetoskopet slik at øret deler blir ledet bort fra deg. Juster hodet på omfanget slik at membranen er i inngrep. Hvis du ikke er sikker, klør lett på membranen, noe som kan gi lyd. Hvis ikke, vri hodet og prøv igjen. Gni forsiktig hodet på stetoskopet på skjorten din slik at det ikke blir for kaldt før du plasserer det på pasientens hud.
- Det øvre aspektet av bakre felt (dvs. mot toppen av pasientens rygg) undersøkes først. Lytt over ett sted og flytt deretter stetoskopet til samme stilling på motsatt side og gjenta. Dette bruker igjen den ene lungen som en kilde til sammenligning for den andre.Hele bakre brystet kan dekkes ved å lytte på omtrent 4 steder på hver side. Hvis du hører noe unormalt, må du selvfølgelig lytte flere steder.
Lung Auscultation
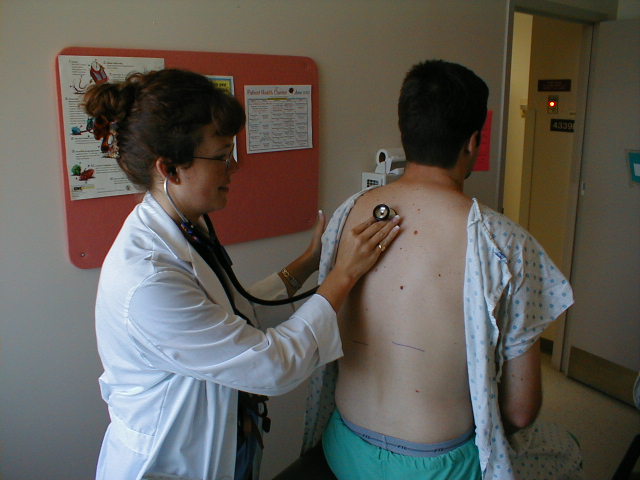
- Lingula og høyre midtflip kan undersøkes mens du fremdeles står bak pasienten.
- Beveg deg deretter fremover og lytt til de fremre feltene i på samme måte. Dette gjøres vanligvis mens pasienten fremdeles sitter oppreist. Å be kvinnelige pasienter om å legge seg ned, vil gjøre at brystene kan falle bort lateralt, noe som kan gjøre denne delen av undersøkelsen lettere.
Tanker om «Kjolehåndtering» & Passende / respektfullt å berøre pasientene dine:
Det er flere spenningskilder knyttet til den fysiske undersøkelsen generelt, som er virkelig brakt frem under brystundersøkelsen. Disse inkluderer:
- Området som skal undersøkes må være rimelig utsatt – men pasienten holdes så dekket som mulig
- Behovet for å palpere følsom områder for å utføre nøyaktig eksamen – krever berøring av mennesker med hvem du har lite kjent – vanskelig, spesielt hvis motsatt kjønn
- Som nykommere i medisin er du spesielt klar over at dette aspektet ved eksamen er «unaturlig» & derav veldig følsom .. som er bra!
Nøkler til å utføre en sensitiv, men grundig eksamen:
- Forklar hva du gjør («hvorfor) før du gjør det → erkjenn» elefant i rommet «!
- Utsett den minste mengden hud som er nødvendig – dette krever» kunstig «bruk av kjole & gardiner (hanner & kvinner)
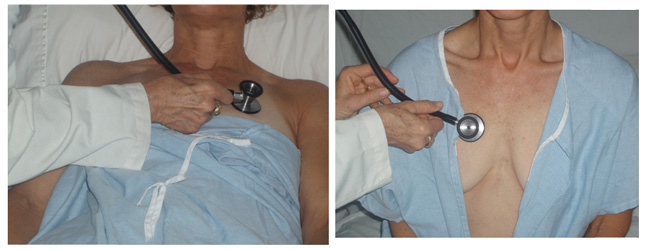
- Undersøk hjertet & lungene til kvinnelige pasienter:
- Be pt om å fjerne bh før (du kan ikke høre hjertet godt gjennom stoff)
- Utsett brystet bare i den grad det er nødvendig. For lungeundersøkelse kan du lytte til de fremre feltene ved å bare utsette den øverste delen av brystene (se bildet nedenfor).
- Verve pasientens hjelp, og be dem heve brystet til en stilling som forbedrer din evne til å lytte til hjertet
- Ikke haste, handle i en ubehagelig mote, eller forårsake smerte
- VENNLIGST … ikke undersøke kroppsdeler gjennom kjolen som:
- Det gjenspeiler Dårlig teknikk
- Du kommer til å savne ting
- Du mister poeng på eksamener (OSCE, CPX, USMLE)!

Noen ekstra ting det er verdt å merke seg.
- Spør pasienten til å ta sakte, dype pust gjennom munnen mens du utfører eksamen. Dette tvinger pasienten til å bevege større volum luft med hvert pust, og øke varigheten, intensiteten og dermed detekterbarheten til unormale pustelyder som kan være tilstede.
- Noen ganger er det nyttig å få pasienten til å hoste. noen ganger før utbruddet startet. Dette fjerner sekresjoner i luftveiene og åpner små atelektatiske (dvs. kollapset) områder ved lungebasene.
- Hvis pasienten ikke kan sitte oppe (f.eks. i tilfeller av nevrologisk sykdom, postoperativ stater osv.), kan auskultasjon utføres mens pasienten ligger på siden. Få hjelp hvis pasienten ikke er i stand til å bevege seg alene. I tilfeller der selv dette ikke kan oppnås, kan en minimal undersøkelse utføres ved å lytte sideveis / bakfra når pasienten forblir liggende.
- Å be om at pasienten puster ut med makt, vil av og til bidra til å fremheve unormale pustelyder (spesielt tungpustethet) som kanskje ikke blir hørt når de puster ved normal strømningshastighet.
Hva kan du forvente å høre? Noen få grunnleggende lyder å lytte etter:
- Et sunt individ som puster gjennom munnen ved normale tidevannsvolumer, gir en myk inspirasjonslyd når luften strømmer inn i lungene, med lite støy produsert ved utløpet. Disse blir referert til som pustelyder fra blodårene.
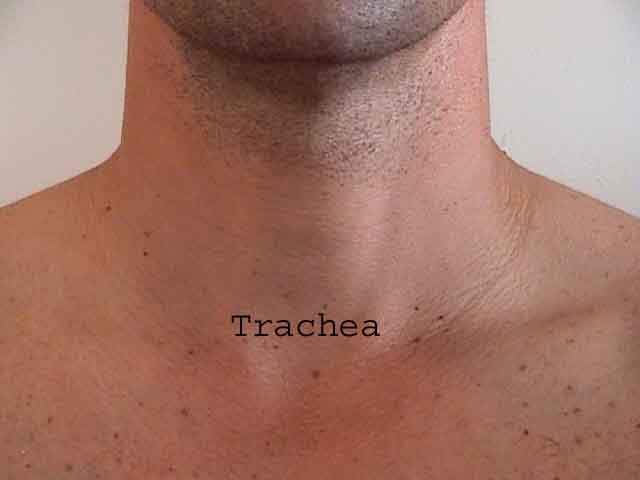
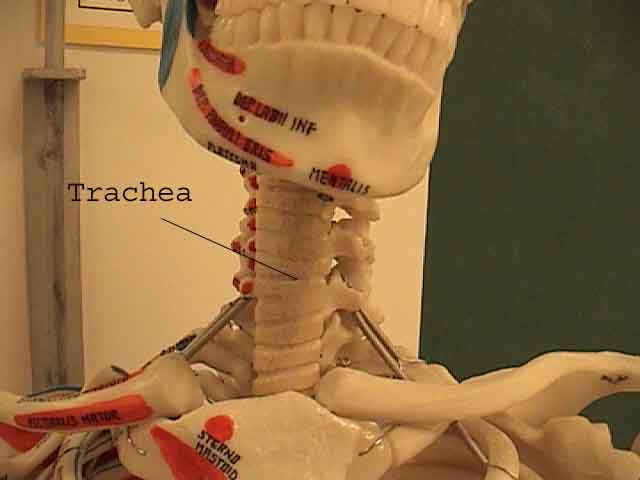
- Hvesing er lyd som plystrer produsert under utløp (og noen ganger inspirasjon) når luft blir tvunget gjennom luftveier begrenset av bronkokonstriksjon, sekreter og / eller assosiert slimhinneødem. Ettersom dette oftest forekommer i forbindelse med diffuse prosesser som påvirker alle lungene (f.eks. Astma og emfysem), er det ofte hørbart på alle felt. I tilfeller av signifikant bronkokonstriksjon forlenges respirasjonsfasen (relativt til inspirasjon) merkbart. Klinikere refererer til dette som en reduksjon i forholdet I til E. Jo større hindring, jo lengre utløp er relativt til inspirasjon.Noen ganger kan brennende hvesning oppstå når luftveiene smalner hvis de er begrenset til et enkelt anatomisk område, slik det kan oppstå med en hindrende svulst eller bronkokonstriksjon indusert av lungebetennelse. Piping som bare høres på inspirasjon blir referert til som stridor og er assosiert med mekanisk obstruksjon på nivå med luftrøret / øvre luftvei. Dette kan være best verdsatt ved å plassere stetoskopet ditt direkte på toppen av luftrøret.
- Rales (aka crackles) er skrapete lyder som oppstår i forbindelse med prosesser som får væske til å akkumuleres i alveolære og interstitielle rom. Lyden ligner på den som produseres ved å gni hårstrenger nær øret ditt. Lungeødem er trolig den vanligste årsaken, i det minste i den eldre voksne befolkningen, og resulterer i symmetriske funn. Dette har en tendens til å forekomme først i de mest avhengige delene av de nedre lappene og strekker seg fra basene mot apikene etter hvert som sykdommen utvikler seg. Lungebetennelse, derimot, kan resultere i diskrete områder med alveolær fylling, og produserer derfor knitrer som er begrenset til et spesifikt område av lungen. Svært tydelige, diffuse, tørrklingende knitrer, som ligner på støyen som oppstår når borrelås skilles fra, er forårsaket av lungefibrose, en relativt uvanlig tilstand.
- Tett konsolidering av lungeparenkymet, slik det kan oppstå med lungebetennelse, resulterer i overføring av store luftveisstøy (dvs. de som normalt høres under auskultasjon over luftrøret … kjent som rørformede eller bronkiale pustelyder) til periferien. I denne innstillingen fungerer den konsoliderte lungen som et fantastisk ledende medium og overfører sentrale lyder direkte til kantene. Det er veldig likt støyen som oppstår når du puster gjennom en snorkel. Videre, hvis du henviser pasienten til å si bokstaven «eee», blir den oppdaget under auskultasjon over den involverte lappen som et neselydende «aaa». Disse «eee «til» aaa «endringer blir referert til som egofoni. Første gang du oppdager det, vil du tro at pasienten faktisk sier» aaa «… få dem til å gjenta det flere ganger for å forsikre deg selv om at de virkelig følger din retninger!
- Sekreter som dannes / samles i større luftveier, slik som det kan oppstå med bronkitt eller annen slimdannende prosess, kan produsere en gurgling-lyd, som ligner på lyden som produseres når du suger de siste bitene av en milkshake gjennom et sugerør. Disse lydene blir referert til som ronchi.
- Auskultasjon over en pleural effusjon vil gi en veldig dempet lyd. Hvis du imidlertid lytter nøye til regionen på toppen av effusjonen, kan du høre lyder som tyder på konsolidering, med opprinnelse fra lunge som komprimeres av væsken som skyver opp nedenfra. Asymmetriske effusjoner er sannsynligvis lettere å oppdage da de vil produsere forskjellige funn ved undersøkelse av hver side av brystet.
- Auskultasjon av pasienter med alvorlig, stabil emfysem vil gi svært lite lyd. Disse pasientene lider av betydelig lungeødeleggelse og luftfangst, noe som resulterer i pusten ved små tidevannsvolumer som nesten ikke genererer noe støy. Piping oppstår når det er en overlappet akutt inflammatorisk prosess (se ovenfor).
De fleste av de ovennevnte teknikkene er gratis. Sløvhet oppdaget ved perkusjon kan for eksempel representere enten lungekonsolidering eller en pleural effusjon. Auskultasjon over samme region skal bidra til å skille mellom disse mulighetene, ettersom konsolidering genererer bronkial pustelyder mens en effusjon er assosiert med et relativt fravær av lyd. På samme måte vil fremitus økes over konsolidering og reduseres over en effusjon. Som sådan kan det være nødvendig å gjenta visse aspekter ved eksamen ved å bruke ett funn for å bekrefte betydningen av en annen. Få funn er patognomoniske. De har sin største betydning når de brukes sammen for å tegne det mest informative bildet.
Eksempel på lungelyder
(med tillatelse fra Dr. Michael Wilkes, MD – UC Davis og UCLA Schools of Medicine )
- Bronkial pustelyder
- Vesikulær pustelyd
- Knitring
- Wheeze
- Stridor
- Normal stemme E
- Egophony
 Auscultation Assistant – En begrenset sampling av lungelyder finner du på dette nettstedet.
Auscultation Assistant – En begrenset sampling av lungelyder finner du på dette nettstedet. 
Ofte vil en pasient klage over et symptom som er indusert av aktivitet eller bevegelse . Kortpustethet ved anstrengelse, et slikt eksempel, kan være en markør for betydelig hjerte- eller lungefunksjon. Den første undersøkelsen kan være relativt avslørende.I slike tilfeller må du vurdere observert ambulering (ved bruk av et pulsoksymeter, en enhet som kontinuerlig måler hjertefrekvens og oksygenmetning, hvis tilgjengelig) som en dynamisk utvidelse av hjerte- og lungeundersøkelsene. Kvantifisering av pasientens treningstoleranse når det gjelder avstand og / eller tid som går, kan gi informasjon som er kritisk for vurderingen av aktivitetsinduserte symptomer. Det kan også hjelpe til med å avdekke sykdom som ikke vil være synlig med mindre pasienten ble bedt om å utføre en oppgave som utfordret deres reduserte reserver. Vær spesielt oppmerksom på hastigheten pasienten går med, aktivitetens varighet, tilbakelagt avstand, utvikling av dyspné, endringer i hjertefrekvens og oksygenmetning, evnen til å snakke under trening og alt annet som pasienten identifiserer som begrenser aktiviteten. De objektive dataene som er hentet fra denne lavteknologiske testen, kan hjelpe deg med å bestemme sykdoms- og symptomets alvorlighetsgrad, og bidra til å lage en liste over mulige diagnoser og hjelpe deg med den rasjonelle bruken av tilleggstester for å avgrense problemets art ytterligere. Dette kan være spesielt nyttig når det gjelder å gi objektiv informasjon når symptomene ser ut til å være proporsjonale med funnene. Eller når pasienter rapporterer om få komp laints synes likevel å ha en koselig mengde sykdom. Det vil også generere en måling som du kan henvise til under påfølgende evalueringer for å avgjøre om det har skjedd noen reell endring i funksjonell status.