På denna sida:
- Vad är akromegali?
- Hur vanligt är akromegali?
- Vem är mer benägna att utveckla akromegali?
- Vilka är komplikationerna med akromegali?
- Vilka är symtomen på akromegali?
- Vad orsakar akromegali?
- Hur diagnostiserar läkare akromegali?
- Hur behandlar läkare akromegali?
- Kliniska prövningar för akromegali
Vad är akromegali?
Akromegali är en störning som uppstår när din kropp producerar för mycket tillväxthormon (GH). Producerad främst i hypofysen, kontrollerar GH kroppens fysiska tillväxt. Hos vuxna orsakar för mycket av detta hormon ben, brosk, kroppsorgan och andra vävnader att öka i storlek. Vanliga förändringar i utseende inkluderar förstorad eller svullen näsa, öron, händer och fötter.
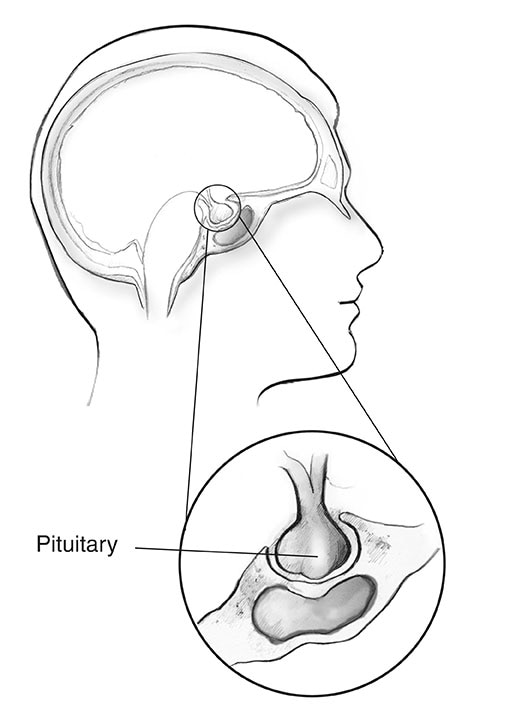
Hur vanlig är akromegali?
Akromegali är sällsynt. Forskare uppskattar att cirka 3 till 14 av 100 000 personer har diagnostiserats med akromegali.1
Vem är mer benägna att utveckla akromegali?
Akromegali diagnostiseras oftast hos medelålders vuxna, men symtom kan förekomma i alla åldrar. Hos barn orsakar för mycket tillväxthormon ett tillstånd som kallas gigantism snarare än akromegali. Gigantism inträffar när överskott av GH börjar innan puberteten är slut, när barns tillväxtplattor smälter eller stänger. Att ha för mycket GH innan tillväxtplattorna stänger får barn att växa långa i höjd.
Vilka är komplikationerna med akromegali?
Akromegali kan behandlas hos de flesta. Men eftersom symtom uppstår långsamt kan hälsoproblem utvecklas innan sjukdomen diagnostiseras och behandlas.
Hälsoproblem kan inkludera
- typ 2-diabetes
- högt blodtryck
- hjärtsjukdom
- sömnapné
- artrit
- karpaltunnelsyndrom
- andra tillstånd som påverkar ben och muskler
Personer med akromegali har också en ökad risk för kolonpolyper, som kan utvecklas till koloncancer om de inte avlägsnas.
Vissa personer med akromegali kan ha genetiskt tillstånd som kan leda till att tumörer utvecklas i olika delar av kroppen. Ökad GH kan få dessa andra tumörer att växa.
Obehandlad, akromegali kan leda till allvarliga hälsoproblem och tidig död. Men när de behandlas framgångsrikt förbättras symtomen i allmänhet och kan försvinna helt. Den förväntade livslängden kan återgå till det normala.2
Vilka är symtomen på akromegali?
Symtom på akromegali kan variera från person till person. Vanliga förändringar i fysiskt utseende inkluderar
- händer och fötter blir större och svullna – du kanske märker en förändring i ring eller skostorlek, särskilt skobredd
- läppar, näsa och tungan blir större
- benförändringar: panna och underkäken skjuter ut, näsbryggan blir större och utrymmet mellan tänderna ökar
- huden blir tjock, grov och fet
- svettning och hudlukt ökar
- rösten blir djupare
- hudmärken – små, vanligtvis köttfärgade hudtillväxt som har en upphöjd yta – kan bli större eller mörkare
Andra vanliga symtom inkluderar
- huvudvärk
- ledvärk
- synproblem
Vad orsakar akromegali?
Akromegali utvecklas när hypofysen släpper ut för mycket GH i kroppen under en lång tidsperiod. När GH kommer in i blodet signalerar detta levern att producera ett annat hormon, kallat insulinliknande tillväxtfaktor I (IGF-I). IGF-I är det hormon som faktiskt får ben och kroppsvävnad att växa. Höga nivåer av detta hormon orsakar också förändringar i hur kroppen behandlar blodsocker (blodsocker) och lipider (fetter), vilket kan leda till typ 2-diabetes, högt blodtryck och hjärtsjukdomar.
Mer än 9 av 10 fall orsakas akromegali av en tumör i hypofysen, kallad hypofysadenom.3 Mer sällan kan orsaken vara en tumör i en annan del av kroppen.
Även om forskare inte gör det vet inte vad som orsakar att dessa tumörer utvecklas, genetiska faktorer kan spela en roll. Hos unga vuxna har akromegali kopplats till defekter i vissa gener.
Hypofystumörer
Hypofystumörer är nästan alltid godartade eller icke-cancerösa. Vissa tumörer växer långsamt och symtom på för mycket GH kanske inte märks på många år. Andra tumörer kan växa snabbt.
Beroende på dess storlek och plats kan tumören pressa mot annan hypofysvävnad.Möjliga effekter inkluderar
- förändringar i menstruationen hos kvinnor
- erektil dysfunktion hos män
- förändringar i sköldkörtelhormon, vilket kan påverka vikt, energinivåer, hår , och hud
- minskar kortisol, vilket kan orsaka viktminskning, yrsel, trötthet, lågt blodtryck och illamående
En tumör som blir stor i storlek kan också tryck mot närliggande delar av hjärnan. Detta kan leda till andra symtom, som huvudvärk och synproblem.
Vissa hypofystumörer som skapar tillväxthormon kan också öka nivåerna av andra hormoner i kroppen. Till exempel kan tumören producera prolaktin, hormonet som uppmanar bröstkörtlarna att producera mjölk. Detta kan leda till urladdning av bröstmjölk hos kvinnor.
Nonpituitary tumors
Sällan orsakas akromegali av tumörer i hypotalamus – ett litet område av hjärnan nära hypofysen, bukspottkörteln , lungor eller andra delar av bröstet eller buken. Några av dessa tumörer gör själva tillväxthormon. Men oftare producerar tumörerna tillväxthormonfrisättande hormon (GHRH), ett hormon som signalerar att hypofysen bildar tillväxthormon.
Hur diagnostiserar läkare akromegali?
Blodprov
Läkare diagnostiserar oftast akromegali genom att beställa två blodprov som hjälper till att avgöra om din kropp gör för mycket GH.
- IGF-test. Nivåer av GH i blodet kan förändras under hela dagen. Ett tillförlitligt sätt att spåra GH i kroppen är genom att mäta nivån av IGF-I i blodet. I de flesta fall antyder en hög IGF-I-nivå att du har akromegali.
- Oralt glukostoleransprov. För att bekräfta diagnosen kommer din läkare att beställa ett oralt glukostoleransprov. För detta test kommer du att dricka en sockerhaltig vätska. En sjukvårdspersonal kommer sedan att testa ditt blod varannan timme i 2 timmar för att mäta nivåerna av tillväxthormon. Sockret i drycken orsakar normalt att GH-nivåerna sjunker. Men om din kropp gör för mycket av hormonet kommer dessa nivåer inte att sjunka tillräckligt – vilket bekräftar diagnosen akromegali.
Bildtest
Om blodet tester bekräftar att din kropp gör för mycket GH, kommer din läkare att göra avbildningstester för att lokalisera och mäta tumören som kan orsaka problemet. Två vanliga test är
- Magnetisk resonanstomografi. Det föredragna testet för att se en hypofystumör är magnetisk resonanstomografi (MRI). MR-skanningen använder radiovågor och magneter för att skapa detaljerade bilder av dina inre organ och mjuka vävnader utan röntgen.
- Datortomografisökning. Om en MR inte är ett bra alternativ för dig (till exempel om du har en pacemaker eller annat implantat som har metall) kan din läkare beställa en CT-skanning istället. CT-skanningen använder en kombination av röntgenstrålar och datorteknik för att skapa bilder av dina organ och andra inre delar av kroppen.
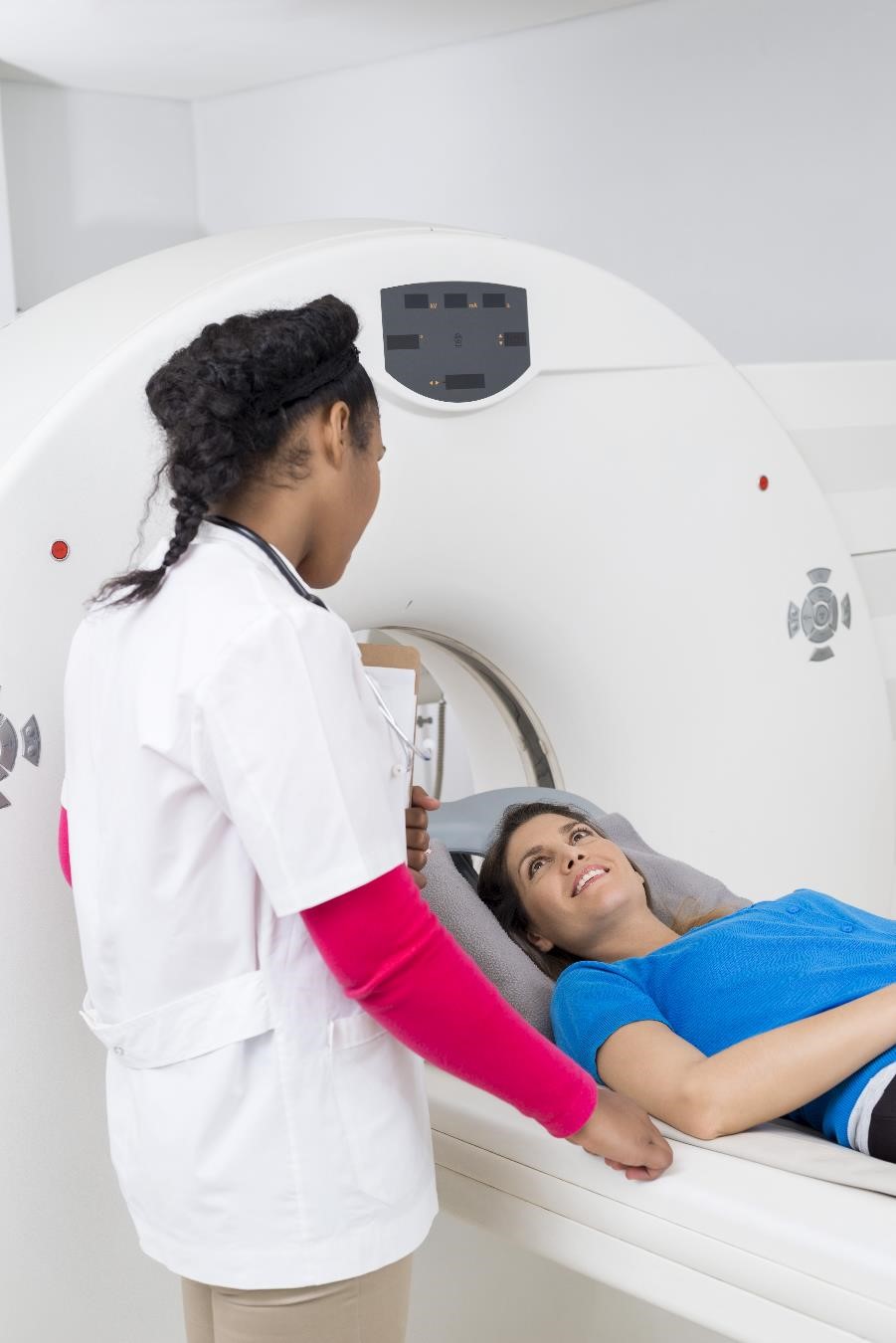
Om avbildningstestet inte ’ om du inte hittar en hypofystumör, kommer din läkare att leta efter tumörer utan hypofysen som orsaken till dina höga GH-nivåer.
Hur behandlar läkare akromegali?
Behandlingsalternativen inkluderar kirurgi, läkemedel och strålbehandling. Målet med behandlingen är att kontrollera tumörstorlek, återställa GH- och IGF-I-nivåer till det normala, förbättra symtomen och hantera relaterade hälsoproblem. Ingen enskild behandling är rätt för alla. Din läkare kommer att rekommendera en behandlingsplan som fungerar för dig, beroende på faktorer som din ålder, tumörstorlek, symtomens svårighetsgrad, GH- och IGF-I-nivåer och hälsotillstånd.
Kirurgi
Läkare kan ta bort de flesta hypofystumörer med en metod som kallas transsfenoidal kirurgi. Operationen görs genom näsan och sphenoid sinus, ett ihåligt utrymme i skallen bakom näspassagerna och under hjärnan. Två tillvägagångssätt för denna operation är
- med ett mikroskop – ett förstoringsverktyg
- med ett endoskop – ett tunt, upplyst rör med en liten kamera
I båda tillvägagångssätten använder kirurgen avancerad MR-avbildning för att skanna området runt tumören före operationen. Han eller hon gör sedan ett litet snitt inuti näsborren för att se området och ta bort tumören med små specialverktyg. Vid mikroskopisk kirurgi använder kirurgen ett mikroskop för att förstora området. I endoskopisk kirurgi skickar en endoskopkamera bilder till en TV-skärm istället. Risker och resultat är likartade för båda metoderna.3
När tumören som skapar för mycket GH inte finns i hypofysen används andra typer av operationer för att avlägsna tumören. Att ta bort dessa icke-pituitära tumörer sänker också GH-nivåerna och förbättrar akromegali-symtomen.
Risker. Komplikationer från kirurgi kan inkludera blödning, läckage i hjärnvätskan, hjärnhinneinflammation, natrium (salt) och vattenobalans och låga nivåer av hypofyshormoner.3
Resultat.Operationen anses vara en framgång om blodnivåerna av GH och IGF-I återgår till normala efter 12 veckor. Härdningsgraden direkt efter operationen är cirka 85 procent för små tumörer och 40 till 50 procent för stora tumörer.3
När det lyckas lindrar operationen trycket på närliggande områden i hjärnan och får GH-nivåerna att falla åt höger bort. Svullnad i mjukvävnad kan bli bättre inom några dagar men ansiktsförändringar kan ta längre tid att förbättra.
Kirurgi är mest framgångsrik hos personer med mindre hypofystumörer. Framgång beror till stor del på kirurgens skicklighet och erfarenhet samt tumörens plats. Även erfarna kirurger kanske inte kan ta bort tumören om den är för nära delar av hjärnan där kirurgi skulle vara riskabelt. Men kirurger kan kanske ta bort en del av tumören.
Efterkirurgiska behandlingar. I de flesta fall förbättras nivåerna av GH och IGF-I men går inte tillbaka till det normala. Om nivåerna av dessa hormoner fortfarande är för höga eller börjar stiga igen kan du behöva ytterligare behandling. Oftast innebär detta att man tar mediciner. I vissa fall kan din läkare rekommendera en andra operation.
Läkemedel
För närvarande används tre typer av läkemedel för att behandla akromegali, men de är inte botemedel. Läkemedlen kan användas ensamma eller i kombination med varandra.
Somatostatinanaloger. De läkemedel som oftast används för att behandla akromegali kallas somatostatinanaloger (SSA). Dessa läkemedel begränsar frisättningen av GH och kan också minska hypofystumörens storlek. Flera studier har visat att dessa läkemedel är säkra och effektiva för långvarig behandling. Läkemedlen levereras genom injektion, men forskare studerar för närvarande andra alternativ, såsom piller.4 De vanligaste biverkningarna av SSA är kramper, gas och diarré. Dessa effekter är vanligtvis milda och försvinner med tiden. Vissa människor kan utveckla gallsten som vanligtvis inte orsakar symtom. Håravfall är möjligt och i sällsynta fall permanent. Kontrollen av blodsocker förbättras vanligtvis men kan sällan förvärras.
Dopaminagonister. Dessa läkemedel hämmar GH-produktion och tumörtillväxt, men inte lika bra som SSA. Dopaminagonister är mest troliga att arbeta hos personer som har milt GH-överskott och de som har både akromegali och hyperprolaktinemi (för mycket av hormonet prolaktin). Läkemedlen tas genom munnen. Biverkningar kan inkludera illamående, stoppad näsa, trötthet, huvudvärk, yrsel vid stående, mardrömmar och humörförändringar.
Tillväxthormonreceptorantagonister. Till skillnad från de andra två läkemedlen hindrar GH-receptorantagonister inte kroppen från att göra för mycket GH. Istället blockerar de GH från att signalera kroppen för att göra mer IGF-I. Läkemedlet tas i form av en daglig injektion under huden som patienter kan administrera själva. Biverkningar kan inkludera leverproblem.
Strålbehandling
Det tredje behandlingsalternativet är strålterapi, som använder röntgenstrålar med hög energi eller partikelvågor för att döda tumörceller. Denna typ av behandling kan rekommenderas om operation inte är möjlig eller inte tar bort all tumörvävnad och läkemedel inte är ett alternativ eller fungerar för dig.
Stereotaktisk. Den föredragna typen av strålterapi är stereotaktisk strålterapi, som använder 3D-avbildning för att rikta exakt höga doser av strålning till tumören från olika vinklar.3 Behandlingen kan ibland göras i en enda session, vilket minskar risken för skador på närliggande vävnad. En enstaka dos kanske inte fungerar för mycket stora tumörer och tumörer som ligger nära nerver som påverkar synen.
Konventionell. Det andra alternativet är konventionell strålterapi, som också riktar tumören med yttre strålar. Denna typ av strålbehandling ger små doser av strålning i en serie behandlingar under 4 till 6 veckor.
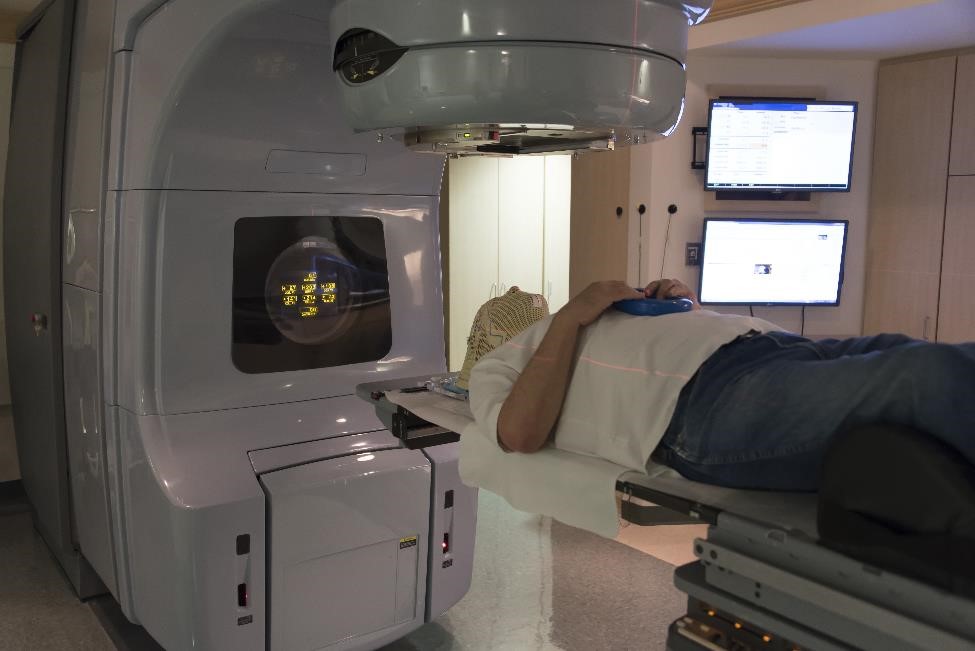
När strålbehandling sänker GH- och IGF-I-nivåerna över tid, Det kan ta flera år för denna behandling att märkbart förbättra akromegali. Det är troligt att din läkare ordinerar läkemedel medan du väntar på att GH- och IGF-I-nivåerna ska återgå till det normala och att symtomen förbättras.
Alla former av strålbehandling får andra hypofyshormoner att sakta minska över tiden. Cirka hälften av de personer som behandlas med strålterapi kommer att behöva hormonbyte efter avslutad behandling. Strålning kan också försämra patientens fertilitet.
Synförlust och hjärnskada är sällsynta komplikationer. Sällan kan andra typer av tumörer utvecklas många år senare i områden som befinner sig i strålningsstrålens väg.
Kliniska prövningar för akromegali
NIDDK genomför och stöder kliniska prövningar i många sjukdomar och tillstånd, inklusive endokrina sjukdomar. Prövningarna försöker hitta nya sätt att förebygga, upptäcka eller behandla sjukdomar och förbättra livskvaliteten.
Vad är kliniska prövningar för akromegali?
Kliniska prövningar – och andra typer av kliniska studier – är en del av medicinsk forskning och involverar människor som du. När du frivilligt deltar i en klinisk studie hjälper du läkare och forskare att lära sig mer om sjukdomar och förbättra hälsovården för människor i framtiden.
Forskare studerar många aspekter av akromegali och gigantism, till exempel
- läkemedelsanvändning för att behandla gigantism hos barn och ungdomar
- genetiska faktorer som kan orsaka hypofystumörer att utvecklas och hur man behandlar tumörer och relaterade komplikationer hos barn och vuxna
Ta reda på om kliniska studier passar dig.
Vilka kliniska studier för akromegali letar efter deltagare?
Du kan se en filtrerad lista av kliniska studier om akromegali som är öppna och rekryterar på
www.ClinicalTrials.gov. Du kan utöka eller begränsa listan så att den inkluderar kliniska studier från industri, universitet och individer. NIH granskar dock inte dessa studier och kan inte säkerställa att de är säkra. Prata alltid med din vårdgivare innan du deltar i en klinisk studie.