INLEDNING
Kronisk hjärtsvikt (CHF) är det slutliga resultatet som är vanligt för de flesta hjärtsjukdomar. Av olika skäl – den åldrande befolkningen, ökad överlevnadsfrekvens bland patienter med sjukdomar som kranskärlssjukdom eller högt blodtryck – har förekomsten av CHF ökat. Farmakologisk behandling av hjärtsvikt har avancerat och de flesta kliniska prövningar visar förbättrad prognos men effekterna av farmakologisk terapi på den allmänna populationen av patienter med CHF har varit blygsamma och höga mortalitets- och sjukdomsnivåer kvarstår. studier har inkluderat patienter med minskad fraktion för vänster ventrikelutkastning (LVEF) (systolisk dysfunktion) medan 30% -50% av patienterna med CHF i populationsstudier3 och sjukhusregister4,5 har bevarat LVEF. Hos dessa patienter har effekten av en mängd läkemedel som används vid CHF-terapi först nyligen utvärderats. Kronisk hjärtsvikt med bevarad systolisk funktion är vanligare hos äldre patienter och kvinnor, 3,6,7 vilket delvis kan förklara den dåliga prognosen. Under de senaste åren har både epidemiologiska och kliniska aspekter av problemet och dess behandling fått mycket uppmärksamhet och målet med denna uppsats är att granska viktiga resultat i litteraturen.
KONCEPT
Inledningsvis , termen som används för att klassificera patienter med hjärtsvikt och normal eller nästan normal kontraktilitet var ”diastolisk hjärtsvikt.” Men detta anses nu kontroversiellt och de flesta författare föredrar ”hjärtsvikt med bevarad systolisk funktion.” I rutinmässig klinisk praxis representerar båda termerna ett koncept som förmodligen identifierar samma patienter även om deras patofysiologiska verklighet kan skilja sig åt. Diagnos av diastolisk hjärtsvikt kräver närvaro av ett kliniskt syndrom med CHF tillsammans med objektiv demonstration av isolerad eller dominerande diastolisk dysfunktion.8 Däremot diagnostiseras hjärtsvikt med bevarad systolisk funktion hos patienter med ett kliniskt syndrom med CHF och normal eller nästan normal LVEF, utan att behöva visa diastolisk abnormitet. Med tanke på de otaliga begränsningarna av icke-invasiv studie (Doppler-ekokardiogram, isotopisk ventrikulografi) av diastolisk funktion och det stora utbudet av variabler i de parametrar som för närvarande används för att kvantifiera dessa (kvantifiering av ålders-, förbelastnings- och efterbelastningsrelaterad hjärtsituation, hjärtfrekvens, etc) verkar det mer rimligt att använda termen ”CHF med bevarad systolisk funktion”, utan att insistera på en objektiv demonstration av diastolisk abnormitet. I själva verket visar vissa studier att bland patienter med CHF som diagnostiserats enligt Framingham-kriterierna och LVEF > 50% som genomgår en hemodynamisk studie och Doppler-ekokardiogram, 92% uppvisar minst en diastolisk abnormitet i den hemodynamiska studien; 94% uppvisar åtminstone en diastolisk abnormitet i dopplaren, och 100% uppvisar minst en diastolisk abnormitet som identifierats genom en eller annan av dessa metoder.9 Följaktligen tjänar studien av diastolisk funktion till att bekräfta diagnosen diastolisk CHF snarare än att fastställa den .
DIAGNOSTISKA KRITERIER
Vi kommer nu att sammanfatta utvecklingen av diastolisk CHF-diagnos. European Society of Cardiology Study Group on Diastolic Heart Failly föreslog att tre obligatoriska kriterier som bör vara närvarande samtidigt 10: 1) förekomst av tecken eller symtom på CHF; 2) förekomst av normal eller endast milt onormal systolisk funktion i vänster kammare, och 3) tecken på onormal vänster kammaravslappning, fyllning, diastolisk distensibilitet eller diastolisk stelhet. Dessa kriterier har fått sin del av kritiken. För det första saknar klinisk diagnos av CHF (via tecken och symtom) känslighet och specificitet, vilket tydligen gör uppfyllandet av Framingham-kriterierna (tabell 1), eller de av någon annan lika validerad klassificering, avgörande. För det andra har gränsen för ”normal” LVEF varierat mycket (40% -50%); Den europeiska studiegruppen valde 45% men det kan diskuteras att utkastningsfraktionen i intervallet 40-50% kan betraktas som normal. Dessutom kan utkastningsfraktionen variera beroende på när den bestäms. Till exempel, vid hjärtsvikt sekundärt till akut övergående hjärtinfarkt eller hypertensiv kris, kan LVEF som bestäms under de första timmarna minskas men vid 24 timmar är det normalt. Studier visar att hos patienter med hjärtsvikt och okontrollerad hypertoni skillnader mellan LVEF bestämd på akutmottagningen och LVEF uppmätt vid 72 timmar inte var signifikanta hos de patienter som redan var kliniskt stabila.11 Det är därför vanligtvis inte nödvändigt att bestämma LVEF under initialt dekompensation eftersom värden erhållna de följande dagarna är tillförlitliga; det enda undantaget från denna regel kan vara hos patienter med akut ischemi.Den tredje kritiken av de europeiska kriterierna är relaterad till den låga tillförlitligheten, känsligheten och specificiteten hos bestämningen av abnormiteter i diastolisk funktion, som nämnts tidigare.

Vasan och Levy12 använder två typer av kriterier för att klassificera diastolisk CHF-diagnos i tre kategorier: definitiv, sannolik och möjlig (Tabell 2). Den kliniska tillämpningen av dessa kriterier är begränsad på grund av deras komplexitet och det faktum att båda typerna är empiriska och kräver påvisbara avvikelser i diastolisk funktion. Som tidigare nämnts tenderar därför de flesta författare att undanröja behovet av att studera diastolisk funktion och definiera som diastoliska CHF-fall av kliniska kriterier för hjärtsvikt och LVEF > 50% eller > 45% 9. Även i CHF med bevarad systolisk funktionskomponent i CHARM (Candesartan i hjärtsvikt: Bedömning av minskning av dödlighet och sjuklighet) reducerades utkastningsfraktionskriteriet till 40% .13

DIAGNOSTISKA METODER
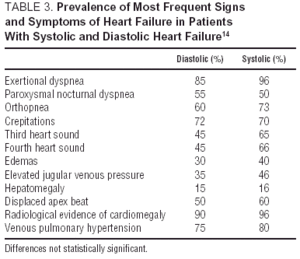
Diagnostisk användning av isolerade symtom och kliniska tecken på hjärtsvikt är begränsade och förbättras när de grupperas som i Framingham-kriterierna. Tillförlitligheten hos dessa tecken och symtom för att skilja systolisk CHF från diastolisk CHF är dock svag (tabell 3). McDermott et al14 fann inga signifikanta skillnader i förekomst av symtom, tecken eller radiologiska data mellan patienter med LVEF 50%. Trots förväntningarna skilde inte ens radiologiska bevis på kardiomegali mellan fall. På liknande sätt misslyckas elektrokardiogram mellan CHF med bevarad eller minskad systolisk funktion, även om ett normalt elektrokardiogram inte gör diagnos av hjärtsvikt osannolikt. När kliniska kriterier indikerar misstänkt hjärtsvikt är det därför viktigt att utföra Doppler-ekokardiografi eller en alternativ studie av ventrikelfunktion (isotopisk ventrikulografi) för att bestämma utkastningsfraktionen med precision. Dessutom ger ekokardiografi information om förekomsten av vänster kammarhypertrofi eller inte och kan ge indikationer på diastolisk funktion (även om detta, som sagt tidigare, inte är nödvändigt för diagnosen CHF med bevarad systolisk funktion). Den hemodynamiska studien, ”guldstandarden” för diagnos av diastolisk CHF, är reserverad för specifika fall eller när andra indikationer finns. I framtiden kan nya tekniker som hjärtmagnetisk resonans spela en viktig roll i utvärderingen av anatomi och hjärtfunktion (även om deras användning för närvarande är begränsad på grund av brist på tillgänglighet).
Under de senaste åren har bestämning av hjärnnatriuretiska peptider (BNP och NT-proBNP ) har blivit mycket viktigt vid CHF-diagnos15. Hos patienter med diastolisk dysfunktion är BNP-koncentrationerna höga även om vissa studier visar att peptidnivåerna är högre hos patienter med systolisk dysfunktion och patienter med blandad systolisk och diastolisk dysfunktion. BNP-nivåer korrelerar med abnormitet i index för diastolisk funktion. Andra studier indikerar att diagnostiska BNP-nivåer är lika i diastolisk CHF och systolisk CHF16. Nyligen fann Bay et al17 att en isolerad bestämning av NT-proBNP hos patienter med CHF vid upptagning kan skilja mellan patienter med LVEF > 40% och
Sammanfattningsvis , verkar det som att bestämning av hjärnans natriuretiska peptidnivåer kan spela en viktig framtida roll i studien av CHF med bevarad systolisk funktion. Detta utvärderas redan i kliniska prövningar (I-Preserve).
PROGNOS
Även om man traditionellt trodde att CHF-prognosen var nära kopplad till ejektionsfraktion och att dödligheten hos patienter med CHF och minskad systolisk funktion var mycket större, ett antal nyligen genomförda studier har ifrågasatt detta. I den klassiska studien av Senni var 3 6 års överlevnad inte signifikant annorlunda bland patienter med CHF och LVEF 50% och mellan 60% och 70% av alla patienter dog under denna period. I båda fallen var överlevnaden mycket lägre än väntat i den allmänna befolkningen i samma ålder och kön (P18 och av vår egen grupp5. Varela-Román et al fann att 5 års dödlighet var 54% hos patienter med systolisk dysfunktion och 44% i patienter med bevarad LVEF (en icke-signifikant skillnad). I vår studie var 3 års dödlighet 49% hos patienter med CHF och LVEF 45% (P = .19, icke-signifikant). Återtagandegraden var också lika för båda grupperna (48% och 50 Både Permanyer-Miralda et al19 och vår egen studie5 fann att LVEF inte är en oberoende prediktor för dödlighet och att faktorer som ålder eller comorbiditet är mer relevanta för prognosen.
Alla dessa data verkar visa att prognosen för CHF med bevarad systolisk funktion är något mindre olycksbådande än för CHF med nedsatt systolisk funktion. Årlig dödlighet hos patienter med diastolisk CHF är 5% -8% jämfört med 10% -15% bland patienter med systolisk CHF.8 Dödlighet i allmänheten utan CHF och med en liknande ålder är 1% per år. Förekomsten av kranskärlssjukdom, ålder och LVEF-gränsvärdet är viktiga faktorer i prognosen. När patienter med ischemisk hjärtsjukdom undantas sjunker den årliga dödligheten för diastolisk CHF till 2% -3% .20 Hos patienter > 70 år med CHF är dödligheten mycket lik, oberoende av LVEF .21
Andra studier har dock funnit att dödligheten och återtagandegraden är betydligt högre hos patienter med bevarad eller minskad LVEF.22 I Spanien fann Martínez-Sellés et al23 nyligen ett samband mellan kön och LVEF med avseende på prognos . Hos kvinnor med CHF varierar överlevnaden inte med avseende på LVEF men den är signifikant lägre hos män med LVEF 30%, men bättre hos kvinnor när LVEF är 40% hade en förvånansvärt låg dödlighet, lägre än patienter med LVEF 13 Dessa skillnader och variabiliteten som observerats i studierna kan kopplas till de olika kliniska profilerna hos patienter, metoder och gränsvärden som används för att bestämma kammarfunktionen och de olika forskningsdesigner som tillämpas.5 Dessutom behandlas patienter med systolisk CHF vanligtvis med en större andel av läkemedel med gynnsamma prognostiska effekter, såsom ACE-hämmare, spironolakton och betablockerare.5,13,18
BEHANDLING
Hittills har endast en storskalig övervakad randomiserad klinisk studie har gjorts för att jämföra läkemedel mot placeboadministrering hos patienter med CHF och bevarad systolisk funktion (den ”bevarade” komponenten i CHARM-studien). 13 Denna studie jämförde effekten av en daglig dos på 32 mg kandesartan jämfört med placebo i 3023 patienter med CHF och LVEF > 40%. Efter en genomsnittlig uppföljning på 36,6 månader var den primära kombinerade resultatincidensen (död av kardiovaskulär orsak eller upptagande för CHF) lika i båda grupperna, med en tendens till kandesartan på bekostnad av en signifikant minskning av antagningar för CHF (16% ; P = .047). Data för kardiovaskulär dödlighet var mycket lika. Årlig dödlighet och kardiovaskulära händelser sjönk, som nämnts tidigare, och årlig förekomst av kardiovaskulär död eller upptagande för CHF var endast 8,1% i kandesartangruppen och 9,1% i placebogruppen, vilket väcker tvivel om tillämpligheten av dessa resultat för patientpopulationer med större risk för händelser.5,18
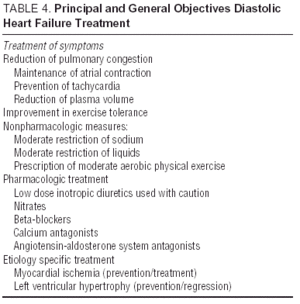
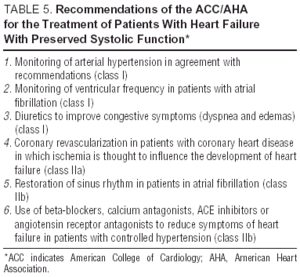
Andra studier av angiotensinreceptorantagonister (I-Preserve-studien av irbesartan), ACE-hämmare (PEP-CHF-studien av perindopril) eller betablockerare är för närvarande pågår. Antalet inskrivna patienter och lång uppföljning gör I-Preserve till den viktigaste av dessa. Denna studie jämförde effekten av en dos på 300 mg / dag av irbesartan jämfört med placebo hos 3600 patienter med CHF och LVEF > 45% 24. Innan data från randomiserade kliniska prövningar blir tillgängliga är behandling av diastolisk CHF eller CHF med bevarad systolisk funktion helt enkelt symtomatisk och etiologisk, även om fördelarna med kandesartan för att minska återintag som visas i CHARM-studien13 inte kan ignoreras. Riktlinjer och allmänna mål för diastolisk CHF-behandling framgår av tabell 4. Europeiska och nordamerikanska riktlinjer för CHF-behandling fokuserar på principerna i tabell 5.25,26 Det är viktigt att övervaka blodtryck och ventrikelfrekvens, liksom regression av vänster ventrikelhypertrofi och övervaka hjärtmuskel ischemi. Följaktligen kan de rekommenderade läkemedlen mycket väl vara desamma som de som administreras för systolisk dysfunktion även om de patofysiologiska målen för deras användning skiljer sig åt. Studier har visat att betablockerare, kalciumantagonister och angiotensinantagonister verkar positivt på symtom och funktionell förmåga hos patienter med diastolisk CHF.27,28 Effekten av digitalis på patienter i sinusrytmen är tveksam; i fall av ischemi kan det vara negativt och orsaka kalciumöverbelastning under diastol men i DIG-studien hade patienter med LVEF > 45% som fick digitalis färre antagningar och färre symtom än de som var inte27,28. Diuretika är viktiga för att minska trängseln och förbättra symtomen, men de måste användas med försiktighet och vid låg dos för att undvika hypotension och andra symtom på låg hjärtutgång. Indikationer för antikoagulation och administrering av trombocytaggregationsmedel är desamma som för patienter med systolisk CHF.26
I frånvaro av nya resultat från nuvarande kliniska prövningar och följande riktlinjer (tabell 4 och 5), kombinationen av diuretika, ”bradikardiserande” antihypertensiva läkemedel (betablockerare eller kalciumantagonister) och angiotensinantagonister verkar vara den bästa farmakologiska strategin hos dessa patienter26-28 tillsammans med identifiering och korrekt behandling av de underliggande processerna (de vanligaste är hjärtinfarkt och högt blodtryck).
Avsnitt sponsrat av Laboratorio Dr Esteve