Inledning
Lamotrigin är ett giltigt alternativ vid behandling av bipolär sjukdom.1 Patienter med bipolär sjukdom tillbringar nästan 40% av sitt liv i en depressiv fas och de viktigaste effekterna av lamotrigin ligger i dess förebyggande av bipolär depression.2 Andra fördelar med lamotrigin inkluderar dess goda tolerans, gynnsamma kognitiva profil och patientens vidhäftning.3 Denna profil är särskilt användbar för bipolära patienter, med tanke på deras låga överensstämmelse med behandlingen.4 Användningen har dock varit begränsad på grund av risken för potentiellt allvarliga dermatologiska reaktioner, främst Stevens-Johnsons syndrom och toxisk epidermal nekrolys.5 De kända riskfaktorerna för denna typ av reaktion inkluderar snabb dosökning, samtidig användning av valproinsyra, tidigare utslag i samband med antikonvulsiva medel, kvinnor och yngre än 13 år.6,7 När de introducerades med standard gradvis ökning i I doseringen har frekvensen av allvarliga hudreaktioner med lamotrigin minskat från 1% till 0,1–0,01%. 8 Andelen godartade hudreaktioner har dock inte förändrats utan förblir mellan 8% och 11% .9 Utseendet på en godartad hudreaktion utslag är ett problem för läkare som har få terapeutiska alternativ till sitt förfogande som är effektiva med bipolär depression. För att undvika denna biverkning har en rad försiktighetsåtgärder identifierats för patienter som påbörjar sin behandling med lamotrigin, 10 utan att ha kunnat minska utseendemängden, vilket visas i en nyligen randomiserad studie.11 Återinförande av lamotriginbehandling med en långsammare dostitrering är en strategi som vanligtvis används när ett utslag uppträder. Detta börjar vanligtvis med 5 mg / dag, så länge det är kliniskt motiverat. Det finns dock inga storskaliga studier som har identifierat specifika och tillförlitliga markörer, vilket skulle göra det möjligt att förutsäga misslyckandet eller framgången med denna strategi i förväg. I den aktuella studien detaljerades några markörer som förutsäger biverkningar vid återinförande av lamotriginbehandling efter utslag. Detta åstadkoms genom en studie av öppna fall och en genomgång av befintlig litteratur.
MethodCase series
Efter en tvättperiod på 5 halveringstider med tidigare psykotrop medicin som tagits av deltagaren började lamotriginbehandling bedömas dess effektivitet och tolerans vid behandling av typ I och II bipolär sjukdom. Deltagarna var mellan 18 och 57 år och uppfyllde DSM-IV-kriterierna för typ I och II bipolär sjukdom. Dessutom var de i en depressiv eller blandad fas av sin sjukdom. Störningen bekräftades med hjälp av den kliniska intervjun med DSM-IV. Patienterna hade ett värde ≥20 på Hamilton Rating Scale for Depression (17 items) 12 och ett värde ≤12 på Young Mania Rating Scale.13 Uteslutningskriterier inkluderade att ha en annan axel I-diagnos, närvaro av en major depressiv episod som varade 12 månader, substansanvändning eller beroendestörning (DSM-IV) (utom nikotin) eller annan kliniskt signifikant medicinsk sjukdom. Studien godkändes av den lokala etikkommittén och genomfördes i enlighet med normerna för god klinisk praxis. Informerat samtycke erhölls från varje försöksperson innan han eller hon inkluderades i studien.
Förtäring av bensodiazepiner var inte tillåten under tvättperioden. Patienter med bipolär sjukdom som utvecklade utslag inom 4 månader efter påbörjad behandling med lamotrigin identifierades prospektivt under 2010 på en öppenvårdspsykiatrisk avdelning. För att bedöma utslagets intensitet användes en 5-punktsskala baserat på intensiteten och platsen för utbrottet (Tabell 1). 14
Klassificering av hudutslag.
| Betyg | Kliniska egenskaper hos utslag / utbrott |
| Klass 1 | Makulärt eller papulärt utbrott eller erytem utan relaterade symtom |
| Grad 2 | Makulärt eller papulärt utbrott eller erytem med klåda eller andra relaterade symtom. Lokaliserad peeling eller andra lesioner som täcker |
| Grad 3 | Generaliserad erytroderma eller makulärt, papulärt eller vesikulärt utbrott. Peeling täcker ≥50% BSA |
| Grad 4 | Generaliserad exfoliativ, ulcerös eller bullös dermatit |
| Grad 5 | Allvarligt, livshotande Stevens – Johnsons syndrom |
I figur 1 finns det några exempel på utslagsläden enligt deras svårighetsgrad.I båda fallen kontrasterades svårighetsgraden av utbrottet med den potentiella fördelen med lamotrigin. Informerat samtycke erhölls från var och en av patienterna som ansågs vara lämpliga för återinsättning av lamotrigin. Fall av lesioner i grad 3–5 uteslöts på grund av möjligheten att utveckla Stevens – Johnsons syndrom eller epidermal nekrolys. När det gäller godartade lesioner (grad 1) försökte man förbättra utslaget genom att minska lamotrigindosen. Om det inte fanns någon förbättring avbröts läkemedlet och möjligheten att återinföra behandlingen senare föreslogs. Minst två veckor måste gå efter att utslaget förbättrades innan behandlingen kunde återupptas. Vid denna tidpunkt började behandlingen med en lamotrigindos på 5 mg dagligen eller 5 mg varannan dag för patienter med samtidig valproinsyrabehandling. Den dagliga dosen ökade med 5 mg varannan vecka tills en dos på 25 mg / dag uppnåddes, vid vilken tidpunkt titrering skulle fortsätta enligt tillverkarens anvisningar.15 En patient följde inte behandlingsplanen korrekt (titrering snabbare än anvisad) icke desto mindre inkluderades denna patient i analysen. För att analysera förbättring med lamotrigin användes klinisk global Impression-Improvement (CGI-I) skala.16

Exempel på hudutslag / utbrott.
Granskning av litteratur om Lamotrigin rechallenge studier eller försök
En sökning av Medline utfördes med hjälp av nyckelorden ”lamotrigin” och ”utslag” (n = 240). Sammanfattningen granskades för att identifiera de studier där lamotrigin återinfördes efter att ett utslag uppträdde, med en långsammare dostitrering än initialt plan (n = 8). Dessutom granskades referenserna i de angivna studierna (n = 4). Data extraherade från de nämnda publikationerna utvärderades och utbrotten klassificerades enligt skalan i tabell 1. Data erhållna från denna litteraturöversikt kombinerades med den aktuella fallserien för att bilda en metaanalys. En post hoc-analys utfördes för att bedöma om risken för utslag vid återinförande av lamotriginbehandling efter ett utbrott var förknippad med utbrottets svårighetsgrad eller med intervallet mellan det första utbrottet och återutmaningen.
ResultsCase series
Av de 80 patienter som behandlats med lamotrigin för bipolär typ I eller II utvecklade 15 (18,75%) hudutslag inom två månader efter behandlingen; 10 av dessa patienter genomgick en lamotriginuppfyllning. Vid utmaningen presenterades negativa resultat hos 2 patienter: 1 utvecklade ett allvarligt grad 4-utslag och det andra utvecklade en fjällig grad 3-utslag. Inga patienter utvecklade Stevens – Johnsons syndrom eller epidermal nekrolys under den initiala behandlingen eller lamotriginåteruppbyggnaden (tabell 2).
Egenskaper hos patienter som genomgått lamotriginuppfyllning.
| Ämne | Diagnos | Ålder | Sex | Utslagsstart (veckor) | Allvarlighetsgrad | Intervall mellan avbrytande och rechallenge | Resultat | CGI-I |
| 1 | BP I | 28 | F | 2 | 1 | 14 | + | 2 |
| 2 | BP II-depression | 45 | F | 2 | 2 | 19 | + | 1 |
| 3 | BP II-depression | 37 | F | 3 | 2 | 16 | + | 1 |
| 4 | BP I depression | 49 | M | 1 | 2 | 17 | + | 2 |
| 5 | BP ej specificerad | 51 | M | 3 | 2 | 21 | + | 1 |
| 6 | BP II-depression | 56 | M | 2 | 2 | 16 | + | 2 |
| 7 | BP I | 29 | M | 3 | 1 | 23 | + | 1 |
| 8 | BP II | 37 | M | 2 | 2 | 29 | + | 1 |
| 9 | BP II depression | 41 | F | 1 | 3 | 28 | – | 5 |
| 10 | BP II-depression | 53 | F | 1 | 3 | 34 | – | 6 |
De 5 patienter som inte genomgick en lamotriginuppfyllning återhämtade sig spontant från utslaget efter att dosen minskat (n = 1), efter att de byttes till ett annat läkemedel (n = 2) eller efter att de vägrade fortsätta behandling (n = 1). Utslagets svårighetsgrad hos patienter som genomgick återutmaningen oscillerade mellan grad 1 och 2 (medelvärde = 1,75). De två patienterna som genomgick återutmaning med negativa resultat hade utslag av grad 3. Efter återutmaningen presenterade de vidare potentiellt allvarliga blåsande hudutslag på rygg och ansikte, förutom feber, eosinofili och slemhinnor i munhålan, som avtog efter kortikosteroidbehandling och avbrott av lamotrigin. Av patienterna som genomgick återutmaning rapporterade 37,5% förbättring efteråt. Dessa patienter fick också resultat av 1 och 2 (förbättring och mycket förbättring) i förhållande till baslinjen efter lamotriginuppfyllning i metaanalysen.
Vi återhämtade 69 fall extraherade från de 12 publikationerna där en lamotriginuppfyllning utfördes efter utslag (tabell 3). 17–22
I 18% av fallen uppträdde en hudreaktion efter att behandlingen återinfördes. Avbrytande löste dessa reaktioner, men inga allvarliga grad 4 eller 5 reaktioner som tyder på Stevens-Johnsons syndrom eller toxisk epidermal nekrolys rapporterades. Majoriteten var retrospektiva eller framtida fall, medan fyra av dem var enstaka fallstudier. 19,21,23,24 I 30% av fallen återinfördes lamotrigin i en dos högre än 5 mg / dag på grund av initialt höga värden i startdoser på mer än 200 mg / dag under den första veckan. Andelen positiva resultat i dessa fall skilde sig inte från den som hittades vid återutmaning med 5 mg / dag (83% respektive 89%). Förhållandet mellan risken för utslag under återutmaningen och väntintervallet, liksom det mellan risken och initial utslagets svårighetsgrad, studerades med en post-hoc-analys. Detta inkluderade tidigare publicerade fall som var lämpliga för analysen, erhållna från litteraturöversikten (n = 26 för svårighetsgrad, n = 48 för intervall). Graden av positiva resultat för återutmaning efter ett godartat utslag (grad 1) var 100%. För grad 2 och 3-utslag liknade återfallet varandra (31,25% respektive 33,3%). Ett initialt grad 3-utslag hade 66,7% återfall (tabell 4).
De två nuvarande fallen som genomgick återutmaning efter ett grad 3-utslag visade ingen positiv utveckling. Istället uppträdde ett allvarligare utslag med blåsor på rygg, ansikte och i munhålan, som sjönk efter att de 2 patienterna avbröt behandlingen.
När det gäller sambandet mellan utslag vid återutmaning och intervallet mellan avbrytande av behandlingen och återinförande av lamotriginbehandling, visade resultaten att ju kortare intervall desto högre är risken för återfall (fig. 2).Denna effekt blev särskilt signifikant när lamotrigin återinfördes på mindre än 2 veckor, jämfört med återinförande efter 4 veckor (46% mot 2%, P = .001) (Tabell 5).
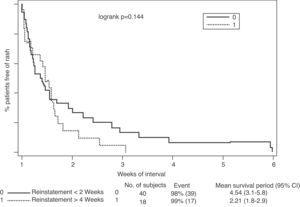
Utslagsfrekvens enligt lamotrigins återkravningsintervall.
Diskussion
Resultaten av den aktuella studien stödde idén att titrera lamotriginåteruppbyggnaden efter ett utslag med lägre doser. Vid hudreaktioner av grad 1 kunde den sista dosen minskas med 25–50 mg, med övervakning tills utslaget avtog. Därefter kunde titreringen fortsätta med ökande doser tills klinisk stabilisering uppnåddes. Om utslaget inte avtog, kan du avbryta lamotrigin och återdosera dosen i långsammare takt efter ett intervall på 4-6 veckor utan att hudutslag uppträder. Vid hudutslag av grad 2 kan du följa den tidigare planen med större försiktighetsåtgärder beträffande persistensen av en hudreaktion. Vid allvarligare utslag (t.ex. grad 3 eller 4) rekommenderas inte återutmaning, vilket påvisades i fallet med de 2 patienterna i föreliggande studie med dålig utveckling. Post hoc-analyser föreslog att att vänta 4–6 veckor efter förbättringen av utslaget, innan behandling med lamotrigin återinförs, är ett alternativ som erbjuder mer säkerhet jämfört med mindre konservativa rapporter.10 Om fortsatt behandling med lamotrigin är nödvändig trots att utslag kvarstår, kan välja att kombinera lamotrigin med riluzole23 eller med valproat.19,25 Riluzole och lamotrigin hämmar glutamat genom att blockera natriumkanaler. Den förstnämnda har studerats i resistent depression och som en ersättning för lamotrigin efter ett svårt utslag. Kombinationen av lamotrigin och en enzymhämmare gör det möjligt att sänka lamotriginnivåerna samtidigt som man behåller dess terapeutiska effektivitet. Ett annat alternativ som kan användas innan man avbryter lamotrigin vid utslag är att konsultera en hudläkare med erfarenhet av denna typ av utbrott efter ett rimligt intervall på 48–72 timmar. Men om konsultationen försenas ännu mer, riskerar patienten att förvärra hudutslag. Vid denna tidpunkt rekommenderas att patienten använder sig av de andra alternativen, som att återinföra behandlingen med en lägre dos eller avbryta behandlingen och återinföra den 2–4 veckor senare. När det gäller behandling av utslag med kortikosteroider kan de förvärra det depressiva eller blandade tillståndet av bipolär sjukdom, vilket gör det tillrådligt att undvika dem så mycket som möjligt.26
Etiska uppgifter
Skydda människor och djur. Författarna förklarar att de förfaranden som följs överensstämmer med de etiska standarderna för den ansvariga mänskliga experimentkommittén och är i enlighet med World Medical Association och Helsingforsdeklarationen. Datakonfidentialitet. Författarna förklarar att de har följt protokollen från sitt arbetscenter om publicering av patientdata och att alla patienter som ingår i studien fick tillräcklig information och gav sitt skriftliga informerade samtycke för att delta i nämnda studie. Författarna förklarar att inga patientdata visas i den här artikeln.
Intressekonflikt
Författarna har ingen intressekonflikt att förklara.