Originalredaktör – Nel Breyne Topp bidragsgivare – Nel Breyne, Andeela Hafeez, Kenneth de Becker, Kim Jackson och Rachael Lowe
*** Redigering pågår – kom tillbaka senare för uppdaterad information ***
Definition / beskrivning
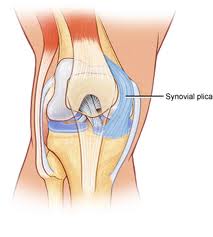
En synovial plica är ett hyllliknande membran mellan synkronen på patellan och tibiofemoral led. Plicae består i huvudsak av mesenkymal vävnad som bildas i knäet under den embryologiska utvecklingsfasen. Denna vävnad bildar membran som delar upp knäet i 3 fack: de mediala och laterala tibiofemorala facken och suprapatellar bursa. Denna vävnad börjar vanligtvis att involveras (vikas inåt) vid 8-12 veckors fostertillväxt och resorberas så småningom och lämnar ett enda tomt område mellan den distala lårbenet och den proximala tibiala epifysen: ett enda knähålrum. Fostrets rörelse i livmodern bidrar till denna resorption. Men hos många individer resorberas inte mesenkymvävnaden helt och följaktligen förblir kavitationen i knäleden ofullständig. Resultatet är att det hos dessa individer kan observeras plicae, som representerar inåtveck av synovialmembranet i knäleden. Olika grader av separering av håligheterna ses i det mänskliga knäet. Det uppskattas att plicae finns i cirka 50% av befolkningen.
Den elastiska karaktären hos synovialplicae tillåter normal rörelse av benen i tibiofemoral led, utan begränsning. Men när du upprepar samma knärörelse för ofta, som att böja och räta ut knäet, eller i händelse av ett trauma i knäet, kan dessa plicae bli irriterade och inflammerade. Detta kan resultera i en störning som kallas plica syndrom. Det hänvisar till en inre störning av knäet som förhindrar normal knäleds funktion.
Det är ett intressant problem, särskilt hos barn och ungdomar och uppstår när en annars normal struktur i knäet blir en källa till knäsmärta på grund av till skada eller överanvändning. Diagnosen kan ibland vara svår eftersom det huvudsymptom på icke-specifik främre eller antero-medial knäsmärta kan peka på olika knäsjukdomar. Men om en plika har diagnostiserats utan tvekan som en källa till knäsmärta kan den behandlas korrekt.
Kliniskt relevant anatomi
Se Knä för en detaljerad anatomi
Typer av plica
I knäet kan 4 typer av plica särskiljas beroende på den anatomiska platsen i knäledshålorna: suprapatellar, mediopatellar, infrapatellar och lateral plicae. Den sista ses sällan och därför finns det viss kontrovers angående dess existens eller dess exakta natur. Plicae i knäleden kan variera både i struktur och storlek; de kan vara fibrösa eller feta, längsgående eller halvmåneformade.
Suprapatellar plica
Suprapatellar plica, även kallad plica synovialis suprapatellaris, superior plica, supramedial plica , medial suprapatellar plica eller septum är en kupolformad, halvmåneformad septum som i allmänhet ligger mellan suprapatellar bursa och tibiofemoral led i knäet. Den sträcker sig nedåt från synoviet vid den främre sidan av lårbensmetafysen, till den bakre sidan av quadriceps senan och sätts in ovanför knäskottet. Den fria kanten verkar skarp, tunn, vågig eller krenerad under normala förhållanden. Denna typ av plica kan finnas som ett välvt eller perifert membran runt en öppning, kallad porta. Det smälter ofta in i medialplica. Eftersom suprapatellar plica är fäst främre till quadriceps senan, ändrar den dimension och orientering när knäet rör sig.
Baserat på artroskopiska undersökningar kan suprapatellar plicae i allmänhet klassificeras efter plats och form i olika typer. Kim och Choe (1997) har urskiljat följande sju typer;
- Frånvarande Inget vasskantigt veck.
- Vestigial Plica med mindre än 1 mm utsprång. Försvann med yttre tryck
- Medial Plica som ligger på den mediala sidan av den suprapatellära påsen
- Lateral Plica som ligger på den laterala sidan av den suprapatellära påsen
- Arch Plica närvarande medialt, lateralt och främre men inte över den främre lårbenet
- Hålplica som sträcker sig helt över den suprapatellära påsen men med en central defekt.
- Komplett Plica som delar den suprapatellära påsen i två separata fack
Medial patella plica
Medial patellar plica är också känd som plica synovialis mediopatellaris, medial synovial hylla, plica alaris elongata, medial parapatellar plica, meniscus of the patella eller efter de två första beskrivningarna som Iions band eller Aokis avsats. Den finns längs ledens medialvägg.Den fäster vid den nedre patellan och den nedre lårbenet och korsar suprapatellar plica för att infoga i synoviet som omger den infrapatellära fettkudden. Dess fria gräns kan ha olika utseende. Eftersom den mediala plica är fäst vid synovium som täcker fettkudden och ligamentum patellae, ändrar den också dimension och orientering under knärörelse. Medialplica är känd för att vara den vanligast skadade plicaen på grund av dess anatomiska läge och det är vanligtvis denna plica som är inblandad när man beskriver plica-syndromet.
På samma sätt som suprapatellar plicae kan mediala plicae också klassificeras efter utseende. Kim och choe har definierat följande 6 typer:
- Frånvarande Ingen synovialhylla på medialväggen
- Vestigial Mindre än 1 mm synovialhöjd som försvinner med yttre tryck
- Hylla En komplett vikning med en skarp fri marginal.
- Reduplicerad Två eller flera ärmar som löper parallellt. De kan ha olika storlekar.
- Fenestra Hyllan innehåller en central defekt
High-Riding En hyllliknande struktur som löper framåt mot patellaens bakre aspekt, i en position där jag inte kunde röra vid lårbenet.
Varje typ är indelad efter storlek och förhållande till lårbenkondyl med böjning och förlängning av knäet till:
A — Smal icke-beröring (kommer aldrig i kontakt med lårbenkondilen).
B — Medium beröring (berör kondyl med knirörelse).
C — Bred täckning (täcker femoral kondyl).
Infrapatellar plica
Infrapatellar plica kallas också som ligamentum mucosum, plica synovialis infrapatellaris, inferior plica eller anterior plica. Det är en vikning av synovium som härstammar från en smal bas i det interkondylära hacket, sträcker sig distalt framför det främre korsbandet (ACL) och skär in i det nedre av det infrapatellära fettdynan. Det är ofta svårt att skilja infrapatellar plica från ACL. Det verkar mestadels som ett tunt, sladdliknande, fibröst band. Den infrapatellära plica anses vara den vanligaste plicaen i det mänskliga knäet. Diskussion pågår om denna plica är strukturellt viktig för regelbunden knärörelse eller om den är överflödig.
En klassificering för infrapatellar plicae kan vara enligt följande:
- Frånvarande Nej synovialveck mellan lårbenets kondyler.
- Separerad Ett komplett synovialt veck som var skilt från det främre korsbandet (ACL).
- Delad synovialveck som är skild från ACL men också uppdelad i två eller flera sladdar.
- Vertikalt septum En fullständig synovial vikning tht är fäst vid ACL och delade fogen i mediala och laterala fack.
- Fenestra Ett vertikalt septummönster som innehåller ett hål eller en defekt.
Lateral plica
The lateral plica är också känd som plica synovialis lateralis eller lateral para-patellar plica. Den är längsgående, tunn och ligger 1-2 cm i sidled till knäskålen. Det bildas som ett synovialt veck längs sidoväggen ovanför popliteuspausen, som sträcker sig underlägset och sätts in i synoviet på den infrapatellära fettkudden. Vissa författare tvivlar på om det är en sann septalrest från den embryologiska utvecklingsfasen eller om den härrör från parapatellär fettfett synovial frans.
Denna typ av plica ses bara vid sällsynta tillfällen; dess förekomst ligger långt under 1%.
Epidemiologi / etiologi
Synovial plicae är oftast asymptomatiska och har liten klinisk konsekvens. De kan dock bli symtomatiska när de skadas eller irriteras. Detta kan vara resultatet av olika tillstånd, såsom direkt trauma eller slag mot plica, trubbigt trauma, vridskador, repetitiv flexion och förlängning av knäet, ökade aktivitetsnivåer, svaghet i vastus medialis-muskel, intraartikulär blödning, osteokondrit dissekans, sönderriven menisk, kronisk eller övergående synovit. När den initiala skadan har läkt kan patienter vara symptomfria under en tid, men plötsligt kan främre knäsmärta utvecklas veckan eller över månader senare.
Termen plica syndrom används för att hänvisa till den inre störningen av knäet orsakad av en inflammation eller skada på suprapatellar, medial patellar eller lateral plica, eller en kombination av de tre, och som förhindrar normal funktion av knäled. Medialplica är känd för att vara den vanligast skadade plicaen på grund av dess anatomiska läge. Den infrapatellära plicaen är normalt inte underförstådd i förekomsten av plica-syndromet. Plica-syndromet är således ofta resultatet av överdriven användning av knäet och påträffas därför ofta hos personer som deltar i övningar med upprepade flexionsförlängningsrörelser som de som ses i cykling, löpning, lagsport, gymnastik, simning och roddsporter och är särskilt vanligt hos ungdomar.
Den rapporterade incidensen för synovial plicae visar en stor variation, liksom incidensen för plica syndrom. Dessa skillnader är främst resultatet av tolkningar från de enskilda utredarna och skillnader i nomenklatur och bedömningsförfarande.
Egenskaper / klinisk presentation
Under normala förhållanden är synoviala plicae tunna, rosa och flexibla. Under mikroskopet är de synliga som ett foder av enstaka eller reduplicerade synovialceller som ligger på ett bindvävstroma som innehåller många små blodkärl och kollagenfibrer, men inga elastiska fibrer. Detta gör att plicaen kan ändra storlek och form under knärörelser.
När en plika blir patologisk kommer de vanliga egenskaperna hos vävnaden att förändras på grund av den inflammatoriska processen. De kan bli hypertrofiska, visa ökad vaskularitet, hyalyinisering och förlora sina typiska egenskaper som lös och elastisk bindväv. Som ett resultat kan de också bli ödematösa, förtjockade och fibrotiska, och de kommer säkert att ingripa i normal patello-femoral rörelse.
Kroniska fall visar fibroartilaginös metaplasi, vilket ökar kollagenisering och förkalkning. Särskilt den mediala patellarplicaen kan böja sig över genomblåsan och de mediala lårbensformade kondylerna eller tränga mellan den mediala patellafasetten och den mediala kondylen vid böjning av knäet. Med tiden kan detta leda till mjukgörande, degenerering (kondromalacia) eller till och med erosion av brosket i den mediala patellarfasetten och trochlea. Plica kommer att tränga in i patello-lårbensfogen (vanligtvis mellan 30 ° och 50 ° böjning), och ytterligare subluxera över den mediala lårbensformen. Samma mekanism kan ses med en patologisk lateral plica, men i så fall kommer den laterala femorala kondylen att påverkas. En patologisk suprapatellar plica kommer att tränga mellan quadriceps senan och femoral trochlea.
Plica syndrom kan orsaka en serie symtom, såsom smärta, klick, popping, effusion, lokal svullnad, minskat rörelseområde, intermittent medial ledvärk, instabilitet och låsning av patello-femoral led. Det ses oftare hos tonåringar och unga vuxna, ännu mer hos kvinnor än hos män.
Patienter rapporterar ofta att symtom saknas i de tidiga faserna av idrottsaktiviteter, men kan komma upp plötsligt och försämras successivt . De åtföljs ofta av en smärta som kan beskrivas som intermittent, tråkig och värkande och som kommer att förvärras när du utför patello-femoral belastningsaktiviteter som att gå upp eller ner för trappor, huk, knäböjande eller efter att ha hållit knäet i böjt läge under en tid .
När symtomen uppträder skiljer de sig inte lätt från andra intraartikulära tillstånd och knäförstörningar i knäleden. Smärtan kan lokaliseras på olika ställen som den övre patellära och den mellersta patellära regionen när du förlänger knäet . Du kan också höra sprickande ljud när du böjer för att förlänga knäet. Kombinationen av hopdragning av quadriceps och kompression av supra-patellarpåsen kan också vara orsaken till smärta. Vad som ofta förekommer hos patienter med plica-syndrom är att de ofta har en känsla av instabilitet när man går på övervåningen, nere eller sluttningar.
Det bör endast betraktas som den främsta orsaken till patientens symtom när patienten inte svarar på lämplig hantering av patellofemoral smärta.
Differentialdiagnos
- Patellar femoral syndrom
- Patella bipartite
- Patellar maltracking
- Degenerativ ledsjukdom
- Hoffas syndrom
- Sinding-Larsen-Johansson sjukdom
- Medial kollateral ligament sprain
- Osteochondritis dissecans
- Pes anserinus bursitis
- Meniscal tårar
Diagnostiska förfaranden
Eftersom symtomen som upplevs med patologiska plicae inte är specifika, bör diagnosförfarandet hålla en hög nivå av misstankar och helst genom uteslutning, för att skilja sig från andra knäskador.
- Fysisk undersökning: ge inte exklusiva resultat på grund av eventuell ömhet i den antero-mediala kapseln eller området runt den suprapatellära påsen vid direkt palpation.
- Provokationstest: Provokationstest som simulerar förhållanden som kan leda till symtom kan tillämpas. Dessa resultat kommer att betraktas som positiva om symtomen som följer av testerna liknar de symtom som patienten vanligtvis upplever. Men eftersom liknande symtom också kan associeras med andra tillstånd i knäleden, kommer inte denna metod att ge ett entydigt resultat heller.
- Radiografi har inget diagnosvärde för att avgöra om patienter lider av plica-syndrom, eftersom röntgenbilden kommer att vara negativ. Ändå kan radiografi vara till hjälp för att utesluta andra syndrom där symtomen är vanliga med plica syndrom (se differentiell diagnos).Om det finns symtomatiska plicae kommer det att visa hypertrofi och inflammation. Detta kommer att leda till förtjockning och så småningom fibros. Om fibros är signifikant kan förändringar i ledytan och det subkondrala benet uppstå.
- Artroskopi kan vara till hjälp eftersom plica syndrom ofta förväxlas med kondromalacia eller en medial menisk riva. Lateral pneumoartrografi och dubbelkontrastartrografi har använts med varierande framgång. I kombination med CT kan den inte bara visualisera plica utan visar också huruvida impingement är närvarande eller inte. För närvarande har den emellertid gått ur bruk på grund av problem för att uppnå reproducerbara och tillförlitliga resultat och exponering för strålning.
- Numera uppnås de bästa resultaten genom MR-skanningar. De flesta fall av plica syndrom kräver inte absolut MRT, men det kan hjälpa till att utesluta andra patologier som kan orsaka knäsmärta. En MR kan utesluta benmärken, menisktårar, ligamentskador, broskdefekter, OCD-skador, … som kan maskerera som plica-syndrom. MR är användbar för att utvärdera tjockleken och förlängningen av synovial plicae och den kan också detektera en patologisk plica, särskilt om en intraartikulär effusion är närvarande.
Resultatmått
Knäskada och artros Outcome Score är ett mätinstrument som kan användas för att utvärdera förloppet av knäskada och behandlingsresultat.
Undersökning
En av de viktigaste punkterna vid diagnos av medial synovial patikpatologi är att få en lämplig historia från patienten.
Smärtan beskrivs ofta som en tråkig smärta i den proximomediala aspekten av knäet och längs knäskålens kant. Ofta finns det en inre hydrops och en sträng påtaglig. Smärtan ökar med aktivitet, överanvändning och är praktiskt taget besvärande på natten. De flesta patienter har klagomål när de gör trappor, knäböj och står upp från en stol eftersom dessa rörelser skapar en stress på knäleden. Patienten kan också klaga på smärta efter långa perioder av sittande. Cirka 50% av patienterna meddelar att de har gjort övningar med repetitiv flexion och förlängning. Skada eller överanvändning av den andra plica kan orsaka samma klagomål men dessa ses mindre ofta.
Specifika fysiska tester för diagnos av en medial plica inkluderar plica och mediopatellar plica stuttertest. Ändå fungerar plica-stammertestet inte när leden är svullen. Andra undersökningsmetoder som kan indikera närvaron av en medial plica inkluderar det mediala subluxationstestet, McMurray’s, Appleys test för instabilitet och Cabot’s test.
MPP-testet utförs med patienten i ryggläge och knäet förlängt. Manuell kraft appliceras sedan på den inferomediala delen av patellofemoral fog med tummen och kontrollerar förekomsten av ömhet. Om denna ömhet tydligt minskar vid 90 ° flexion samtidigt som man använder samma manuella kraft, anses testet vara positivt. Jämfört med artroskopi var känsligheten och specifikationen för detta test 89,5% respektive 88,7%, med en diagnostisk noggrannhet på 89,0%.
Andra provokationstester för diagnoser av medial plica syndrom kan vara knäförlängningstest eller flexionstest. För det aktiva förlängningstestet utförs en snabb förlängning av skenbenet som om man gör en sparkrörelse. Testet anses vara positivt när det är smärtsamt på grund av den plötsliga spänningen på plica från quadriceps femoris muskel. Flexionstestet utförs genom att snabbt svänga skenbenet från en position med full utsträckning till flexion och avbryta gungan mellan 30 och 60 ° fl exion. Testet är återigen positivt när det är smärtsamt, eftersom plica sedan sträcks ut med excentrisk sammandragning av quadriceps-muskeln.
Plica snap-testet kan användas för att verifiera om det finns irritation i medialplica. För palpering av den mediala synovialplica ligger patienten liggande på undersökningsbordet med båda benen avslappnade. För den mediala synovialplica palpererar undersökaren ligamentet genom att rulla fingrarna över plikaveckningen, som är belägen mellan den mediala kanten av patella och den adduktiva tubercle-regionen i den mediala lårbenkondilen. Under fingret, som rullar direkt mot den underliggande mediala femorala kondylen, kommer ligamentet att presentera sig som ett bandliknande vävnadsvik. Testet är positivt när det reproducerar symtomen som en känsla av mild smärta. Men jämför det också med det normala knäet för att se om det finns en skillnad i mängden smärta. Det demonstreras att det kan vara ganska smärtsamt hos vissa patienter eftersom medialen och synoviet är välinerverade.
Medicinsk behandling
Behandlingen av plica syndrom bör inledningsvis vara konservativ när det gäller att lindra symtom genom vila, använda NSAID och tillämpa sjukgymnastik.Om denna behandling inte leder till förbättring eller om symtom förvärras kan läkaren använda intraplikala eller intraartikulära kortikosteroidinjektioner. Detta tillvägagångssätt verkar dock ha bättre resultat hos ungdomar och hos patienter med endast kortvariga symtom.
Om icke-operativa åtgärder misslyckas bör kirurgi övervägas. Detta är ofta det enda alternativet om tillståndet har blivit kroniskt och / eller plica har genomgått irreversibla morfologiska förändringar. Operationen kommer att innebära en artroskopi där plica avlägsnas. Det är viktigt att ha bort hela plica för att undvika fibros eller reformering av en plica-liknande struktur följt av smärta och symtom. Emellertid bör kapselintegritet och retinakulära strukturer upprätthållas noggrant samtidigt som man skär av plica, eftersom skada kan leda till patellasubluxation. En annan möjlig komplikation som ofta ses vid plikakirurgi är överdriven blödning inom artikulären. Därför rekommenderas hemostas med elektro-kauteri under operationen för att undvika postoperativ hemartros. Före synovial plica-resektion är det också viktigt att först ta itu med andra intraartikulära patologier som finns hos patienten. Det kan också vara nödvändigt att ta bort de retinakulära banden helt för att garantera framgång.
Postoperativ rehabilitering efter plica-resektion går vanligtvis snabbt. Sjukgymnastik rekommenderas från 48 till 72 timmar efter operation för att förhindra ärrbildning och stelhet. NSAID kan ordineras för att minska risken för intraartikulär fibros och för att skydda mot återkommande plika. De flesta patienter kan återuppta sportaktiviteter inom 3 till 6 veckor. Ändå är viss variation i återhämtningstiden möjlig och patienter bör se till att tillåta fullständig återhämtning innan de startar om fysisk aktivitet eller sport.
Den totala framgångsgraden för plica-resektion är i allmänhet bra och beror främst på om plica är den enda patologin eller inte. Associerade patologier, såsom patello-femoral chondromalacia, kommer att minska sannolikheten för framgång.
Sjukgymnastikhantering
Konservativ behandling av synovial plica syndrom består först av smärtlindring med NSAID och upprepad kryoterapi under dagen med ispaket eller ismassage, för att minska initial inflammation. Andra åtgärder inkluderar att begränsa försvårande aktiviteter genom att ändra de dagliga fysiska rörelserna för att minska repetitiva flexions- och förlängningsrörelser och genom att korrigera biomekaniska avvikelser (täta hamstrings, svaga fyrhjulingar). Dessutom kan mikrovågsdiatermi, fonofores, ultraljud och / eller friktionsmassage övervägas. Friktionsmassage används också i denna terapi för att bryta ner ärrvävnad. Ibland kan immobilisering av knäet i utsträckt läge under några dagar vara till hjälp, liksom att undvika underhåll av knäet i böjt läge under längre perioder.
När den akuta inflammationen har minskats, är fysisk terapi kan initieras, med sikte på att minska kompressionskrafterna genom stretchövningar och genom att öka quadriceps styrka och hamstring flexibilitet.
Denna behandling rekommenderas vanligtvis under de första 6-8 veckorna efter den första undersökningen.
Den består av att stärka och förbättra flexibiliteten hos musklerna intill knäet, såsom quadriceps, hamstrings, adduktorer, bortförare, M Gastrocnemius och M Soleus.
Nyckelkomponenterna i rehabiliteringsprogrammet kommer att innefatta flexibilitet, träning av hjärt-kärlsjukdomar, förstärkning och återgång till ADL.
- En övning för att återfå flexibilitet i förlängningen är den passiva knäförlängningsövningen i ryggen medan du placerar en skumrulle under fotleden. Gravitation hjälper till att sträcka knäet i maximal förlängning. Om möjligt kan du göra övningen svårare genom att sätta vikter på knäets främre syn.
- Quadriceps-uppsättningar
- Benägen passiv knäförlängningsövning, som ligger på magen, med knän över bänken (ben som inte stöds).
- Raka benhöjningar
- Benpressar
- Även mini-knäböj, ett vandringsprogram, användning av en liggande eller stillastående cykel, ett simprogram eller eventuellt en elliptisk maskin är de mest framgångsrika rehabiliteringsprogrammen.
Rehabiliteringsprogram kommer att ha störst framgång när de fokuserar på att stärka quadriceps-musklerna som är direkt bundna till medialplica och när man undviker aktiviteter som orsakar medial plica-irritation.
Den viktigaste delen av quadriceps att träna är m. vastus mediale. Hela utbudet av quadriceps-träning rekommenderas inte eftersom de skapar överdriven patellarkompression vid 90 °. Istället höjningar av raka ben och övningar med kortbåge quadriceps vid 5 ° -10 °, bör också höftadduktorförstärkning utföras. Andra övningar som ska utföras är trupp, gå upp och ner för trappan och springa framåt ..Andra viktiga komponenter i denna behandling är ett stretchprogram för dessa muskler (quadriceps, hamstrings och gastrocnemius) och knäförlängningsövningar. Målet med dessa knäförlängningsövningar är att stärka tensor muskulaturen i ledkapseln. Men om patienten har för mycket smärta när han når terminal förlängning, bör detta undvikas. Denna konservativa behandling är effektiv i de flesta fall, men hos vissa patienter är en operation nödvändig. I detta fall är en postoperativ terapi nödvändig. Den postoperativa behandlingen är identisk med den konservativa behandlingen och påbörjas vanligtvis 15 dagar efter operationen. Huvudmålet med sjukgymnastik i plica syndrom är att minska smärta, maximera ROM och öka musklerna.
Typ av plica, ålder av patienten och varaktigheten av symtomen kommer att påverka framgångsgraden för konservativ icke-operativ behandling av plica-syndrom. Det antas allmänt att infrapatellärt och lateralt plikasyndrom inte är särskilt lyhört för sjukgymnastik och normalt kräver kirurgi. Framgång med konservativ terapi är också mer sannolikt hos yngre patienter med endast kort varaktighet av symtomen, eftersom plica ännu inte har genomgått morfologiska förändringar. I allmänhet är den totala framgången för icke-kirurgisk behandling relativt låg och fullständig lindring av symtom uppnås endast sällan.
Resurser
(n.d.). Hämtad 12 21 2010 från Physiothearpy i banff för knäet: http://www.activemotionphysio.ca/article.php?aid=347
Irha, & Vrdoljak. (2003). Medial synovial plica syndrom i knäet: en diagnostisk fallgrop hos ungdomar. JOURNAL OF PEDIATRIC ORTOPEDICS-DEL B, 44-48.
Kenta, & Khanduja. (2009). Synovial plicae runt knäet. Knäet, 97-102.
Lipton, & Roofeh. (2008, Juli). Det medicinska plica-syndromet kan efterlikna återkommande akuta blodproppar. HAEMOPHILIA, s. 862-862.
Tindel, & Nisonson. (1992). Plica-syndromet. ORTOPEDISKA KLINIKER I NORDAMERIKA, 613-618.