Original Editor – Nel Breyne Topbidragere – Nel Breyne, Andeela Hafeez, Kenneth de Becker, Kim Jackson og Rachael Lowe
*** Redigering i gang – kom tilbage senere for opdaterede oplysninger ***
Definition / beskrivelse
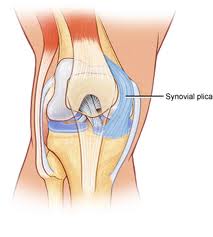
En synovial plica er en hyldelignende membran mellem patellaens synovium og tibiofemoral led. Plicae består i det væsentlige af mesenkymalt væv, der dannes i knæet under den embryologiske udviklingsfase. Dette væv danner membraner, der deler knæet i 3 rum: det mediale og laterale tibiofemorale rum og den suprapatellære bursa. Dette væv begynder normalt at involvere sig (foldes indad) ved 8-12 ugers fostervækst og resorberes til sidst og efterlader et enkelt tomt område mellem den distale femorale og proksimale tibiale epifyse: et enkelt knæhulrum. Fostrets bevægelse i livmoderen bidrager til denne resorption. Alligevel er mesenkymvævet hos mange individer ikke fuldstændigt resorberet, og derfor forbliver knæledens kavitation ufuldstændig. Resultatet er, at der i disse individer kan observeres plicae, som repræsenterer indadgående folder af den synoviale membran i knæleddet. Forskellige grader af adskillelse af hulrummet ses i det menneskelige knæ. Det anslås, at der findes plicae i ca. 50% af befolkningen.
Den elastiske karakter af synoviale plicae tillader normal bevægelse af knoglerne i tibiofemoral ledd uden begrænsning. Men når man gentager den samme knæbevægelse for ofte, såsom at bøje og rette knæet, eller i tilfælde af et traume i knæet, kan disse plicae blive irriterede og betændte. Dette kan resultere i en lidelse kaldet plica syndrom. Det refererer til en indre forstyrrelse af knæet, som forhindrer normal knæleds funktion.
Det er et interessant problem, især set hos børn og unge og opstår, når en ellers normal struktur i knæet bliver en kilde til knæsmerter på grund af til skade eller overforbrug. Diagnosen kan undertiden være vanskelig, fordi det vigtigste symptom på ikke-specifik forreste eller antero-medial knæsmerter kan pege på forskellige knæforstyrrelser. Men hvis en plica er blevet diagnosticeret uden tvivl som kilde til knæsmerter, kan den behandles korrekt.
Klinisk relevant anatomi
Se knæ for en detaljeret anatomi
Typer af plica
I knæet kan der skelnes mellem 4 typer plicae afhængigt af den anatomiske placering i knæledhulrummene: suprapatellar, mediopatellar, infrapatellar og lateral plicae. Den sidste ses sjældent, og der er derfor en vis kontrovers med hensyn til dens eksistens eller dens nøjagtige natur. Plicae i knæleddet kan variere både i struktur og størrelse; de kan være fibrøse eller fede, langsgående eller halvmåneformede.
Suprapatellar plica
Den suprapatellar plica, også kaldet plica synovialis suprapatellaris, superior plica, supramedial plica , medial suprapatellar plica eller septum er en kuppelformet halvmåneformet septum, der generelt ligger mellem suprapatellar bursa og tibiofemoral led i knæet. Det løber nedad fra synoviet ved den forreste side af lårbensmetafysen, til den bageste side af quadriceps-senen, der indsættes over patellaen. Den frie kant ser skarp, tynd, bølget eller creneret under normale forhold. Denne type plica kan være til stede som en buet eller perifer membran omkring en åbning, kaldet porta. Det smelter ofte ind i den mediale plica. Da suprapatellar plica er fastgjort anteriort til quadriceps-senen, ændrer den dimension og orientering, når knæet bevæges.
Baseret på artroskopiske undersøgelser kan suprapatellar plicae generelt klassificeres efter placering og form i forskellige typer. Kim og Choe (1997) har skelnet mellem følgende 7 typer;
- Fraværende Ingen skarp kantet fold.
- Vestigial Plica med mindre end 1 mm fremspring. Forsvandt med eksternt tryk
- Medial Plica liggende på den mediale side af den suprapatellære pose
- Lateral Plica liggende på den laterale side af den suprapatellære pose
- Arch Plica til stede medialt, lateralt og anteriort, men ikke over den forreste lårben
- Hulplica, der strækker sig fuldstændigt over suprapatellarposen, men med en central defekt.
- Komplet Plica, der opdeler den suprapatellar pose i to separate rum br>
Medial patella plica
Medial patellar plica er også kendt som plica synovialis mediopatellaris, medial synovial shelf, plica alaris elongata, medial parapatellar plica, meniscus of the patella eller efter de to første beskrivelser som Iions band eller Aokis afsats. Den findes langs ledets mediale væg.Det fæstner sig til den nedre patella og den nedre lårben og krydser suprapatellar plica for at indsætte i synoviet omkring den infrapatellære fedtpude. Dens frie grænse kan have forskellige udseende. Da den mediale plika er fastgjort til synoviet, der dækker fedtpuden og ligamentum patellae, ændrer den også dimension og orientering under knæbevægelse. Den mediale plica er kendt for at være den mest sårede plica på grund af dens anatomiske placering, og det er normalt denne plica, der er impliceret, når man beskriver plica syndromet.
På samme måde som de suprapatellære plicae kan mediale plicae også klassificeres efter udseende. Kim og choe har defineret følgende 6 typer:
- Fraværende Ingen synovial hylde på den mediale væg
- Vestigial Mindre end 1 mm synovial højde, der forsvinder med eksternt tryk
- Hylde En komplet foldning med en skarp fri margen.
- Redupliceret To eller flere ærmer, der løber parallelt. De kan have forskellige størrelser.
- Fenestra Hylden indeholder en central defekt
High-Riding En hyldelignende struktur, der løber anteriore for den bageste del af patellaen, i en position, hvor jeg ikke kunne røre lårbenet.
Hver type er opdelt efter størrelse og forhold til lårbenkondyl med bøjning og forlængelse af knæet i:
A — Smal ikke berøring (kommer aldrig i kontakt med lårbenkondylen).
B — Medium berøring (berører kondylen med knæbevægelse).
C — Bred afdækning (dækker femoral kondylen).
Infrapatellar plica
Infrapatellar plica kaldes også ligamentum mucosum, plica synovialis infrapatellaris, inferior plica eller anterior plica. Det er en fold af synovium, der stammer fra en smal base i det interkondylære hak, strækker sig distalt foran det forreste korsbånd (ACL) og indsættes i den nedre del af den infrapatellære fedtpude. Det er ofte vanskeligt at skelne infrapatellar plica fra ACL. For det meste ser det ud som et tyndt, trådlignende, fibrøst bånd. Den infrapatellære plica betragtes som den mest almindelige plica i det menneskelige knæ. Diskussion pågår, om denne plica er strukturelt vigtig for regelmæssig knæbevægelse, eller om den er overflødig.
En klassifikation for infrapatellar plicae kan være som følger:
- Fraværende Nej synovial fold mellem lårbenets kondyler.
- Separeret En komplet synovialfold, der var adskilt fra det forreste korsbånd (ACL).
- Opdel synovial fold, der er adskilt fra ACL, men er også opdelt i to eller flere ledninger.
- Lodret septum En komplet synovial fold tht er fastgjort til ACL og delt leddet i mediale og laterale rum.
- Fenestra Et lodret septummønster, der indeholder et hul eller en defekt.
Lateral plica
The lateral plica er også kendt som plica synovialis lateralis eller lateral para-patellar plica. Den er langsgående, tynd og er placeret 1-2 cm lateralt til knæskallen. Det er dannet som en synovialfold langs sidevæggen over popliteus-hiatus, der strækker sig ringere og indsættes i synoviet på den infrapatellære fedtpude. Nogle forfattere tvivler på, om det er en ægte septalrest fra den embryologiske udviklingsfase, eller om den er afledt af den parapatellare fedt synoviale frynser.
Denne type plica ses kun sjældent; dens forekomst er langt under 1%.
Epidemiologi / etiologi
Synovial plicae er for det meste asymptomatiske og har ringe klinisk betydning. De kan dog blive symptomatiske, når de er såret eller irriteret. Dette kan være resultatet af forskellige tilstande, såsom direkte traume eller slag mod plica, stump traume, vridningsskader, gentagen bøjning og forlængelse af knæet, øgede aktivitetsniveauer, svaghed i vastus medialis muskel, intraartikulær blødning, osteochondritis dissecans, revet menisk, kronisk eller forbigående synovitis. Når den oprindelige skade er helet, kan patienterne være symptomfrie i nogen tid, men derefter kan pludselig fremre knæsmerter udvikles uge eller over måneder senere.
Udtrykket plica syndrom bruges til at henvise til den indre forstyrrelse af knæet forårsaget af en betændelse eller skade på suprapatellar, medial patellar eller lateral plica eller en kombination af de tre, og som forhindrer normal funktion af knæled. Den mediale plica er kendt for at være den mest almindeligt skadede plica på grund af dens anatomiske placering. Den infrapatellare plica er normalt ikke underforstået i forekomsten af plica syndrom. Plica syndromet er således ofte et resultat af overdreven brug af knæet og ses derfor ofte hos mennesker, der er involveret i øvelser, der involverer gentagne flexionsforlængelsesbevægelser som dem, der ses i cykling, løb, holdsport, gymnastik, svømning og rodesport og er især almindelig hos unge atleter.
Den rapporterede forekomst for synoviale plicae viser en bred variation, ligesom forekomsten af plica syndrom. Disse forskelle er hovedsageligt resultatet af fortolkninger fra de enkelte efterforskere og forskelle i nomenklatur og vurderingsprocedure.
Karakteristika / klinisk præsentation
Under normale forhold er synoviale plicae tynde, lyserøde og fleksible. Under mikroskopet er de synlige som en foring af enkelt- eller reduplicerede synoviale celler, der ligger på en stroma af bindevæv, der indeholder adskillige små blodkar og kollagenfibre, men ingen elastiske fibre. Dette gør det muligt for plicae at ændre størrelse og form under knæbevægelse.
Når en plica bliver patologisk, ændres vævets sædvanlige egenskaber på grund af den inflammatoriske proces. De kan blive hypertrofiske, vise øget vaskularitet, hyalyinisering og miste deres typiske egenskaber som løst og elastisk bindevæv. Som et resultat kan de også blive ødematøse, fortykkede og fibrotiske, og de vil helt sikkert gribe ind i normal patello-femoral bevægelse.
Kroniske tilfælde viser fibrocartilaginøs metaplasi, hvilket øger kollagenisering og forkalkning. Især kan den mediale patellar plica bøje sig over trochlea og de mediale femorale kondyler eller trænge ind mellem den mediale patella-facet og den mediale condyle, når knæet bøjes. Over tid kan dette føre til blødgøring, degeneration (chondromalacia) eller endda erosion af brusk i den mediale patellar facet og trochlea. Plica vil trænge ind i patello-femoral leddet (normalt mellem 30 ° og 50 ° af bøjning), yderligere subluxing over den mediale femorale condyle. Den samme mekanisme kan ses med en patologisk lateral plica, men i så fald vil den laterale femorale kondyle blive påvirket. En patologisk suprapatellar plica vil ramme mellem quadriceps senen og lårbenet trochlea.
Plica syndrom kan forårsage en række symptomer, såsom smerte, klik, popping, effusion, lokal hævelse, nedsat bevægelsesområde, intermitterende medial ledsmerter, ustabilitet og låsning af patello-femoral leddet. Det ses mere almindeligt hos teenagere og unge voksne, endnu mere hos kvinder end hos mænd.
Patienter rapporterer ofte, at symptomerne er fraværende i de tidlige faser af sportsaktiviteter, men kan komme pludselig op og forværres gradvist . De ledsages ofte af en smerte, der kan beskrives som intermitterende, kedelig og smertefuld, og som vil forværres, når man udfører patello-femorale belastningsaktiviteter såsom at gå op eller ned ad trapper, huk, knælende eller efter at have holdt knæet i bøjet stilling i nogen tid .
Når symptomerne optræder, kan de ikke let skelnes fra andre intraartikulære tilstande og knæforstyrrelser i knæleddet. Smerten kan placeres forskellige steder som det øvre patellare og det midterste patellarområde, når knæet forlænges . Du kan også høre knækkende lyde, når du bøjer for at forlænge knæet. Kombinationen af at trække sig sammen med quadriceps og komprimering af den supra-patellære pose kan også være årsag til smerte. Hvad der ofte forekommer hos patienter med plica syndrom er, at de ofte har en følelse af ustabilitet, når man går ovenpå, nedenunder eller på skråninger.
Det bør kun betragtes som den primære årsag til patientens symptomer, når patienten ikke reagerer på passende håndtering af patellofemoral smerte.
Differentialdiagnose
- Patellar femoral syndrome
- Patella bipartite
- Patellar maltracking
- Degenerativ ledsygdom
- Hoffa syndrom
- Sinding-Larsen-Johansson sygdom
- Medial collateral ligament forstuvning
- Osteochondritis dissecans
- Pes anserinus bursitis
- Menisk tårer
Diagnostiske procedurer
Da symptomerne på patologiske plicae ikke er specifikke, skal den diagnostiske procedure holde et højt niveau mistanke og ideelt arbejde gennem udelukkelse for at skelne fra enhver anden knæforstyrrelse.
- Fysisk undersøgelse: Giv ikke eksklusive resultater på grund af mulig ømhed i den antero-mediale kapsel eller området omkring den suprapatellære pose ved direkte palpation.
- Provokationstest: Provokationstest, der simulerer forhold, der kan føre til forekomst af symptomer, kan anvendes. Disse resultater betragtes som positive, hvis de symptomer, der er resultatet af testene, ligner de symptomer, som patienten normalt oplever. Men da lignende symptomer også kan være forbundet med andre tilstande i knæleddet, vil denne metode heller ikke give et entydigt resultat.
- Radiografi har ingen diagnostisk værdi for at afgøre, om patienter lider af plica syndrom, da røntgenbildet vil være negativt. Alligevel kan radiografi være nyttigt at udelukke andre syndromer, hvor symptomerne er almindelige med plica syndrom (se differentieret diagnose).Hvis der er symptomatiske plicae, vil det demonstrere hypertrofi og betændelse. Dette vil føre til fortykkelse og til sidst fibrose. Hvis fibrose er signifikant, kan der forekomme ændringer i ledfladen og den subchondrale knogle.
- Arthroskopi kan være nyttigt, fordi plica syndrom ofte forveksles med chondromalacia eller en medial menisk tåre. Lateral pneumoartrografi og dobbeltkontrastartrografi er blevet anvendt med varierende succes. I kombination med CT kan det ikke kun visualisere plicaen, men det demonstrerer også, om impingement er til stede eller ej. Men i øjeblikket er det gået ud af brug på grund af problemer med at opnå reproducerbare og pålidelige resultater og udsættelse for stråling.
- I dag opnås de bedste resultater gennem MR-scanninger. De fleste tilfælde af plica syndrom kræver ikke absolut MR, men det kan hjælpe med at udelukke andre patologier, der kan forårsage knæsmerter. En MR kan udelukke knogler, menisk tårer, ledbåndskader, bruskdefekter, OCD-læsioner,… som kan skjule sig som plica syndrom. MR er nyttig til at evaluere tykkelsen og forlængelsen af synoviale plicae, og den kan også detektere en patologisk plica, især hvis der er intra-artikulær effusion til stede.
Resultatmål
Knæskade og slidgigt Outcome Score er et måleinstrument, der kan bruges til at evaluere forløbet af knæskade og behandlingsresultater.
Undersøgelse
Et af de vigtigste punkter i diagnosticering af medial synovial plica patologi er at opnå en passende historie fra patienten.
Smerten beskrives ofte som en kedelig smerte i det proximo-mediale aspekt af knæet og langs patella-grænsen. Ofte er der en intern hydrops og en streng håndgribelig. Smerten øges med aktivitet, overforbrug og er praktisk talt generende om natten. De fleste patienter har klager, når de laver trapper, squats og rejser sig fra en stol, fordi disse bevægelser skaber stress på patello-femoral leddet. Patienten kan også klage over smerter efter længere perioder med at sidde. Cirka 50% af patienterne fortæller os, at de har lavet øvelser med gentagen bøjning og forlængelse. Skader eller overforbrug af den anden plica kan forårsage de samme klager, men disse ses sjældnere.
Specifikke fysiske tests til diagnosticering af en medial plica inkluderer plica og mediopatellar plica-stammertest. Alligevel fungerer plica-stammen-testen ikke, når leddet er hævet. Andre undersøgelsesmetoder, der kan indikere tilstedeværelsen af en medial plica, inkluderer den mediale subluksationstest, McMurray’s, Appleys test for ustabilitet og Cabot’s test.
MPP-testen udføres med patienten i liggende stilling og knæet udstrakt. Manuel kraft påføres derefter den inferomediale del af patellofemoral led med tommelfingeren og kontrollerer tilstedeværelsen af ømhed. Hvis denne ømhed tydeligt mindskes ved 90 ° bøjning under anvendelse af den samme manuelle kraft, betragtes testen som positiv. Sammenlignet med artroskopi var følsomheden og specificiteten af denne test henholdsvis 89,5% og 88,7% med en diagnostisk nøjagtighed på 89,0%.
Andre provokationstests til diagnoser af medial plica syndrom kan være knæforlængelsestest eller flexionstest. Til den aktive forlængelsestest udføres en hurtig forlængelse af skinnebenet, som om man foretager en sparkbevægelse. Testen betragtes som positiv, når den er smertefuld på grund af den pludselige spænding på plica fra quadriceps femoris muskel. Bøjningstesten udføres ved hurtigt at svinge skinnebenet fra en position med fuld udstrækning til bøjning og afbryde svingningen mellem 30 og 60 ° af fl eksision. Testen er igen positiv, når den er smertefuld, da plica strækkes derefter med excentrisk sammentrækning af quadriceps-musklen.
Plica snap-testen kan bruges til at kontrollere, om der er irritation af den mediale plica. Til palpation af den mediale synoviale plica ligger patienten liggende på undersøgelsesbordet med begge ben afslappet. For den mediale synoviale plica palpererer undersøgeren ledbåndet ved at rulle fingrene over plica-folden, som er placeret mellem den mediale grænse af patellaen og adduktor tubercle-regionen i den mediale femurale kondyl. Under fingeren, der ruller direkte mod den underliggende mediale femorale kondyl, vil ledbåndet præsentere sig selv som en båndlignende vævsfold. Testen er positiv, når den gengiver symptomerne som en følelse af mild smerte. Men sammenlign det også med det normale knæ for at se, om der er forskel i mængden af smerte. Det påvises, at det kan være ret smertefuldt hos nogle patienter, fordi medialeddet og synovium er godt innerveret.
Medicinsk ledelse
Behandling af plica syndrom bør oprindeligt være konservativ i at give lindring fra symptomer ved hvile, ved hjælp af NSAID’er og anvendelse af fysioterapi.Hvis denne behandling ikke resulterer i forbedring, eller hvis symptomerne forværres, kan lægen bruge intraplikale eller intraartikulære kortikosteroidinjektioner. Denne tilgang ser imidlertid ud til at have bedre resultater hos unge mennesker og hos patienter med kun kortsigtede symptomer.
Hvis ikke-operative tiltag mislykkes, bør kirurgi overvejes. Dette er ofte den eneste mulighed, hvis tilstanden er blevet kronisk og / eller plica har gennemgået irreversible morfologiske ændringer. Operationen involverer en artroskopi, hvor plica fjernes. Det er vigtigt at fjerne hele plica for at undgå fibrose eller reformering af en plica-lignende struktur efterfulgt af gentagelse af smerter og symptomer. Kapselintegritet og retinakulære strukturer bør dog omhyggeligt opretholdes, mens plica resekteres, da skade kan føre til patella-subluxation. En anden mulig komplikation, der ofte ses med plica-operation, er overdreven intraartikulær blødning. Derfor anbefales hæmostase ved hjælp af elektro-kauteri under operationen for at undgå postoperativ hæmartrose. Før synovial plica-resektion er det også vigtigt først at adressere mulige andre intra-artikulære patologier, der findes i patienten. Det kan også være nødvendigt at fjerne de retinakulære bånd helt for at garantere succes.
Postoperativ rehabilitering efter plica-resektion går normalt hurtigt. Fysioterapi anbefales fra 48 til 72 timer efter operation for at forhindre intraartikulær ardannelse og stivhed. NSAID’er kan ordineres for at reducere risikoen for intraartikulær fibrose og for at beskytte mod recidiv af plica. De fleste patienter kan genoptage sportsaktiviteter inden for 3 til 6 uger. Alligevel er en vis variation i restitutionstid mulig, og patienter skal sørge for at tillade fuld restitution, inden de genstarter fysisk aktivitet eller sport.
Den samlede succesrate for plica-resektion er generelt god og afhænger hovedsageligt af, om plica er den eneste patologi eller ej. Tilknyttede patologier, såsom patello-femoral chondromalacia, vil mindske sandsynligheden for succes.
Management af fysioterapi
Konservativ behandling af synovial plica syndrom består først af smertelindring med NSAID’er og gentagen kryoterapi i løbet af dagen ved hjælp af ispakninger eller ismassage for at reducere indledende betændelse. Andre foranstaltninger vil omfatte begrænsning af skærpende aktiviteter ved at ændre de daglige fysiske bevægelser for at reducere gentagne bøjnings- og forlængelsesbevægelser og ved at korrigere biomekaniske abnormiteter (stramme hamstrings, svage quads). Derudover kan mikrobølgediateri, fonophorese, ultralyd og / eller friktionsmassage overvejes. Friktionsmassage bruges også i denne terapi til at nedbryde arvæv. Lejlighedsvis kan immobilisering af knæet i udvidet position i et par dage være nyttigt såvel som at undgå vedligeholdelse af knæet i bøjet stilling i længere perioder.
Når den akutte betændelse er reduceret, er fysisk terapi kan iværksættes, der sigter mod at mindske kompressionskræfter ved strækøvelser og ved at øge quadriceps styrke og hamstring fleksibilitet.
Denne behandling anbefales normalt de første 6-8 uger efter den indledende undersøgelse.
Den består i at styrke og forbedre fleksibiliteten i musklerne ved siden af knæet, såsom quadriceps, hamstrings, adduktorer, bortførere, M Gastrocnemius og M Soleus.
Nøglekomponenterne i rehabiliteringsprogrammet vil involvere fleksibilitet, træning af kardiovaskulær tilstand, styrkelse og tilbagevenden til ADL.
- En øvelse for at genvinde fleksibilitet i forlængelse er den liggende passive knæforlængelsesøvelse, mens du placerer en skumrulle under anklen. Tyngdekraften hjælper med at strække knæet i maksimal forlængelse. Hvis det er muligt, kan du gøre øvelsen vanskeligere ved at lægge vægte på knæets forreste syn.
- Quadriceps sæt
- Udsat passiv knæforlængelsesøvelse, der ligger på maven med knæ over bænken (ben, der ikke understøttes).
- Lige ben hæver
- Benpresser
- Også mini-squats, et gangprogram, brugen af en liggende eller stationær cykel, et svømmeprogram eller muligvis en elliptisk maskine er de mest succesrige rehabiliteringsprogrammer.
Rehabiliteringsprogrammer vil have den største succes, når de fokuserer på at styrke quadriceps muskler, der er direkte knyttet til den mediale plica, og når man undgår aktiviteter, der forårsager medial plica irritation.
Den vigtigste del af quadriceps at træne er m. vastus mediale. Fuld række af quadriceps-træning anbefales ikke, da disse skaber overdreven patellarkompression ved 90 °. I stedet for hævelse af lige ben og øvelser med quadriceps i korte buer ved 5 ° -10 °, skal der også udføres forstærkning af hofteadduktoren. Andre øvelser, der skal udføres, er trup, gå op og ned ad trappen og springe fremad ..Andre vigtige komponenter i denne behandling er et strækprogram til disse muskler (quadriceps, hamstrings og gastrocnemius) og knæforlængelsesøvelser. Målet med disse knæforlængelsesøvelser er at styrke tensor muskulaturen i ledkapslen. Men hvis patienten har for meget smerte, når han når terminalforlængelse, skal dette undgås. Denne konservative behandling er effektiv i de fleste tilfælde, men hos nogle patienter er det nødvendigt med en operation. I dette tilfælde er en postoperativ behandling nødvendig. Den postoperative behandling er identisk med den konservative behandling og startes normalt 15 dage efter operationen. Hovedmålet med fysioterapi i plica syndrom er at reducere smerte, maksimere ROM og øge styrken af musklerne.
Typen plica, alderen på patienten og symptomernes varighed vil i høj grad påvirke succesraten for konservativ ikke-operativ behandling af plica syndrom. Det antages generelt, at infrapatellar og lateral plica syndrom ikke er meget lydhør over for fysioterapi og normalt vil kræve operation. Succes med konservativ terapi er også mere sandsynligt hos yngre patienter med kun korte varighed af symptomer, da plica endnu ikke har gennemgået morfologiske ændringer. Generelt er den samlede succes for ikke-kirurgisk behandling relativt lav, og fuldstændig lindring af symptomer opnås kun sjældent.
Ressourcer
(n.d.). Hentet 12. 21. 2010 fra Physiothearpy i banff for knæet: http://www.activemotionphysio.ca/article.php?aid=347
Irha, & Vrdoljak. (2003). Medial synovial plica syndrom i knæet: en diagnostisk faldgrube hos unge atleter. TIDSSKRIFT FOR PEDIATRISK ORTOPEDIK – DEL B, 44-48.
Kenta, & Khanduja. (2009). Synovial plicae omkring knæet. Knæet, 97-102.
Lipton, & Roofeh. (2008, Juli). Det medicinske plica syndrom kan efterligne tilbagevendende akutte hæmartroser. HAEMOPHILIA, s. 862-862.
Tindel, & Nisonson. (1992). Plica syndromet. ORTOPEDISKE KLINIKER I NORDAMERIKA, 613-618.