Lungeeksamen
- Inspektion og observation
- Anatomi
- Palpation
- Slagværk
- Auskultation
- Prøve på lungelyde
De 4 hovedkomponenter i lungeundersøgelsen (inspektion, palpation, percussion og auskultation) bruges også til at undersøge hjertet og underlivet. At lære de passende teknikker i dette øjeblik vil derfor forbedre din evne til også at udføre disse andre undersøgelser. Vitale tegn, en vigtig kilde til information, diskuteres andetsteds.
Inspektion / observation:
En hel del information kan indsamles fra blot at se en patient trække vejret. :
- Patientens generelle komfort og vejrtrækning. Ser de ud til at være nødlidende, diaphoretiske, anstrengte? Er vejrtrækningerne regelmæssige og dybe?
- Brug af tilbehør til åndedrætsmuskler ( fx skæl, sternocleidomastoi ds). Deres anvendelse betyder noget element af åndedrætsbesvær.
- Patientens farve, især omkring læber og neglesenge. Naturligvis er blå dårligt!
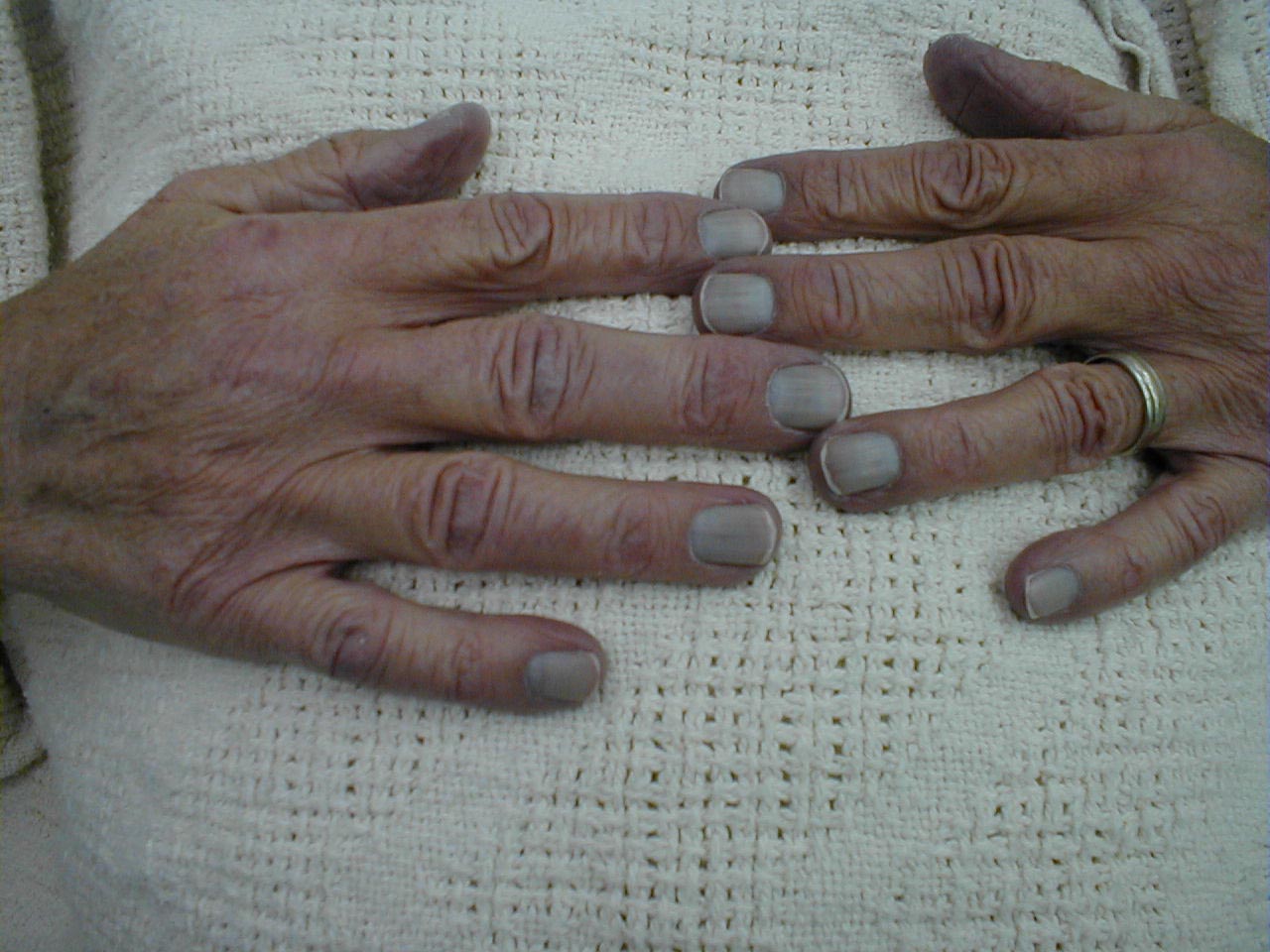 Cyanose af neglesenge
Cyanose af neglesenge - Patientens position. Dem med ekstrem lungedysfunktion vil ofte sidde op til højre. I tilfælde af reel nød vil de læne sig frem og hvile deres hænder på deres knæ i det, der er kendt som tri-pod-positionen.
Patient med emfysem bøjet i Tri-Pod position
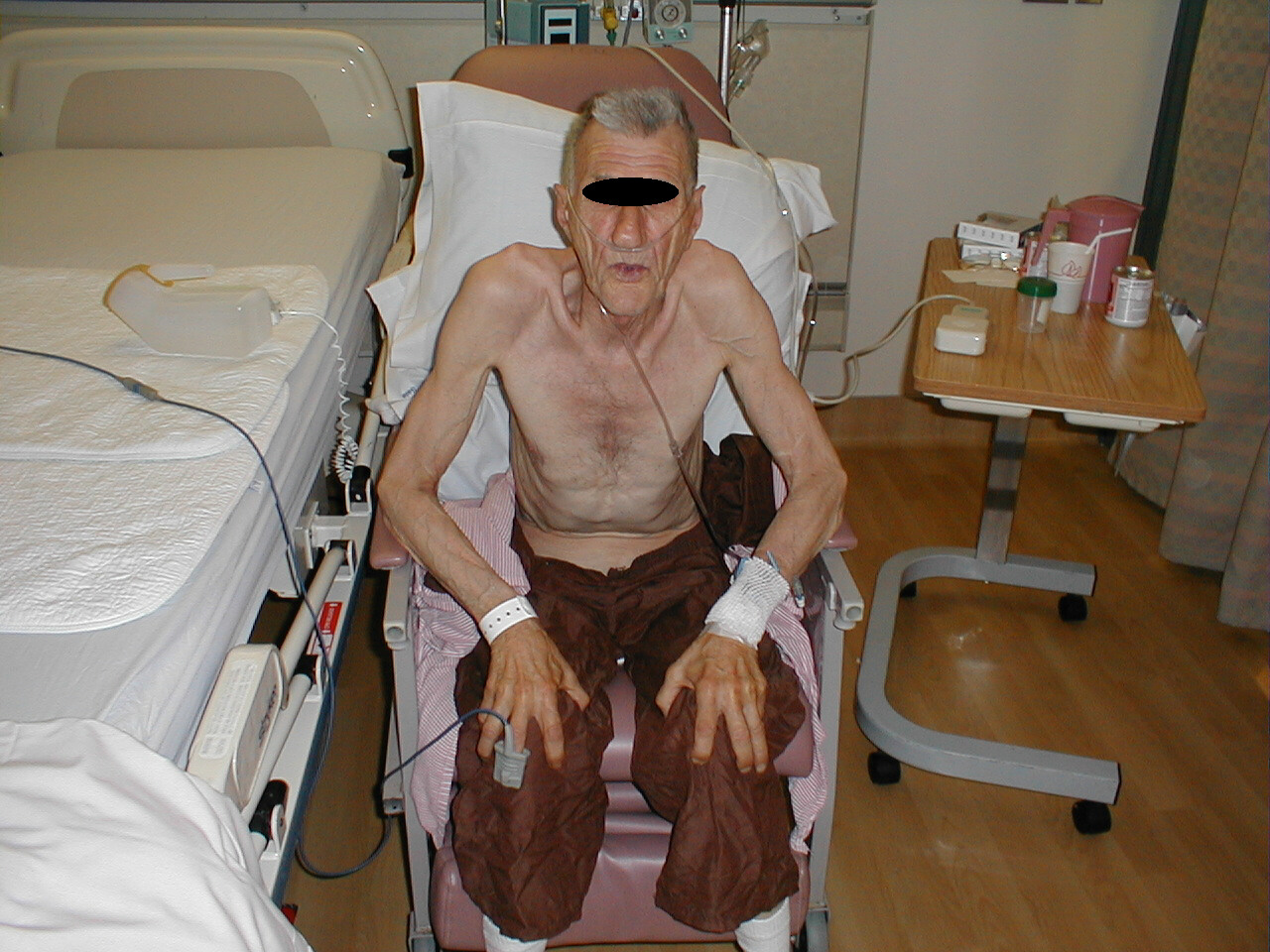
- Åndedræt gennem læssede læber, ofte set i tilfælde af emfysem.
- Evne til at tale. Til tider kan åndedrætsfrekvensen være så høj og / eller trække vejret så godt, at patienter ikke er i stand til at tale i komplette sætninger. Hvis dette sker, skal du bemærke, hvor mange ord de kan tale (dvs. jo færre ord pr. Åndedrag, jo værre er problemet!).
- Eventuelle hørbare lyde forbundet med vejrtrækning som lejlighedsvis, hvæsende vejr eller gurgling forårsaget af sekretioner i store luftveje er hørbare for det “nøgne” øre.
- Retningen af bevægelse af bugvæggen under inspiration. Normalt skubber nedstigningen af mellemgulvet det intra-abdominale indhold ned og væggen udad. I tilfælde af svær diafragmatisk fladning (fx emfysem) eller lammelse kan mavevæggen bevæge sig indad under inspiration, kaldet paradoksal vejrtrækning. Hvis du har mistanke om, at dette er tilfældet, skal du lægge din hånd på patientens mave, når de trækker vejret, hvilket skal forstærke dens bevægelse.
- Eventuelle tydelige misdannelser i brystet eller rygsøjlen. Disse kan opstå som følge af kronisk lungesygdom (f.eks. emfysem), forekommer medfødt eller på anden måde erhverves. Under alle omstændigheder kan de forringe en patients evne til at trække vejret normalt. Et par almindelige varianter inkluderer:
- Pectus excavatum: Medfødt bageste forskydning af nedre aspekt af brystbenet. Dette giver brystet et noget “udhulet” udseende. Røntgenstrålen viser et subtilt konkav udseende af underbenet.
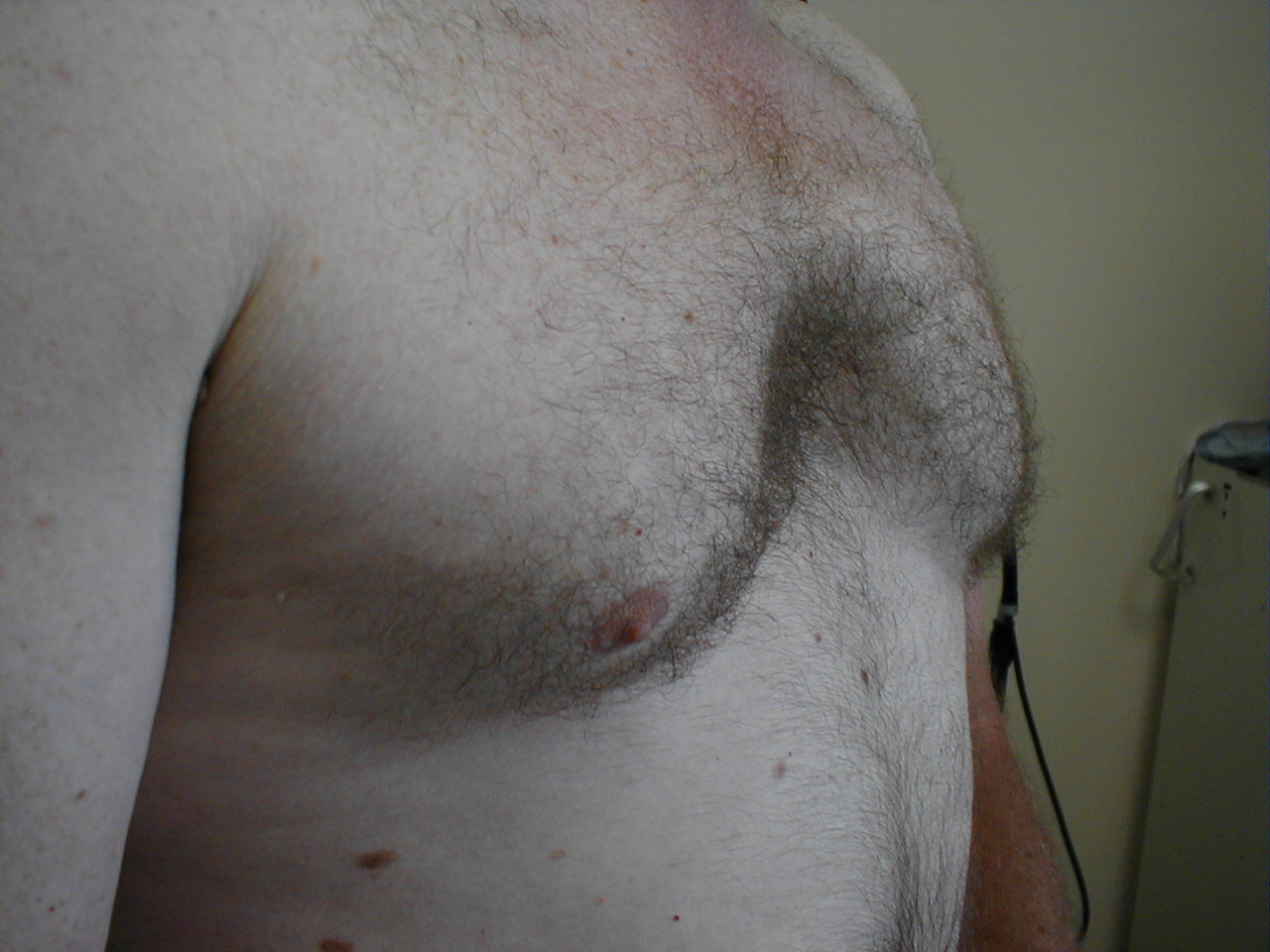
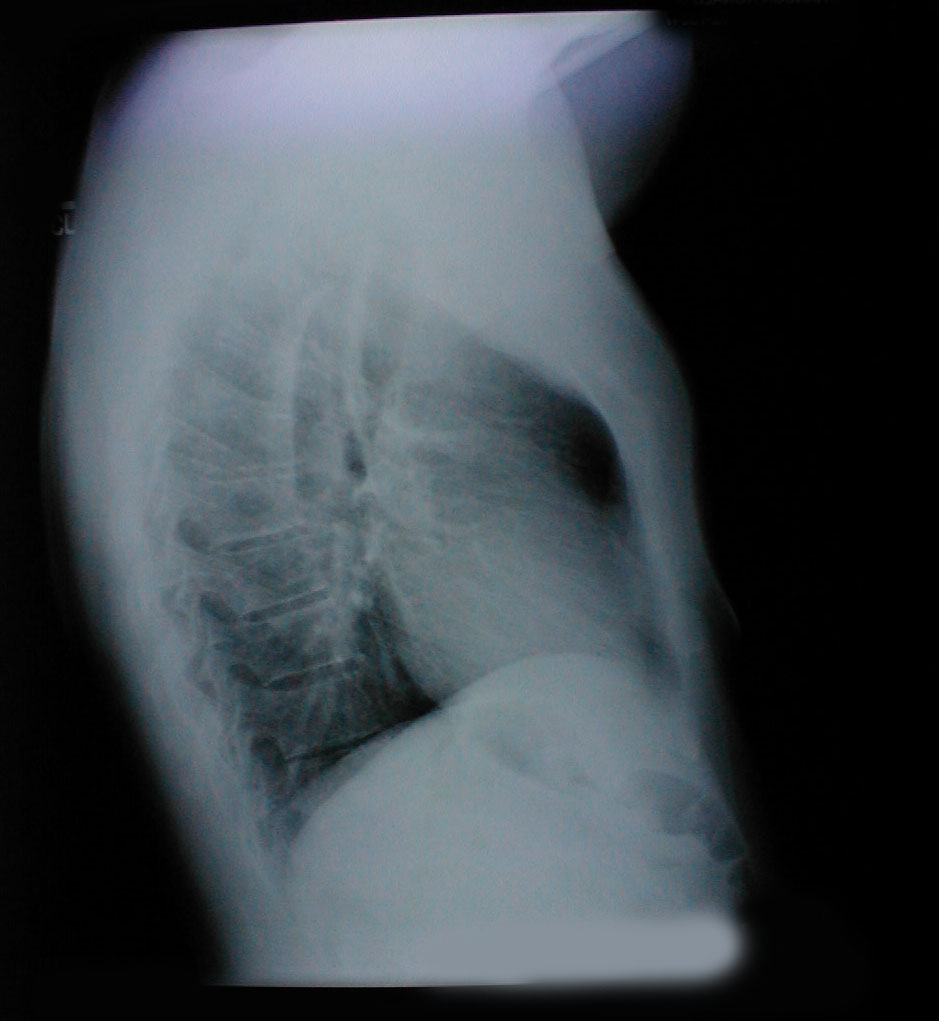
- Tønde bryst: Associeret med emfysem og hyperinflation i lunge. Ledsagende røntgenstråle demonstrerer også øget anterior-posterior diameter såvel som diafragmatisk udfladning.
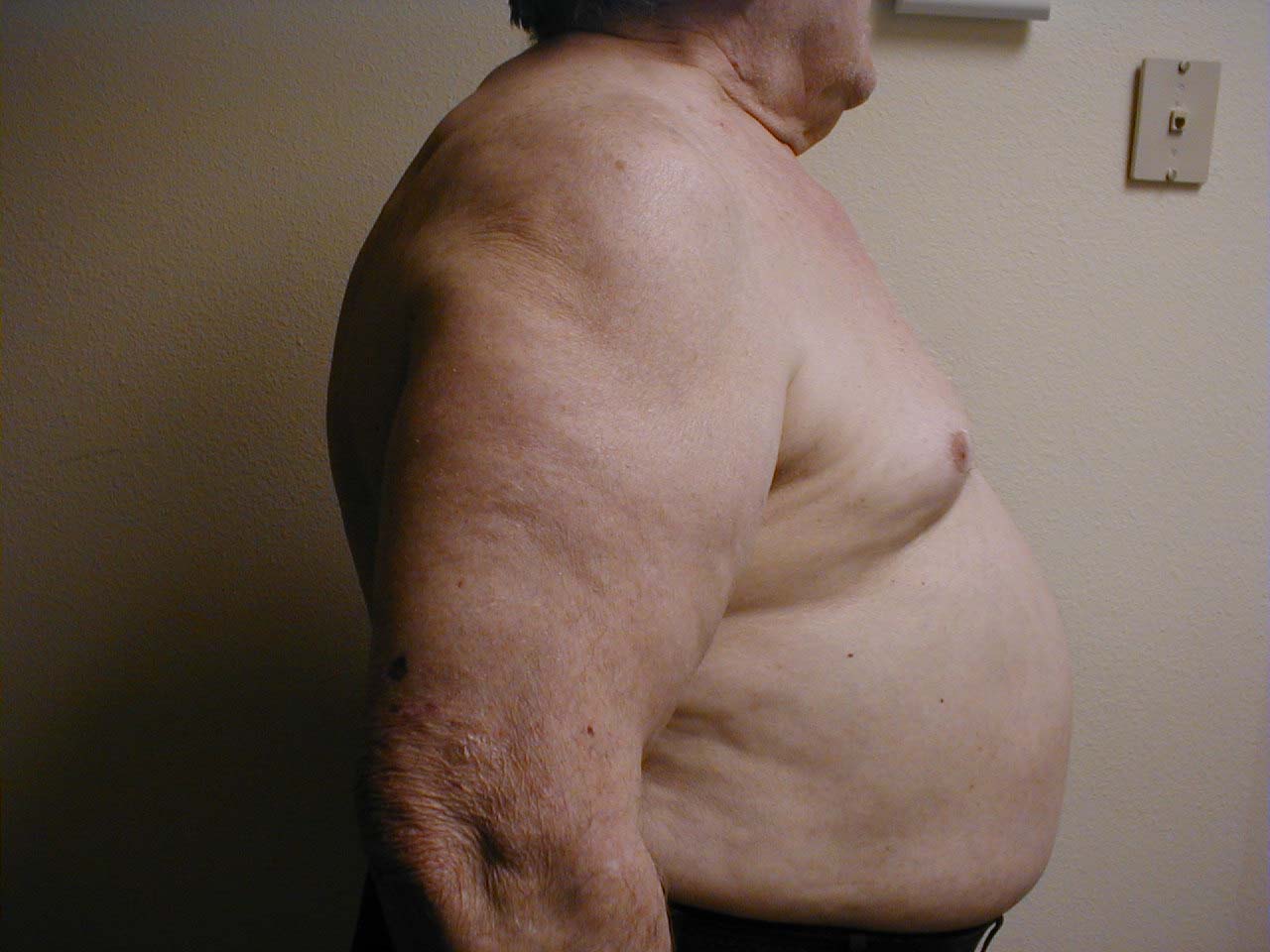
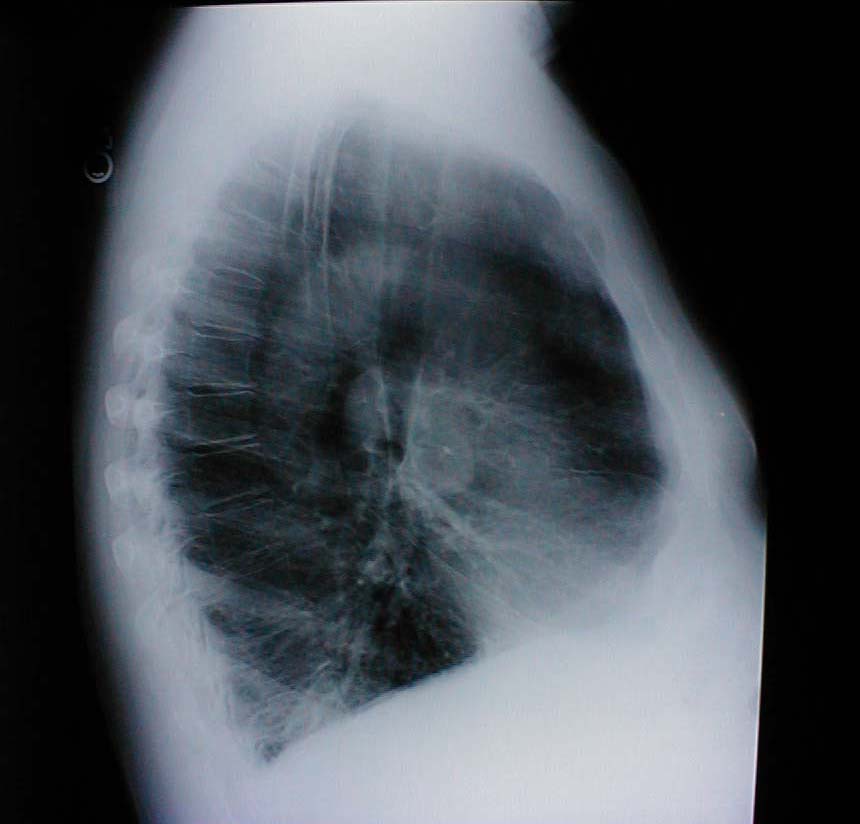
- Rygsøjlens abnormiteter:
- Kyphosis: Får patienten til at bøjes fremad. Ledsagende røntgen fra samme patient demonstrerer tydeligt ekstrem krumning i rygsøjlen.
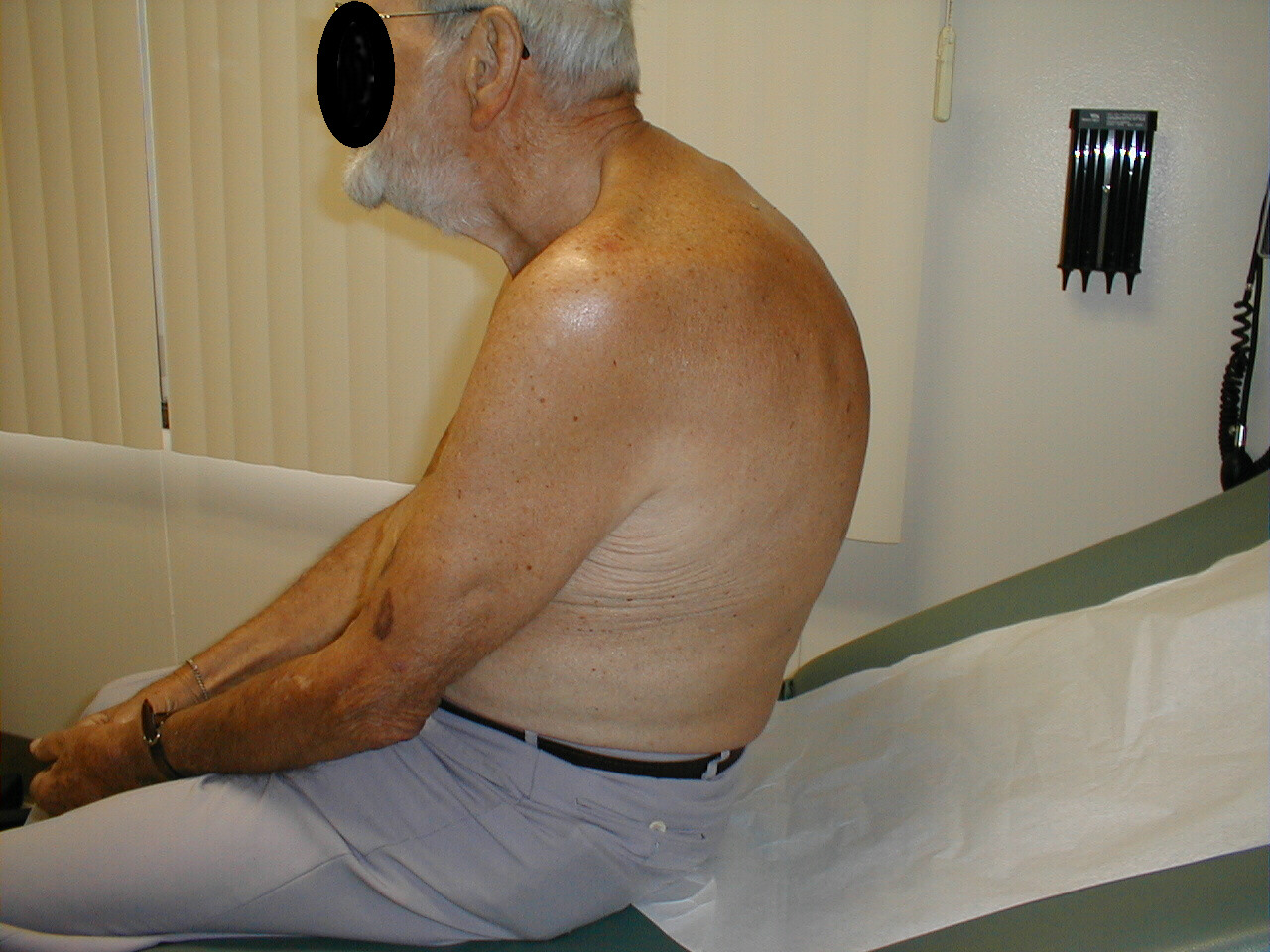
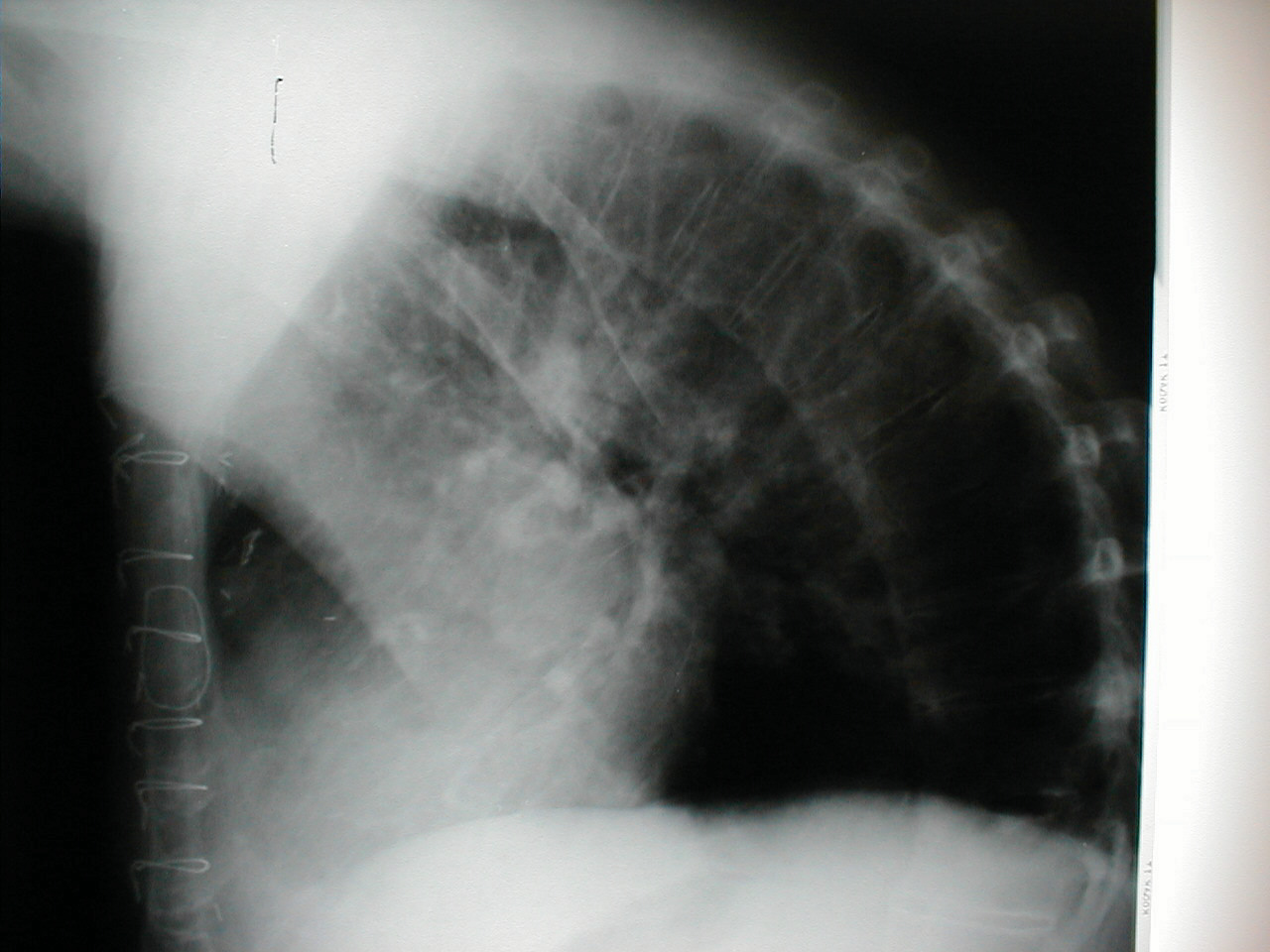
- Skoliose: Tilstand, hvor rygsøjlen er buet til enten venstre eller højre. På billederne nedenfor forårsager skoliose i rygsøjlen, at højre skulderområde vises noget højere end venstre. Krumning er mere udtalt på røntgen.
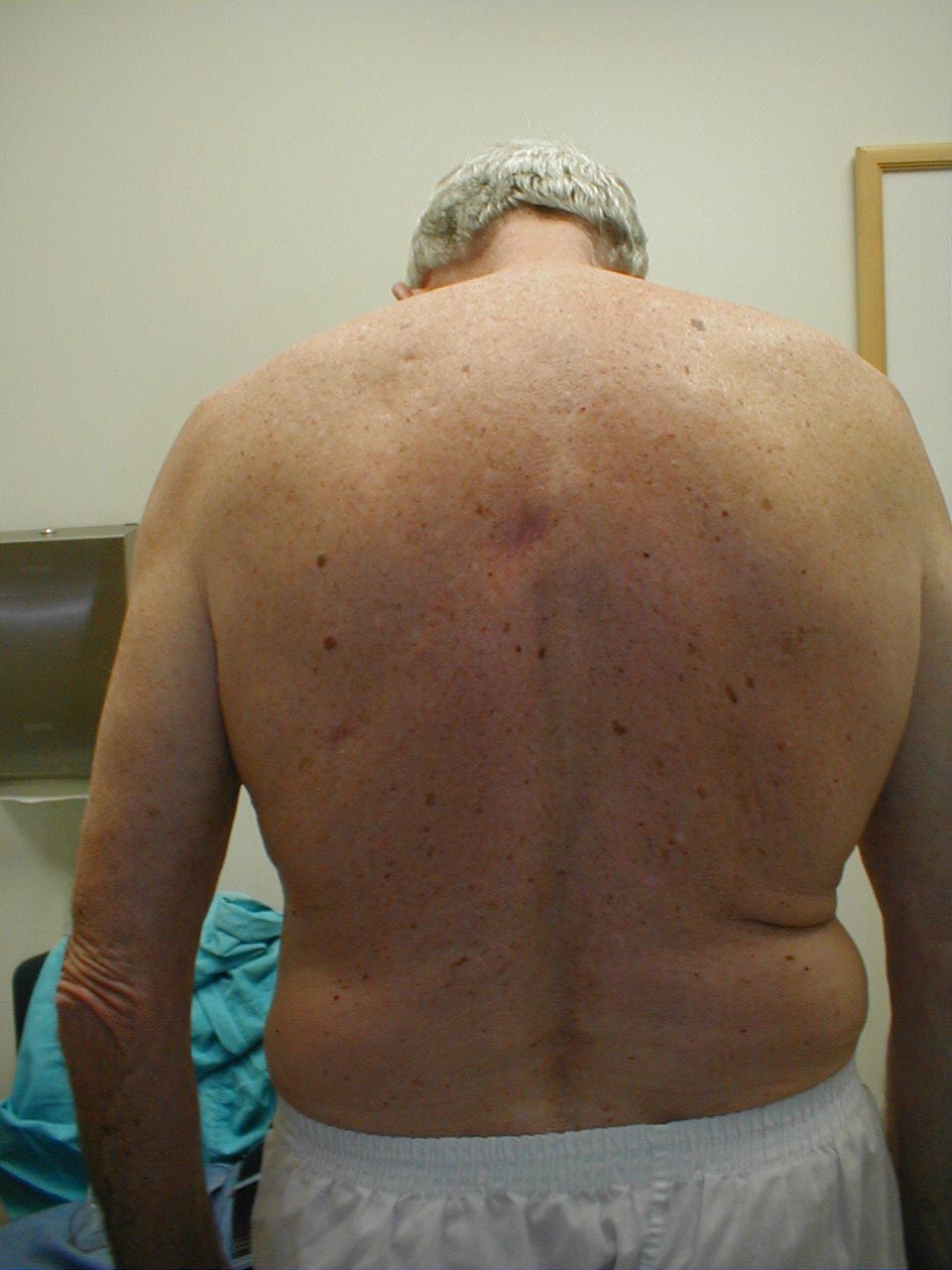
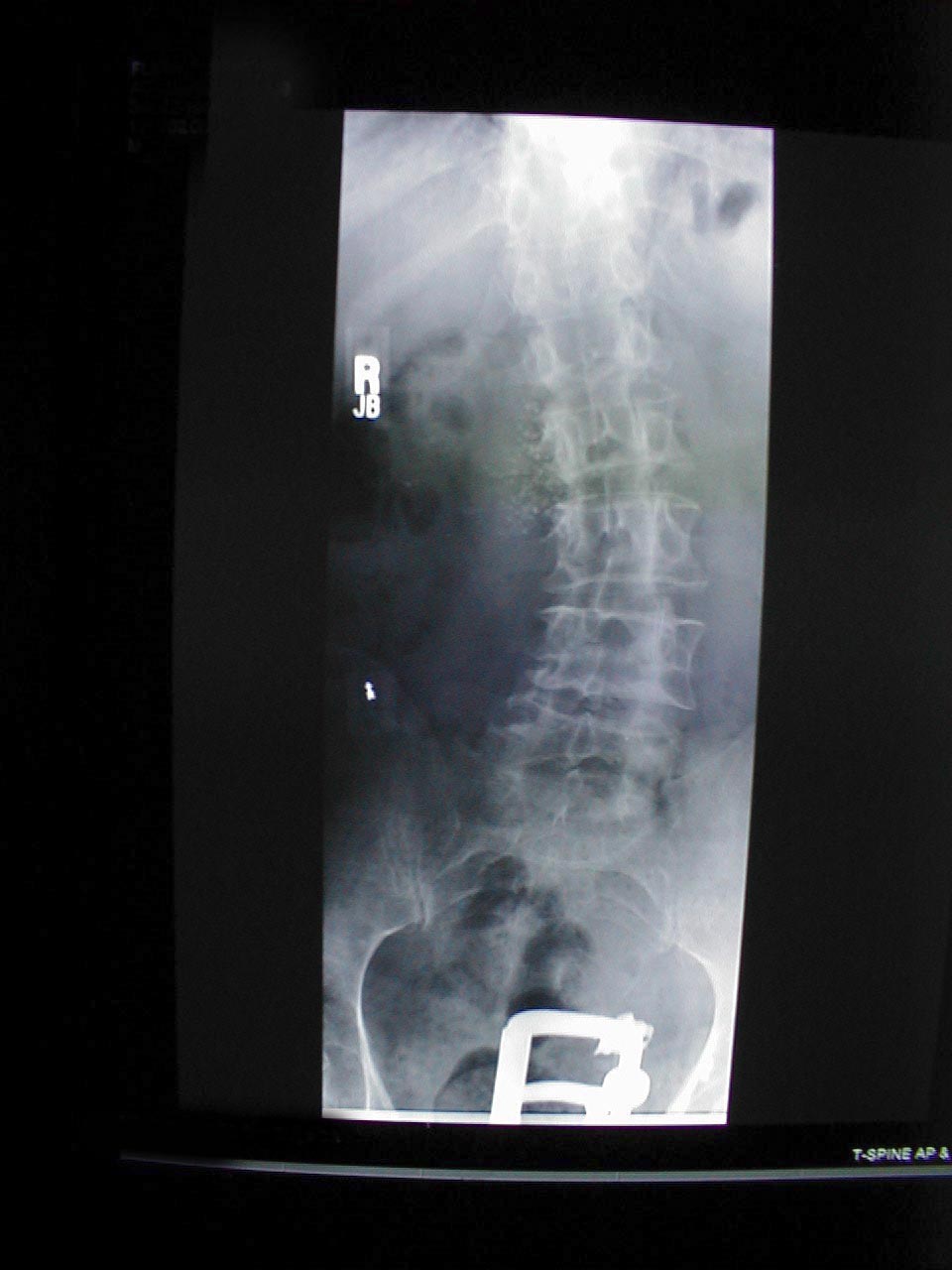
- Kyphosis: Får patienten til at bøjes fremad. Ledsagende røntgen fra samme patient demonstrerer tydeligt ekstrem krumning i rygsøjlen.
- Pectus excavatum: Medfødt bageste forskydning af nedre aspekt af brystbenet. Dette giver brystet et noget “udhulet” udseende. Røntgenstrålen viser et subtilt konkav udseende af underbenet.
Gennemgang af lungeanatomi:
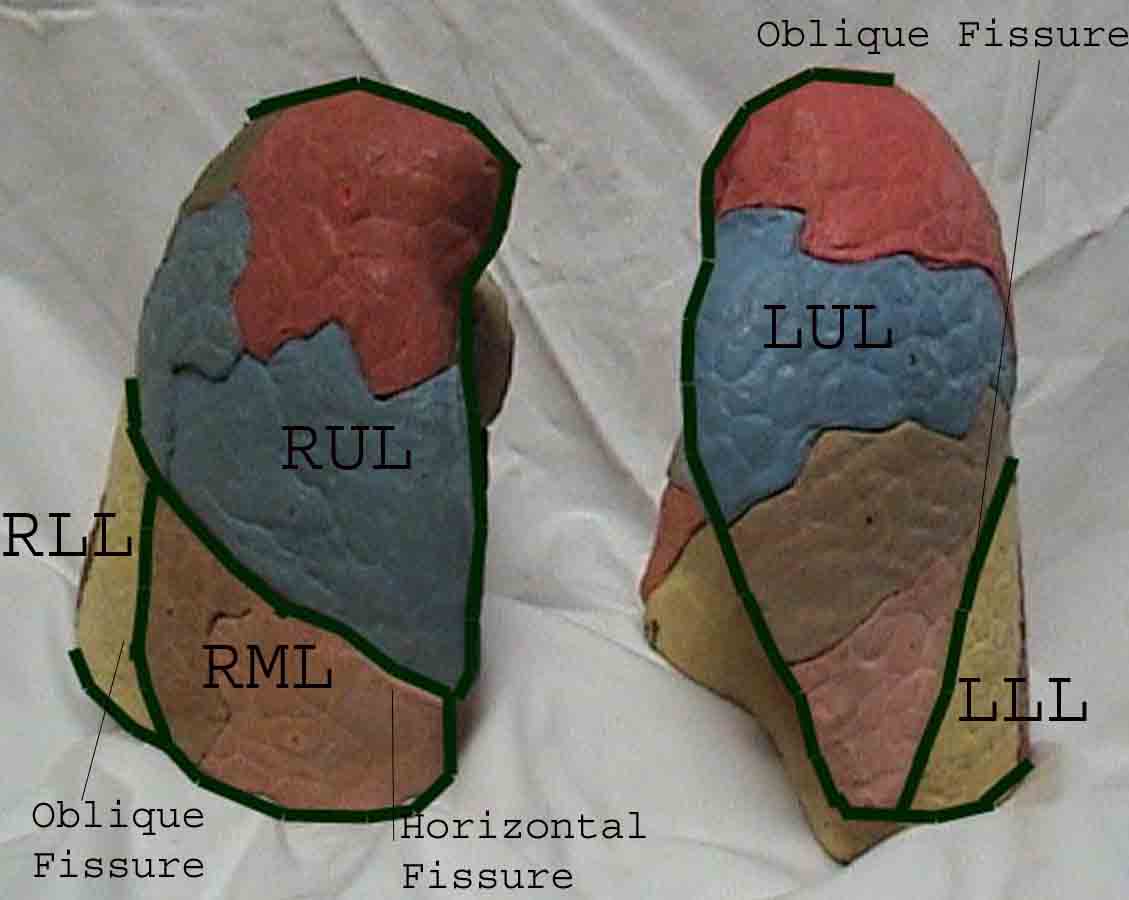
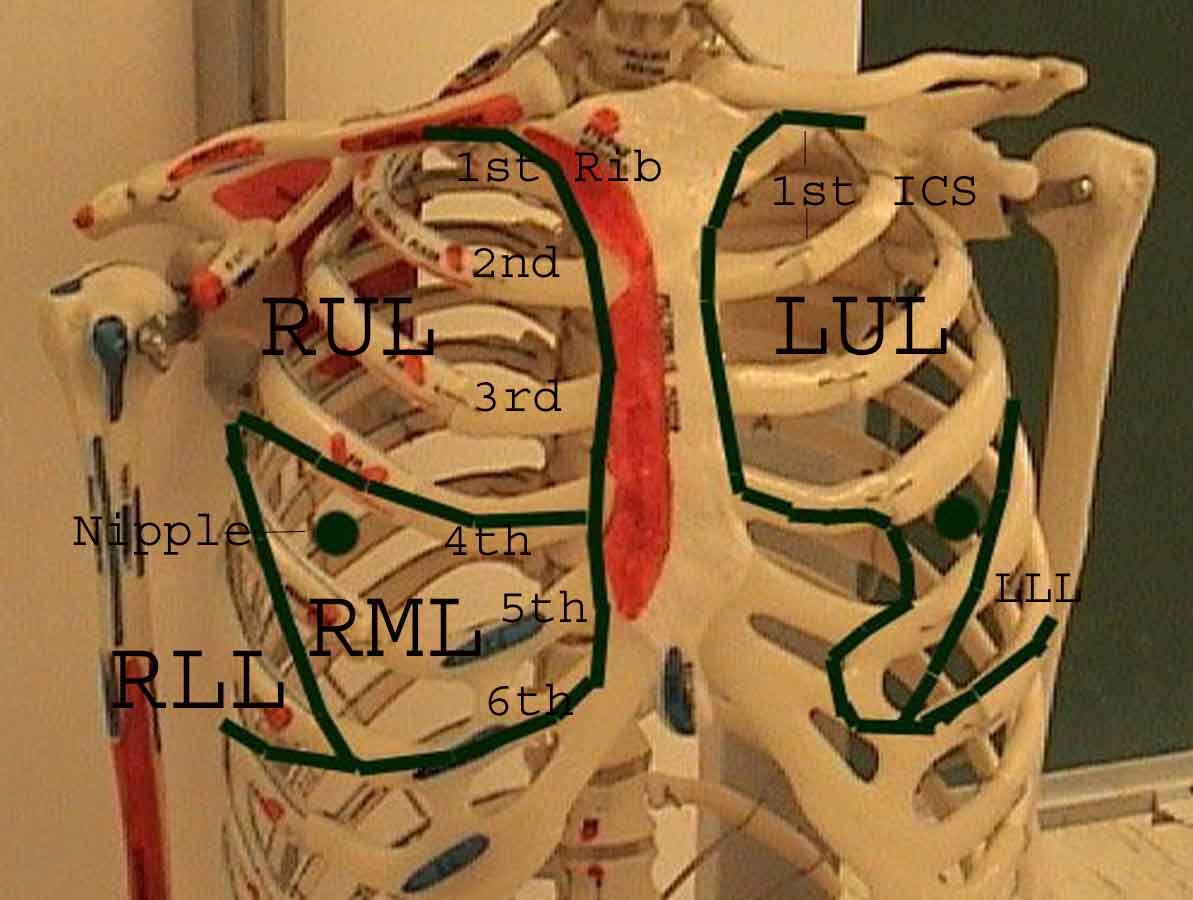
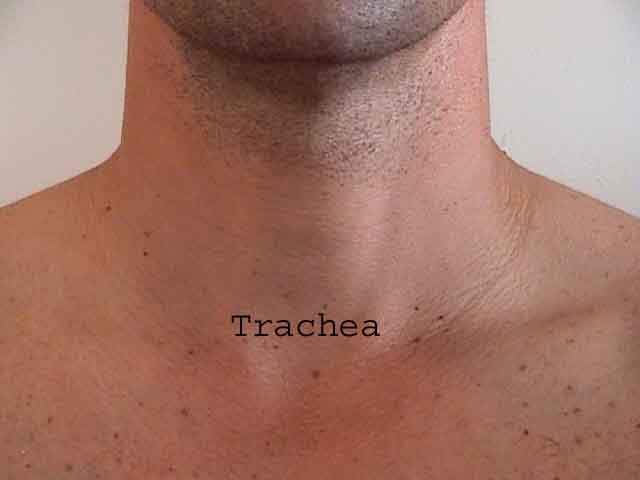
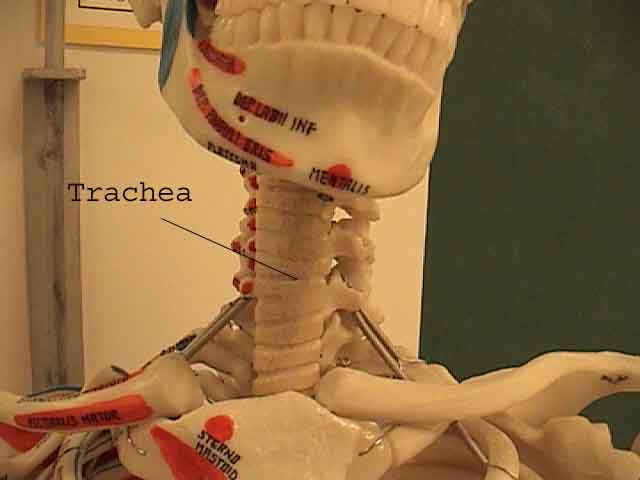
Forståelsen af lungeundersøgelsen forbedres i høj grad ved at genkende forholdet mellem overfladestrukturer, skelet og lungens hovedlapper. Indse, at dette kan være vanskeligt, da nogle overflademarkeringer (f.eks. Brystvorter) ikke altid opretholder deres nøjagtige forhold til underliggende strukturer. Ikke desto mindre vil overflademarkører give dig en grov guide til, hvad der ligger under huden. Billederne nedenfor viser disse forhold. De flerfarvede områder af lungemodellen identificerer præcise anatomiske segmenter af de forskellige lapper, hvilket ikke kan værdsættes ved undersøgelse. Hovedlapper er skitseret i sort. Følgende forkortelser anvendes: RUL = Right Upper Lobe; LUL = Venstre øvre lap RML = Right Middle Lobe; RLL = Højre nedre lap; LLL = Venstre nedre lap.
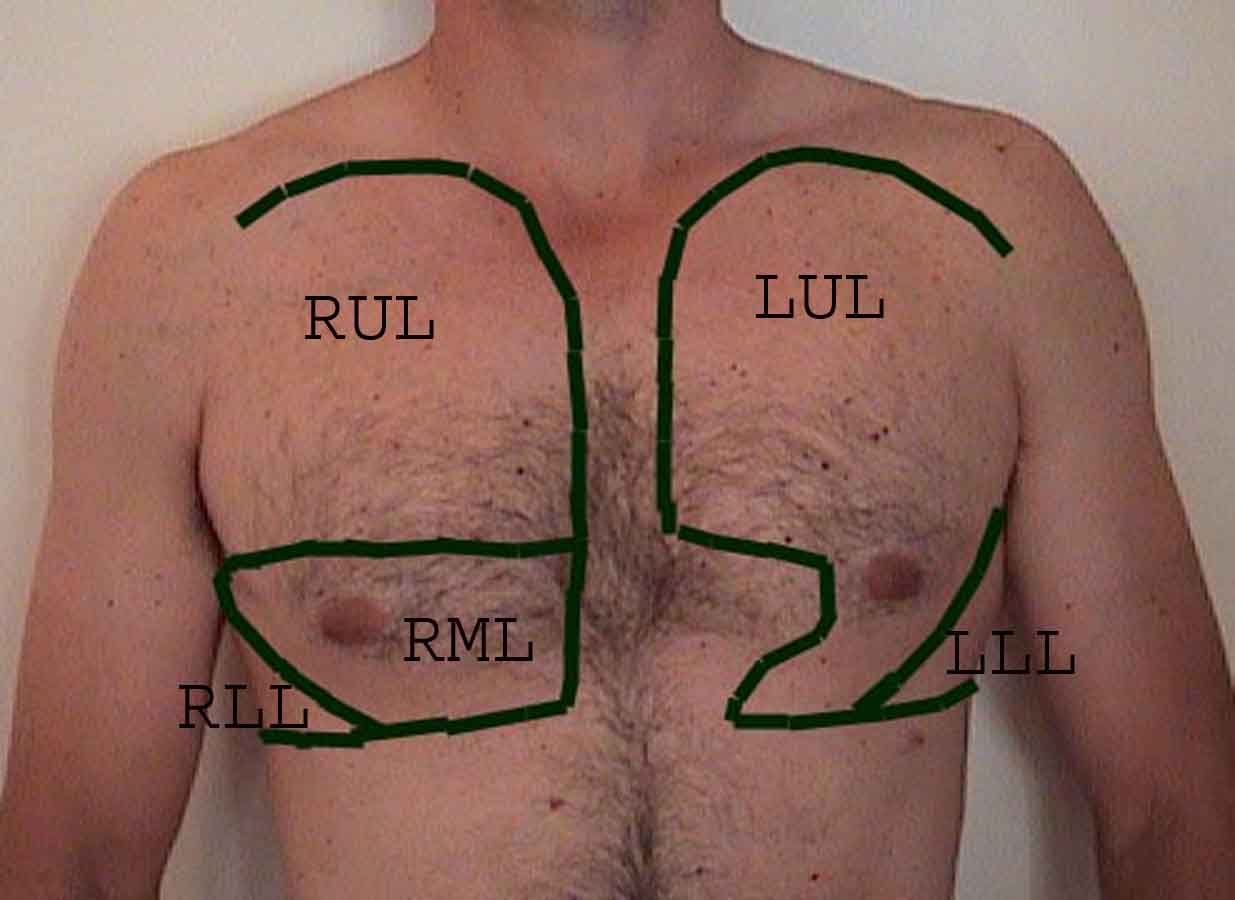
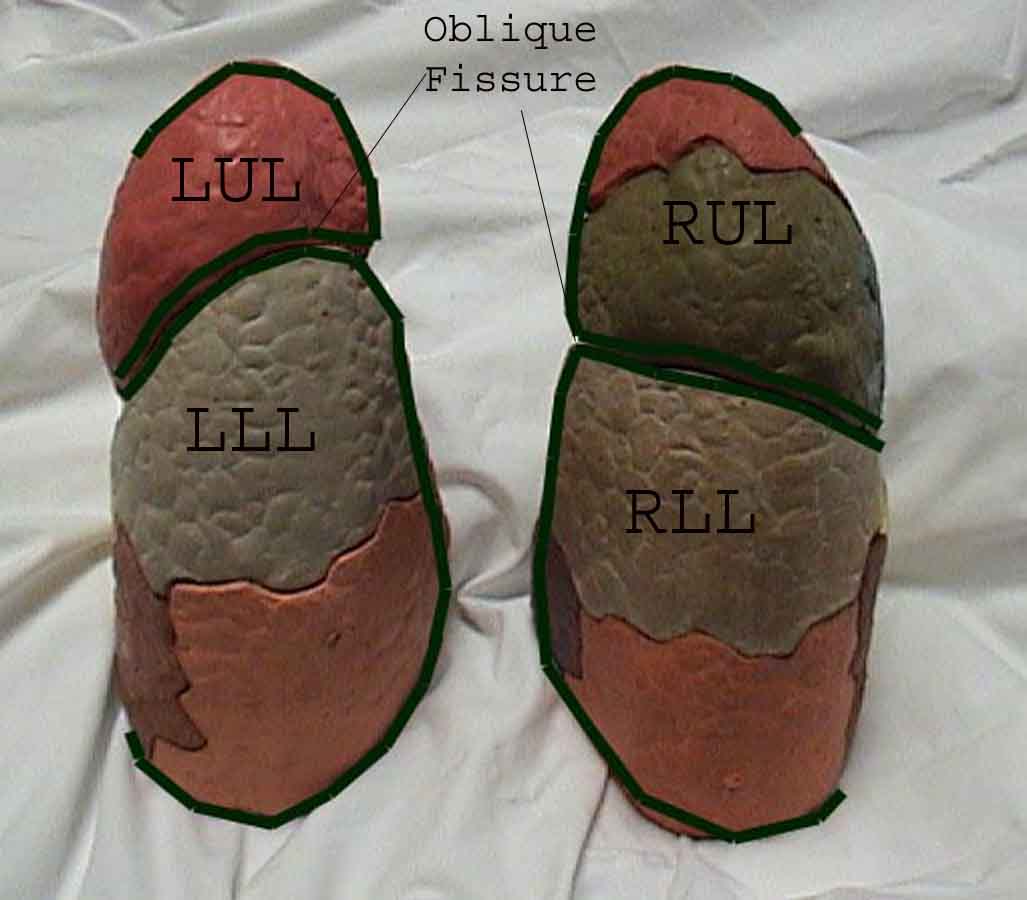

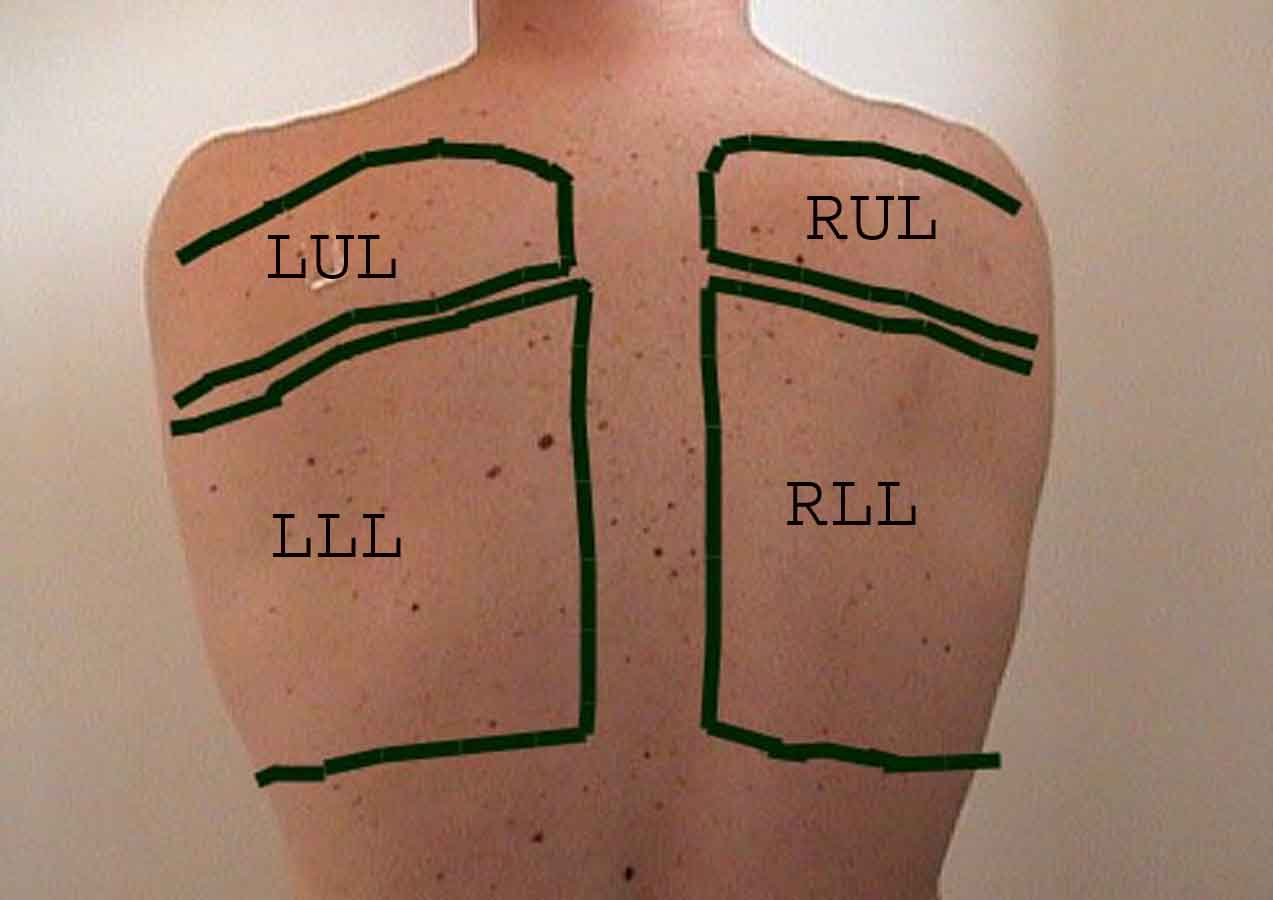
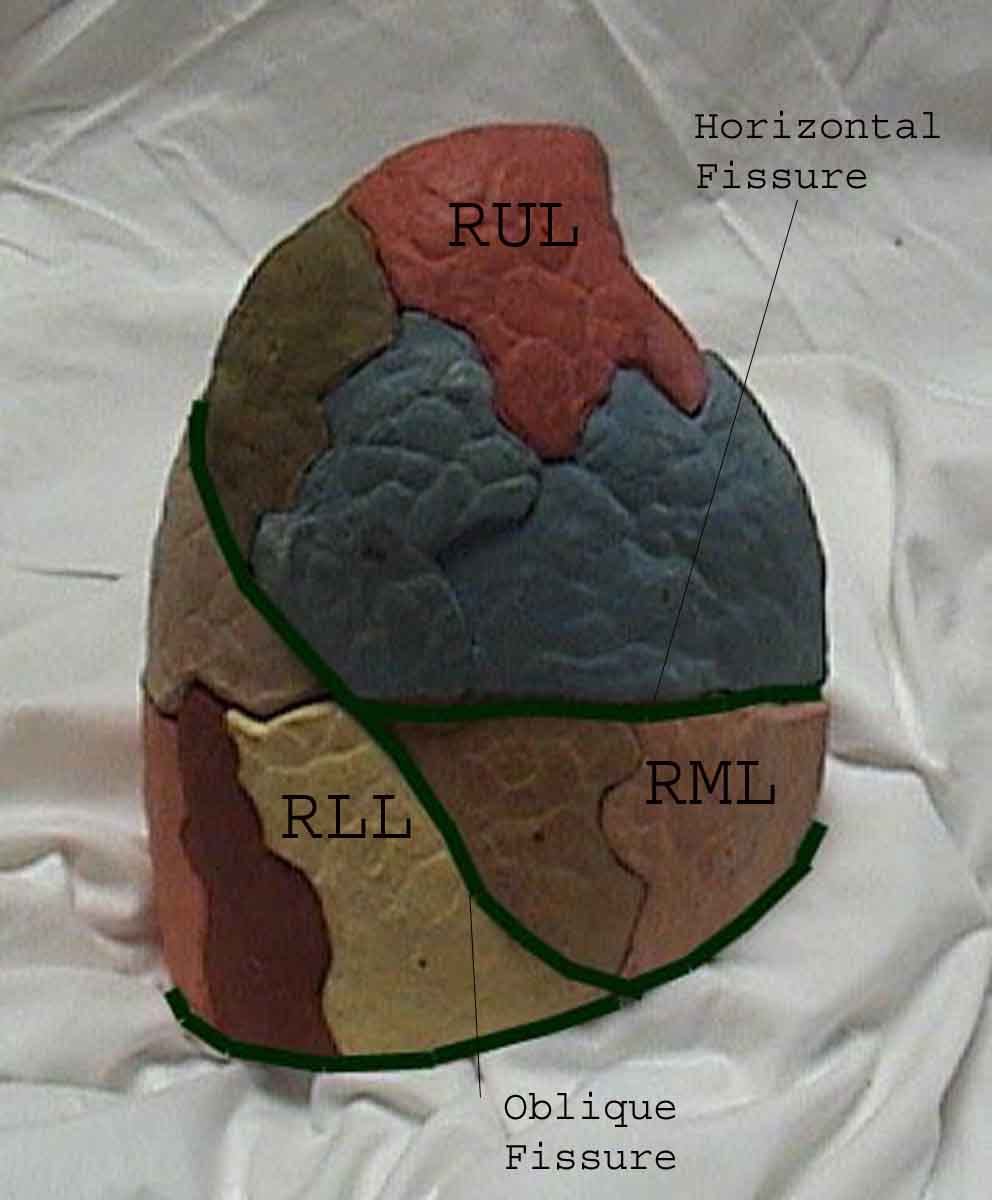
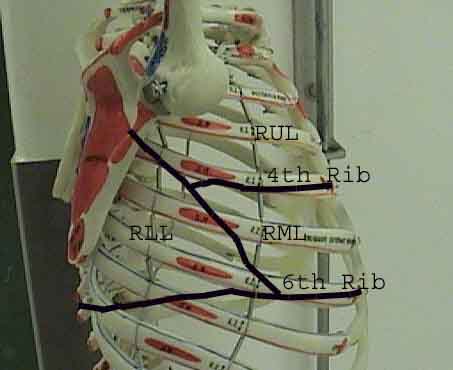
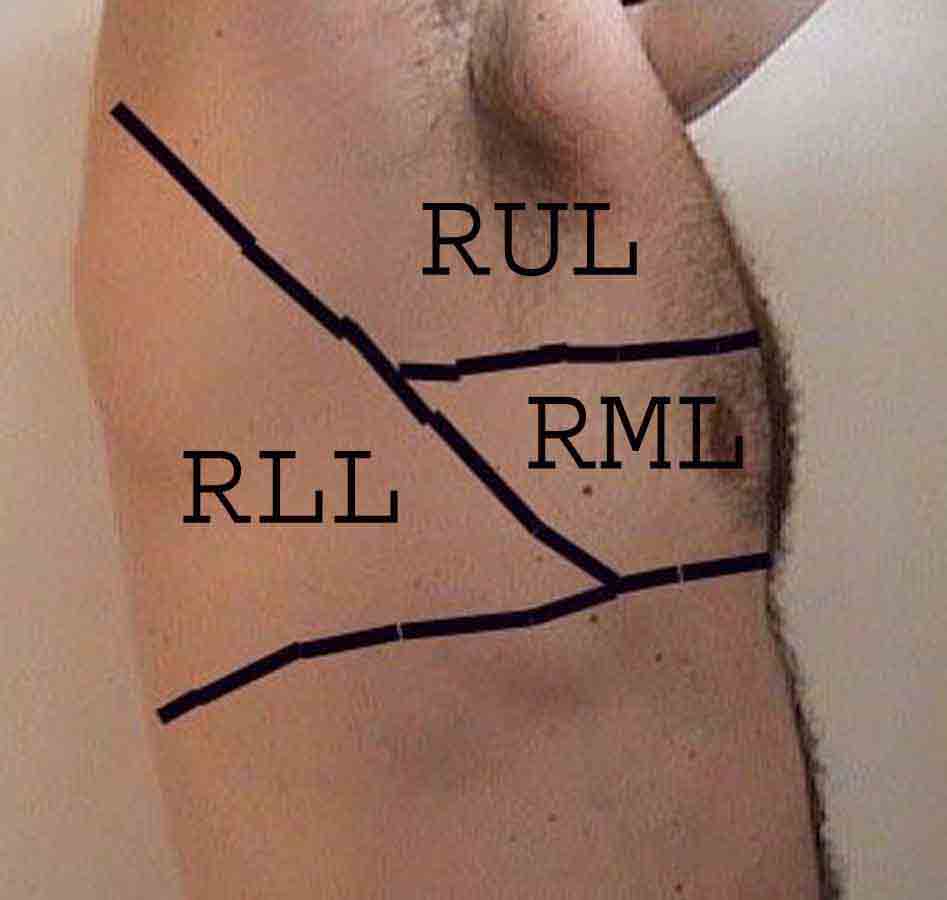

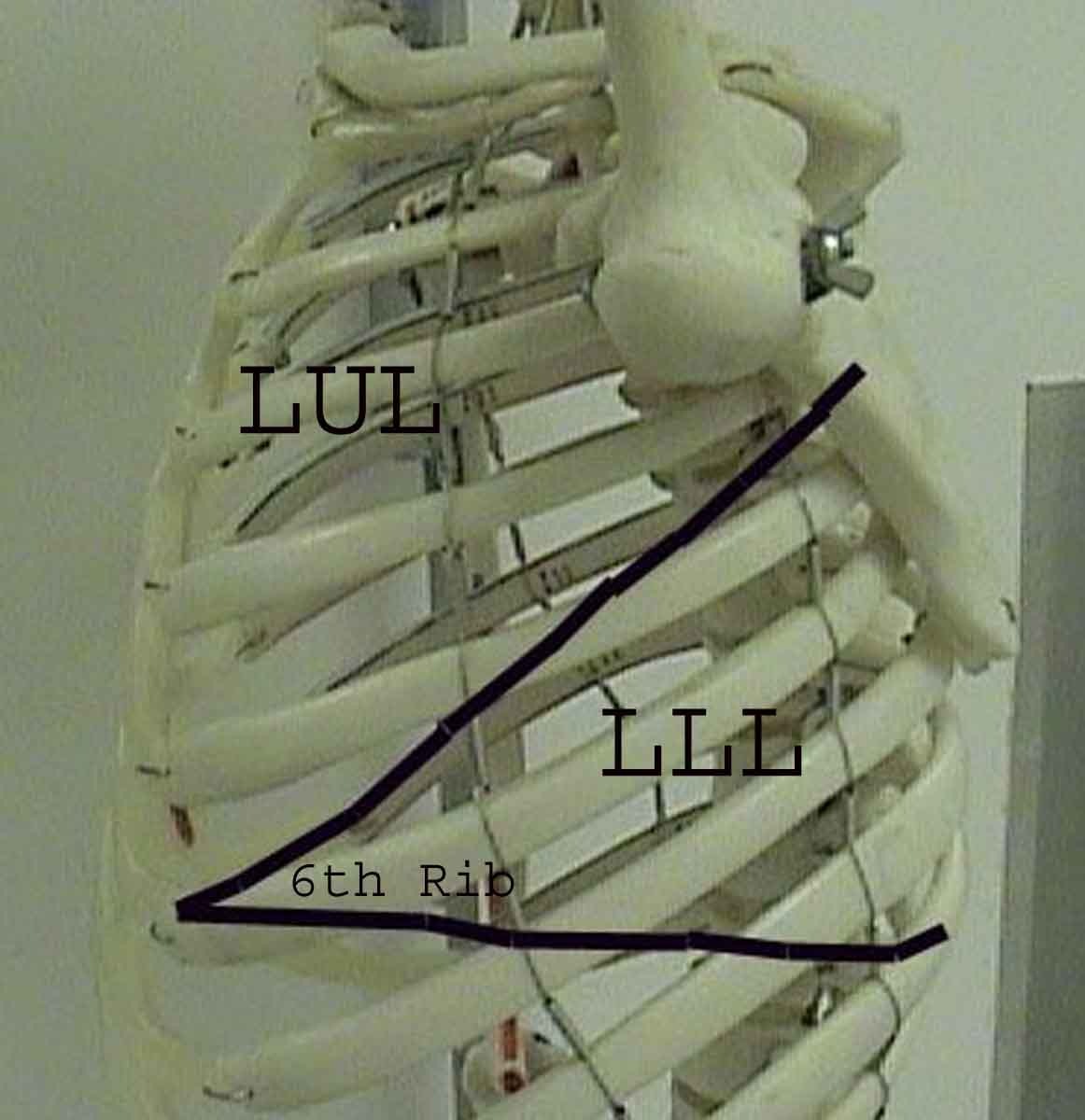
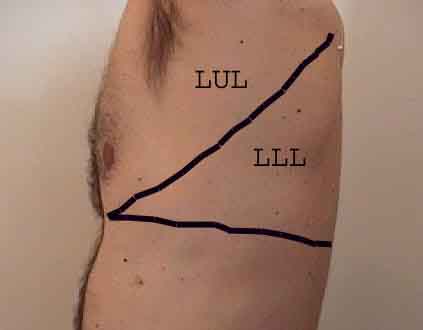
Palpation:
Palpation spiller en relativt mindre rolle i undersøgelsen af det normale bryst som struktur af interesse (lungen) er dækket af ribbenene og er derfor ikke håndgribelig. Specifikke situationer, hvor det kan være nyttigt, inkluderer:
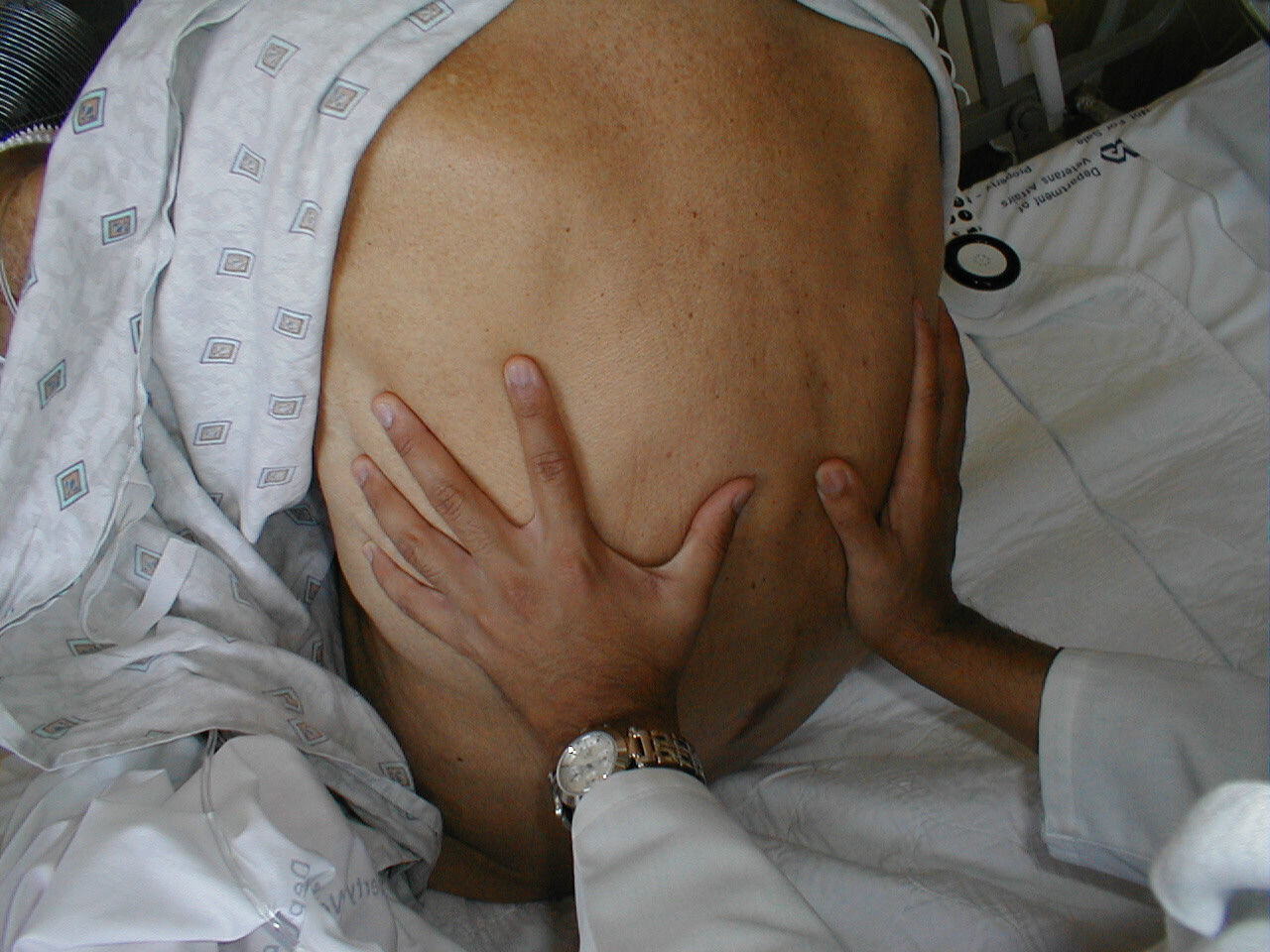
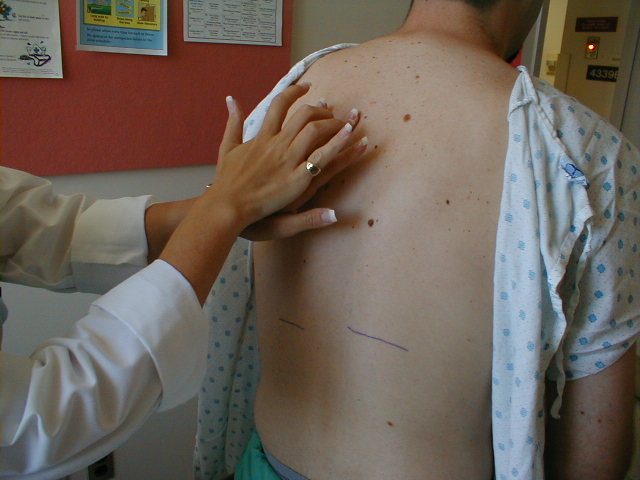
- Fremhævelse af normal brystudflugt: Placer dine hænder på patientens ryg med tommelfingre peget mod rygsøjlen. Husk først at gnide hænderne sammen, så de ikke er for koldt, før du rører ved patienten. Dine hænder skal løfte symmetrisk udad, når patienten trækker vejret dybt. Processer, der fører til asymmetrisk lungeekspansion, som kan forekomme, når noget fylder pleurrummet (f.eks. luft eller væske), kan derefter detekteres, da hånden på den berørte side i mindre grad bevæger sig udad. Der skal være meget pleruel sygdom, før denne asymmetri kan identificeres ved eksamen.
Påvisning af brystudflugt
- Taktil Fremitus: Normal lunge transmitterer en håndgribelig vibrationsfornemmelse til brystvæggen. Dette kaldes fremitus og kan detekteres ved at placere de ulnariske aspekter af begge hænder godt mod hver side af brystet mens patienten siger ordene ”Ninety-Nine.” Denne manøvre gentages, indtil hele den bageste thorax er dækket. De benede aspekter af hænderne bruges, da de er særligt følsomme til at detektere disse vibrationer.
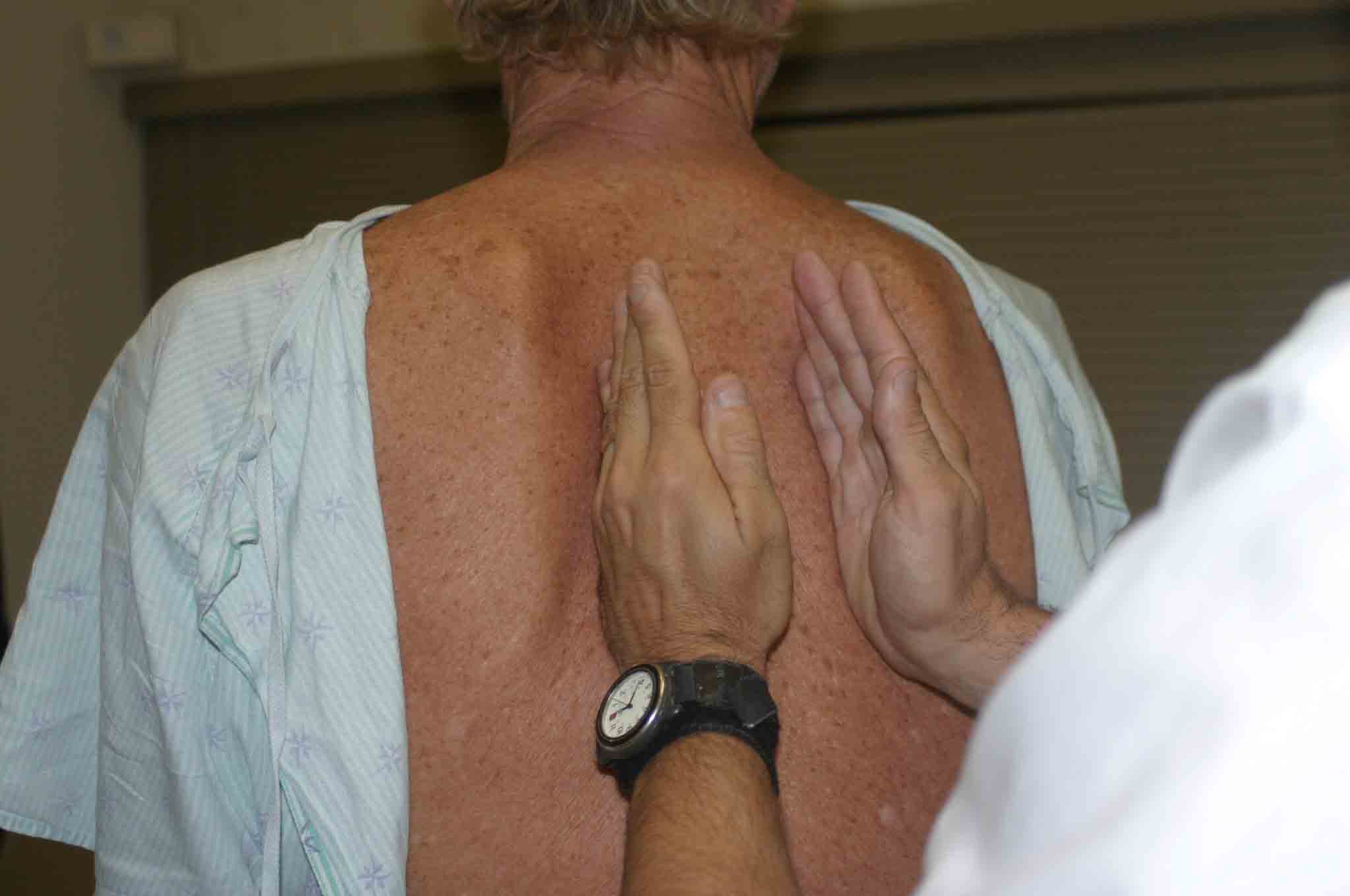 Vurdering af Fremitus
Vurdering af FremitusPatologiske forhold vil ændre fremitus. Især:
- Lungekonsolidering: Konsolidering opstår, når det normalt luftfyldte lungeparenkym bliver fyldt med væske eller væv, oftest i lungebetændelse. Hvis et stort nok segment af parenkym er involveret, kan det ændre transmission af luft og lyd. I nærværelse af konsolidering bliver fremitus mere udtalt.
- Pleuralvæske: Væske, kendt som en pleural effusion, kan samles i det potentielle rum, der findes mellem lungen og brystvæggen, og fortrænger lungen opad. Fremitus over en effusion reduceres.
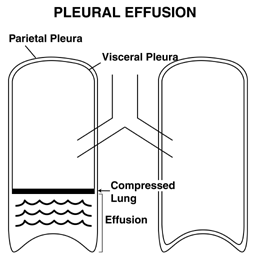
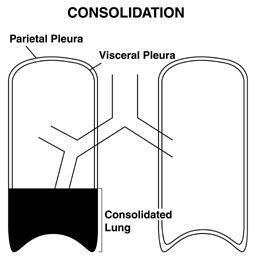
Generelt er fremitus et temmelig subtilt fund og bør ikke betragtes som det primære middel til at identificere enten konsolidering eller pleuravæske. Det kan dog give dokumentation, hvis andre fund (se nedenfor) antyder tilstedeværelsen af en af disse processer.
 Effusioner og infiltrater kan måske lettere forstås ved hjælp af en svamp til at repræsentere lungen. I denne model er et infiltrat afbildet af den blå farve, der har invaderet selve svampen (svamp til venstre). En effusion er afbildet af den blå væske, hvorpå lungen flyder (svamp til højre).
Effusioner og infiltrater kan måske lettere forstås ved hjælp af en svamp til at repræsentere lungen. I denne model er et infiltrat afbildet af den blå farve, der har invaderet selve svampen (svamp til venstre). En effusion er afbildet af den blå væske, hvorpå lungen flyder (svamp til højre). - Undersøgelse af smertefulde områder: Hvis patienten klager over smerter på et bestemt sted, er det naturligvis vigtigt at omhyggeligt palpere omkring dette område. Derudover kræver specielle situationer (f.eks. Traume) omhyggelig palpation for at se efter tegn på ribbenbrud, subkutan luft (føles som om du skubber på Rice Krispies eller boblepapir) osv.
Percussion:
Denne teknik gør brug af det faktum, at det at slå en overflade, der dækker en luftfyldt struktur (f.eks. normal lunge), vil frembringe en resonansnote, mens den samme manøvre gentages over et væske- eller vævsfyldt hulrum, genererer en relativt kedelig lyd. Hvis det normale, luftfyldte væv er blevet fortrængt af væske (f.eks. Pleural effusion) eller infiltreret med hvide celler og bakterier (f.eks. Lungebetændelse), vil percussion generere en dæmpet tone. Alternativt vil processer, der fører til kronisk (fx emfysem) eller akut (fx pneumothorax) luftfangst i henholdsvis lunge- eller pleurarummet, producere hyper-resonans (dvs. mere tromlignende) noter om percussion. Oprindeligt vil du opdage, at denne færdighed er lidt akavet at udføre. Lad din hånd svinge frit ved håndleddet og hamre fingeren på målet i bunden af det nedadgående slag.Et stift håndled tvinger dig til at skubbe fingeren ind i målet, hvilket ikke fremkalder den korrekte lyd. Derudover tager det et stykke tid at udvikle et øre til, hvad der er resonans, og hvad der ikke er. Et par ting at huske:
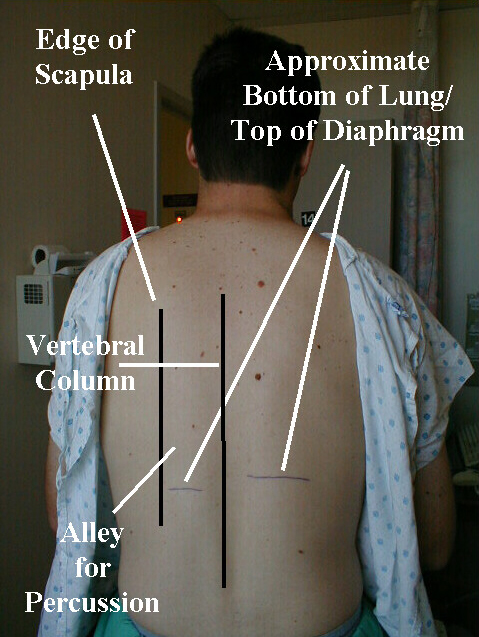
- Hvis du slår til med din højre hånd, stå lidt til venstre på patientens ryg.
- Bed patienten om at krydse hænderne foran brystet og tage fat i den modsatte skulder med hver hånd. Dette vil hjælpe med at trække scapulae sideværts væk fra slagfeltet.
- Arbejd ned ad den “gyde”, der findes mellem scapulaen og rygsøjlen, hvilket skal hjælpe dig med at undgå at slå dig over knoglen.
- Forsøg at fokusere på at slå den distale mellemfalangeale led (dvs. det sidste led) på din venstre langfinger med spidsen af den højre langfinger. Virkningen skal være skarp, så du vil måske klippe dine negle for at holde blodudlejning på et minimum!
- De sidste 2 falanger af din venstre langfinger skal hvile fast på patientens ryg. Prøv at holde resten af dine fingre i at røre ved patienten, eller hvil kun tipene på dem, hvis dette ikke er tilfældet for akavet for at minimere enhver dæmpning af perucssionsnoterne.
- Når man slår et sted, skal det være tilstrækkeligt med 2 eller 3 skarpe vandhaner, men du er velkommen til at gøre mere, hvis du vil. Flyt derefter din hånd ned ad flere mellemrum, og gentag manøvren. Generelt skal percussion på 5 eller deromkring forskellige steder dække en hemi-thorax. Når du har slaget venstre bryst, skal du flytte dine hænder på tværs og gentage den samme procedure på højre side. Hvis du opdager abnormiteter på den ene side, er det en god idé at skubbe dine hænder hen til den anden til sammenligning. På denne måde fungerer den ene brystkasse som kontrol for den anden. Generelt er percussion begrænset til de bageste lungefelter. Men hvis auskultation (se nedenfor) afslører en abnormitet i de forreste eller laterale felter, kan percussion over disse områder hjælpe med at identificere årsagen.
Percussion Technique
- Målet er at erkende, at lydkvaliteten på et eller andet tidspunkt bevæger sig ned mod lungebasen, dette ændres normalt. opstår, når du forlader thorax. Det er ikke særlig vigtigt at identificere den nøjagtige placering af membranen, men hvis du er i stand til at bemærke en forskel i niveau mellem maksimal inspiration og udløb, desto bedre. I sidste ende vil du udvikle en følelse af hvor den normale lunge skulle slutte ved blot at se på brystet. Det nøjagtige vertebrale niveau, hvor dette forekommer er ikke rigtig relevant.
- “Hastighedsperkussion” kan hjælpe med at fremhæve forskellen mellem kedelige og resonante områder. Under denne teknik bevæger undersøgeren deres venstre (dvs. den ikke-slagende) hånd med en konstant hastighed ned ad patientens ryg og banker kontinuerligt på den, når den skrider frem mod bunden af brystkassen. Dette har en tendens til at gøre bøjningspunktet (dvs. skift fra resonans til kedelig) mere udtalt.
Øv percussion! Prøv at finde din egen maveboble, som skal være omkring den venstre costmargin. Bemærk, at på grund af hjertets placering Hvis du banker over dit venstre bryst, frembringes en anden lyd, når den udføres over din højre. Slag dine vægge (hvis de er arksten), og prøv at finde boltene. Tryk på tupperware fyldt med forskellige mængder vand. Dette hjælper dig ikke kun med at udvikle en fornemmelse af de forskellige toner, der kan produceres, men giver dig også mulighed for at øve teknikken.
Auskultation:
Før du lytter over et område i området bryst, husk dig selv, hvilken lungelobe der høres bedst i denne region: nedre lapper besætter de nederste 3/4 af de bageste felter; højre mellemlobe hørt i højre aksilla; lingula i venstre aksilla; øvre lapper i det forreste bryst og øverst 1/4 af de bageste felter. Dette kan være meget nyttigt i forsøget på at fastlægge placeringen af patologiske processer, der kan være begrænset af anatomiske grænser (fx lungebetændelse). Mange sygdomsprocesser (fx lungeødem, bronchokonstriktion) er diffuse og frembringer unormale fund i flere felter.


- Tag dit stetoskop på, så øret stykker ledes væk fra dig. Juster hovedet på omfanget, så membranen er i indgreb. Hvis du ikke er sikker, skal du ridse let på mellemgulvet, hvilket skulle give en støj. Hvis ikke, skal du dreje hovedet og prøve igen. Gnid forsigtigt stethoskopets hoved på din skjorte, så det ikke er for koldt, inden du placerer det på patientens hud.
- Det øverste aspekt af de bageste felter (dvs. mod toppen af patientens ryg) undersøges først. Lyt over et sted, og flyt derefter stetoskopet til samme position på den modsatte side og gentag. Dette bruger igen den ene lunge som en sammenligningskilde for den anden.Hele det bageste bryst kan dækkes ved at lytte cirka 4 steder på hver side. Selvfølgelig, hvis du hører noget unormalt, skal du lytte flere steder.
Lung Auscultation
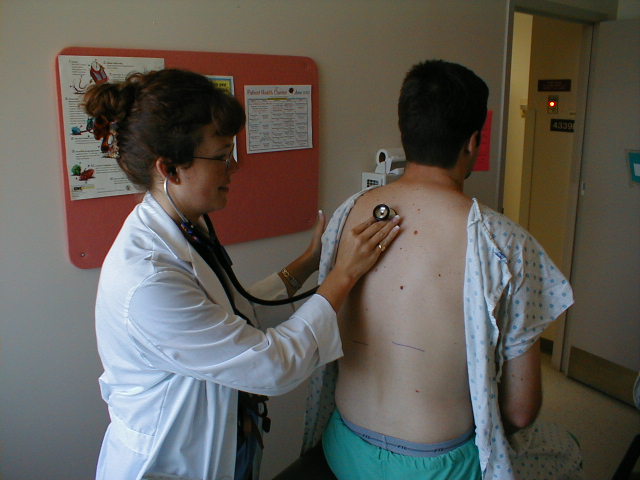
- Lingulaen og de midterste lober kan undersøges, mens du stadig står bag patienten.
- Gå derefter rundt til fronten og lyt til de forreste felter i på samme måde. Dette gøres normalt, mens patienten stadig sidder oprejst. At bede kvindelige patienter om at lægge sig ned vil give deres bryster mulighed for at falde sideværts, hvilket kan gøre denne del af undersøgelsen lettere.
Tanker om “Kjolehåndtering” & Passende / respektfuldt at røre ved dine patienter:
Der er flere spændingskilder i forbindelse med den fysiske undersøgelse generelt, som er virkelig bragt i forgrunden under brystundersøgelsen. Disse inkluderer:
- Område, der skal undersøges, skal være med rimelighed eksponeret – men alligevel holdes patienten så dækket som muligt
- Behovet for palpering følsom områder for at udføre nøjagtig eksamen – kræver berøring af mennesker med hvem du har lidt bekendtskab – akavet, især hvis modsat køn
- Som nykommere i medicin er du særlig opmærksom på, at dette aspekt af eksamen er “unaturlig” & deraf meget følsom .. hvilket er en god ting!
Nøgler til at udføre en følsom, men grundig eksamen:
- Forklar hvad du laver (“hvorfor) inden du gør det → anerkend” elefant i rummet “!
- Udsæt den nødvendige minimumsmængde hud – dette kræver” kunstig “brug af kjole & forhæng (hanner & hunner)
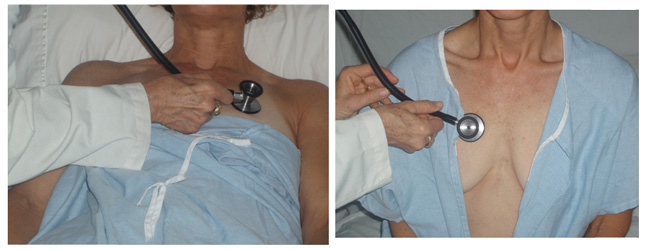
- Undersøgelse af hjerte & lunger hos kvindelige patienter:
- Bed pt om at fjerne bh’en før (du kan ikke høre hjertet godt igennem stof)
- Udsæt kun brystet i det nødvendige omfang. Ved lungeundersøgelse kan du lytte til de forreste felter ved kun at udsætte den øverste del af brysterne (se billedet nedenfor).
- Få patientens hjælp og bede dem om at løfte deres bryst til en position, der forbedrer din evne til at lytte til hjertet
- Skynd dig ikke, handle i en uhøflige mode eller forårsage smerte
- VENLIGST … undersøge ikke kropsdele gennem kjole som:
- Det afspejler dårlig teknik
- Du vil savne ting
- Du mister point på scorede eksamener (OSCE, CPX, USMLE)!

Et par ekstra ting, der er værd at bemærke.
- Spørg patienten tager langsomt, dybt vejrtrækning gennem munden, mens du udfører din undersøgelse. Dette tvinger patienten til at bevæge større luftmængder med hvert åndedrag, hvilket øger varigheden, intensiteten og dermed detekterbarheden af unormale åndedrætslyde, der måtte være til stede.
- Nogle gange er det nyttigt at få patienten til at hoste. et par gange inden påbegyndelse af auskultation. Dette rydder luftvejssekretioner og åbner små atelektatiske (dvs. kollapsede) områder ved lungebaser.
- Hvis patienten ikke kan sidde op (f.eks. i tilfælde af neurologisk sygdom, postoperativ stater, osv.), kan auskultation udføres, mens patienten ligger på deres side. Få hjælp, hvis patienten ikke er i stand til at bevæge sig alene. I tilfælde, hvor selv dette ikke kan opnås, kan en minimal undersøgelse udføres ved at lytte lateralt / bagud, når patienten forbliver liggende.
- At bede om, at patienten ånder ud med magt, vil lejlighedsvis hjælpe med at fremhæve unormale åndedrætslyde (især hvæsende vejrtrækning), som måske ikke høres, når de trækker vejret ved normale strømningshastigheder. / li>
Hvad kan du forvente at høre? Et par grundlæggende lyde at lytte til:
- En sund person, der trækker vejret gennem munden ved normale tidevandsvolumener, producerer en blød inspirerende lyd, når luft strømmer ind i lungerne, med lidt støj produceret ved udløb. Disse benævnes væsentlig åndedrætslyde.
- Hvæsen er lyde af fløjtetypen, der produceres under udløb (og undertiden inspiration), når luft tvinges gennem luftveje indsnævret af bronkokonstriktion, sekreter og / eller tilknyttet slimhindeødem. Da dette oftest forekommer i forbindelse med diffuse processer, der påvirker alle lunger (f.eks. Astma og emfysem), er det ofte hørbart på alle områder. I tilfælde af signifikant bronchokonstriktion forlænges respirationsfasens respirationsfase (i forhold til inspiration) mærkbart. Klinikere henviser til dette som et fald i forholdet I til E. Jo større forhindring, jo længere er udløbet i forhold til inspiration.Lejlighedsvis kan fokal hvæsen forekomme, når luftvejene indsnævres, hvis de er begrænset til et enkelt anatomisk område, som det kan forekomme med en hindrende tumor eller bronchokonstriktion induceret af lungebetændelse. Hvæsen, der kun høres ved inspiration, kaldes stridor og er forbundet med mekanisk obstruktion på niveauet af luftrøret / øvre luftvej. Dette kan bedst værdsættes ved at placere dit stetoskop direkte oven på luftrøret.
- Rales (aka crackles) er ridsende lyde, der opstår i forbindelse med processer, der får væske til at ophobes i alveolære og interstitielle rum. Lyden svarer til den, der produceres ved at gnide hårstrenge tæt på øret. Lungeødem er sandsynligvis den mest almindelige årsag, i det mindste i den ældre voksne befolkning, og resulterer i symmetriske fund. Dette har tendens til først at forekomme i de mest afhængige dele af de nedre lapper og strækker sig fra baserne mod apices, når sygdommen skrider frem. På den anden side kan lungebetændelse resultere i adskilte områder med alveolær fyldning og derfor producere knitringer begrænset til et specifikt område af lungen. Meget tydelige, diffuse, tørt lydende knitrer, der ligner støj produceret ved adskillelse af stykker velcro, er forårsaget af lungefibrose, en relativt usædvanlig tilstand.
- Tæt konsolidering af lungeparenkymet, som det kan forekomme med lungebetændelse, resulterer i transmission af store luftvejslyde (dvs. dem, der normalt høres under auskultation over luftrøret … kendt som rørformede eller bronchiale åndedrætslyde) til periferien. I denne indstilling fungerer den konsoliderede lunge som et fantastisk ledende medium og overfører centrale lyde direkte til kanterne. Det ligner meget støj, der produceres, når man trækker vejret gennem en snorkel. Desuden, hvis du henviser patienten til at sige bogstavet “eee”, det detekteres under auskultation over den involverede lap som en næselydende “aaa”. Disse “eee “til” aaa “ændringer kaldes egofoni. Første gang du opdager det, vil du tro, at patienten faktisk siger” aaa “… få dem til at gentage det flere gange for at forsikre dig selv om, at de virkelig følger din retninger!
- Sekreter, der dannes / samles i større luftveje, som kan forekomme med bronkitis eller anden slimdannende proces, kan frembringe en gurgling-støj, svarende til den lyd, der produceres, når du suger de sidste bit af en mælke ryste gennem et sugerør. Disse lyde kaldes ronchi.
- Auskultation over en pleural effusion vil producere en meget dæmpet lyd. Hvis du imidlertid lytter omhyggeligt til regionen oven på effusionen, kan du høre lyde, der tyder på konsolidering, der stammer fra lunge, der komprimeres af væsken, der skubber op nedenfra. Asymmetriske effusioner er sandsynligvis lettere at detektere, da de vil producere forskellige fund ved undersøgelse af begge sider af brystet.
- Auskultation af patienter med svær, stabil emfysem producerer meget lidt lyd. Disse patienter lider af betydelig lungeødelæggelse og luftfangst, hvilket resulterer i deres vejrtrækning ved små tidevandsvolumener, der næsten ikke genererer støj. Hvæsen opstår, når der er en overlejret akut inflammatorisk proces (se ovenfor).
De fleste af de ovennævnte teknikker er gratis. Sløvhed påvist ved percussion kan for eksempel repræsentere enten lungekonsolidering eller en pleural effusion. Auskultation over den samme region skal hjælpe med at skelne mellem disse muligheder, da konsolidering genererer bronchiale åndedrætslyde, mens en effusion er forbundet med et relativt fravær af lyd. Tilsvarende vil fremitus øges i forhold til konsolidering og mindskes over en effusion. Som sådan kan det være nødvendigt at gentage visse aspekter af eksamenen ved hjælp af et fund til at bekræfte betydningen af en anden. Få fund er patognomoniske. De har deres største betydning, når de bruges sammen til at tegne det mest informative billede.
Eksempel på lungelyde
(med tilladelse fra Dr. Michael Wilkes, MD – UC Davis og UCLA Schools of Medicine )
- Bronchial Breath Sounds
- Vesicular Breath Sounds
- Crackles
- Wheeze
- Stridor
- Normal stemme E
- Egophony
 Auscultation Assistant – En begrænset sampling af lungelyde kan findes på dette sted.
Auscultation Assistant – En begrænset sampling af lungelyde kan findes på dette sted. 
Ofte vil en patient klage over et symptom, der er induceret af aktivitet eller bevægelse . Åndenød ved anstrengelse, et sådant eksempel, kan være en markør for signifikant hjerte- eller lungedysfunktion. Den indledende undersøgelse kan være relativt afslørende.I sådanne tilfælde skal du overveje observeret ambulation (ved brug af et pulsoxymeter, en enhed, der kontinuerligt måler hjerterytme og iltmætning, hvis tilgængelig) som en dynamisk forlængelse af hjerte- og lungeundersøgelserne. Kvantificering af en patients træningstolerance med hensyn til afstand og / eller gået tid kan give oplysninger, der er kritiske for vurderingen af aktivitetsinducerede symptomer. Det kan også hjælpe med at afmaske sygdom, der ikke kan forekomme, medmindre patienten blev bedt om at udføre en opgave, der udfordrede deres Vær opmærksom på hastigheden, hvormed patienten går, aktivitetsvarighed, tilbagelagt afstand, udvikling af dyspnø, ændringer i hjerterytme og iltmætning, evne til at tale under træning og alt andet, som patienten identificerer som begrænsende deres aktivitet De objektive data, der stammer fra denne lavteknologiske test, kan hjælpe dig med at bestemme sygdommens og symptomernes sværhedsgrad, hjælpe med at oprette en liste over mulige diagnoser og hjælpe dig med den rationelle anvendelse af yderligere tests for yderligere at afgrænse problemets art. Dette kan være særlig nyttig til at give objektive oplysninger, når symptomerne synes at være ude af proportioner med resultaterne. Eller når patienter rapporterer om få komp lysere synes alligevel at have en betragtelig mængde sygdom. Det genererer også en måling, som du kan henvise til under efterfølgende evalueringer for at afgøre, om der har været nogen reel ændring i funktionel status.