¿Qué es SIADH?
El síndrome de secreción inadecuada de hormona antidiurética (SIADH) se caracteriza por una secreción excesiva de hormona antidiurética (ADH) de la glándula pituitaria posterior u otra fuente. La ADH controla la reabsorción de agua a través de su efecto sobre las nefronas renales, lo que provoca la retención de agua (pero no la retención de solutos). Al aumentar la retención de agua, la ADH ayuda en la dilución de la sangre, disminuyendo la concentración de solutos como el sodio.
Fisiología
Normal
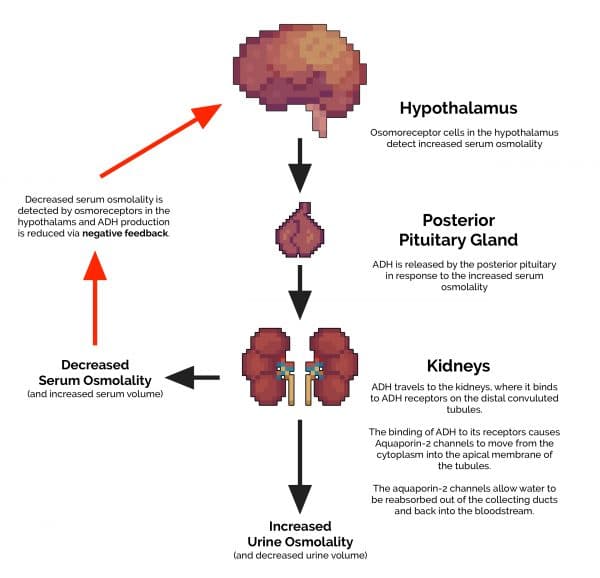
1. La ADH (también conocida como vasopresina) es producida por el hipotálamo en respuesta al aumento de la osmolalidad sérica.
2. La ADH se transporta desde el hipotálamo a la glándula pituitaria posterior.
3. La ADH se libera en el sistema circulatorio a través de la glándula pituitaria posterior.
4. La ADH luego viaja a los riñones, donde se une a los receptores de ADH en los túbulos contorneados distales.
5. La unión de ADH a estos receptores hace que los canales de acuaporina-2 se muevan desde el citoplasma hacia la membrana apical de los túbulos. Estos canales de acuaporina-2 permiten que el agua se reabsorba fuera de los conductos colectores y regrese al torrente sanguíneo. Esto da como resultado tanto una disminución del volumen como un aumento de la osmolalidad (concentración) de la orina excretada.
6. El agua extra que se ha reabsorbido vuelve a entrar en el sistema circulatorio, reduciendo la osmolalidad sérica.
7. Esta reducción en la osmolalidad sérica es detectada por el hipotálamo y da como resultado una disminución de la producción de ADH.
Fisiología trastornada en SIADH
La importante diferencia entre la fisiología normal y lo que ocurre en SIADH es la falta de un mecanismo de retroalimentación negativa efectivo. Esto da como resultado una producción continua de ADH, independientemente de la osmolalidad sérica. En última instancia, esto conduce a niveles anormalmente bajos de sodio sérico y niveles relativamente altos de sodio urinario, dando lugar a las características clínicas asociadas con SIADH.
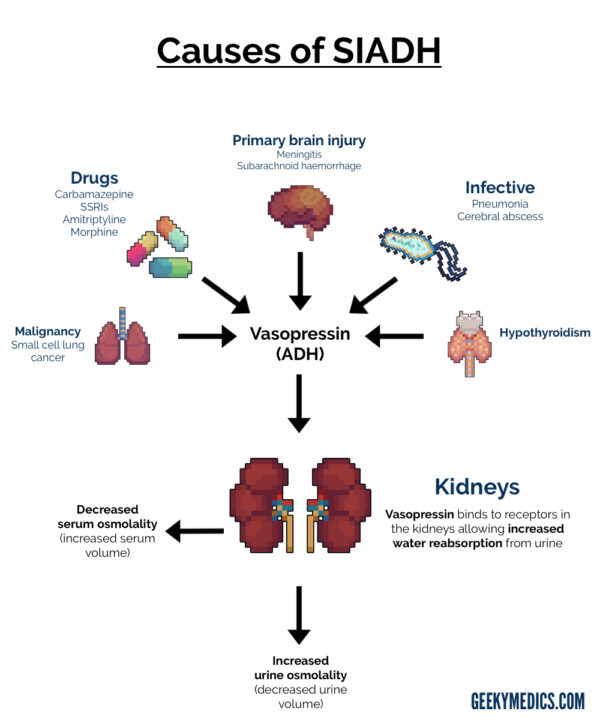
¿Qué causa SIADH?
Hay muchas causas potenciales de SIADH, que incluyen:
Características clínicas
Síntomas
Los síntomas de SIADH varían según la gravedad de la hiponatremia y la velocidad a la que se desarrolla:
- Hiponatremia leve: náuseas, vómitos, dolor de cabeza, anorexia y letargo.
- Hiponatremia moderada: calambres musculares, debilidad, confusión y ataxia.
- Hiponatremia severa: somnolencia, convulsiones y coma.
Los síntomas de SIADH varían dependiendo de la velocidad a la que se desarrolla la hiponatremia. La hiponatremia leve puede causar síntomas importantes si la caída de sodio es aguda, mientras que los pacientes con hiponatremia crónica pueden tener concentraciones séricas de sodio muy bajas y, sin embargo, estar completamente asintomáticos. Se cree que esto se debe a un proceso compensatorio conocido como adaptación cerebral, en el que las células del cerebro adaptan su metabolismo para hacer frente a los niveles anormales de sodio. La adaptación cerebral solo puede tener lugar si el cambio en la concentración de sodio es gradual, lo que explica los síntomas más graves asociados con la hiponatremia aguda y los síntomas potencialmente menos graves asociados con la hiponatremia crónica.1
Signos clínicos
Los signos clínicos de SIADH también pueden variar significativamente, dependiendo de la tasa de cambio de la concentración de sodio sérico.
Los signos clínicos de SIADH pueden incluir: 2
- Disminución del nivel de conciencia
- Deterioro cognitivo: pérdida de memoria a corto plazo, desorientación y confusión.
- Convulsiones focales o generalizadas
- Hernia del tronco encefálico (hiponatremia aguda grave) que provoca coma y paro respiratorio.
- Hipervolemia: edema pulmonar, edema periférico, aumento de la presión venosa yugular y ascitis.
Investigaciones
Estado de líquidos
Evalúe el estado de los líquidos del paciente para identificar la deshidratación clínica y / o bioquímica:
- Los pacientes con SIADH son t típicamente euvolémico o hipervolémico (p. ej. no deshidratado).
- Si hay deshidratación, puede sugerir una causa alternativa para la hiponatremia (por ejemplo, relacionada con diuréticos, insuficiencia renal).
Análisis de sangre
Sodio sérico: bajo en SIADH (< 130 mmol / L).
Osmolalidad plasmática: reducido en SIADH (debido al bajo nivel de sodio en suero) .
TFT:
- El hipotiroidismo es una causa potencial de SIADH.
- T3 reducido y TSH elevado sugerirían este diagnóstico.
Cortisol sérico: debe comprobarse para descartar la enfermedad de Addison como causa de hiponatremia (el cortisol se reduce en la enfermedad de Addison).
Análisis de orina
Osmolalidad de la orina: en individuos sanos, si la osmolalidad sérica es baja, la osmolalidad urinaria también debería ser baja, ya que los riñones deberían estar trabajando duro para retener solutos. En SIADH, el exceso de ADH produce retención de agua, pero no retención de solutos. Como resultado, se produce orina concentrada que es relativamente alta en sodio, a pesar de que el sodio sérico es bajo.
Sodio en orina: elevado en SIADH, a pesar de una concentración baja de sodio sérico.
Imágenes
Radiografía de tórax y / o TC de tórax: se utilizan para descartar causas de SIADH (por ejemplo, cáncer de pulmón microcítico, neumonía atípica).
Diagnóstico
El Las siguientes características deben estar presentes para que se establezca un diagnóstico de SIADH: ³
- Hiponatremia
- Osmolalidad plasmática baja
- Osmolalidad urinaria inapropiadamente elevada (es decir, mayor que la osmolalidad plasmática)
- Orina > 40 mmol / L a pesar de la ingesta normal de sal
- Euvolemia
- Tiroides normal y función suprarrenal
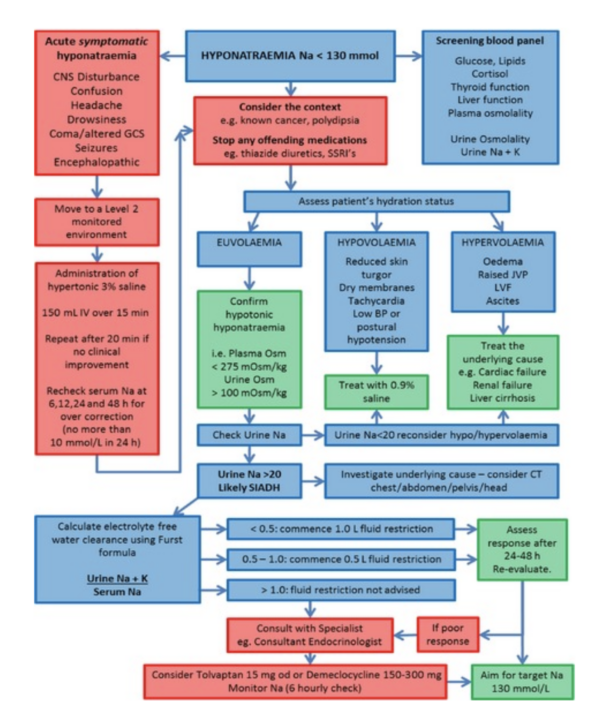
Manejo
El manejo de SIADH varía según la causa subyacente. El manejo definitivo implica tratar la causa subyacente del SIADH.
Restricción de líquidos
La restricción de líquidos es una estrategia de manejo común que se usa para aumentar las concentraciones séricas de sodio, al menos temporalmente, mientras se busca la causa subyacente y tratado. Esta estrategia depende en gran medida de que los pacientes cooperen con el plan de tratamiento, ya que la restricción de líquidos puede ser un desafío para los pacientes.
El algoritmo de manejo a continuación proporciona una descripción general de las pautas actuales sobre el manejo de SIADH.3