Editore originale – Marlies Verbruggen
Collaboratori principali -Andeela Hafeez, Marlies Verbruggen, Edema Emmanuel, Kim Jackson e Richard Benes
Introduzione
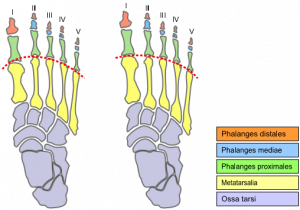
Immagine generata da un vettore che confronta un piede con (a sinistra) e senza (a destra) la punta di Morton. La curva tratteggiata indica la posizione dell’articolazione.
Un dito di Morton altrimenti chiamato piede di Morton o piede greco o dito reale è caratterizzato da un secondo dito più lungo. Questo perché il primo metatarso, dietro l’alluce, è corto rispetto al secondo metatarso, accanto ad esso. Il secondo metatarso più lungo pone l’articolazione alla base del secondo dito (la seconda articolazione metatarso-falangea o MTP) più avanti. È un tipo di brachimetatarsia.
La brachimetatarsia è una condizione in cui la fisi metatarso si chiude prematuramente producendo una lunghezza metatarsale patologicamente accorciata. Può colpire una qualsiasi delle cinque ossa metatarsali del piede e potrebbe essere bilaterale. La brachimetatarsia del primo metatarso è anche nota come “sindrome di Morton o Toe “
Il dito del piede di Morton è un po ‘fuorviante, perché questa condizione non è realmente un dito del piede lungo, ovvero le falangi (ossa dei piedi). È la lunghezza relativa delle ossa del piede metatarsale, in particolare il differenza di lunghezza relativa e tra il primo e il secondo che definisce questa forma del piede.
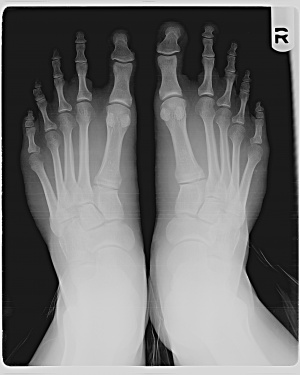
Immagine radiografica di un paziente con l’alluce di Morton.
Storia
Il nome deriva dal chirurgo ortopedico americano Dudley Joy Morton (1884-1960) che originariamente lo descrisse come parte della triade di Morton (aka Morton “s sindrome o sindrome del piede di Morton”) un primo metatarso corto congenito, un primo segmento metatarsale ipermobile e calli sotto il secondo e il terzo metatarso.
Epidemiologia
Tachdjian segnalato che il primo metatarso è il metatarso più comunemente colpito, sebbene l’incidenza sia risultata di 1 su 10.000, mentre la maggioranza degli altri autori podiatrici e ortopedici afferma che la quarta brachimetatarsia è la più comune.
La serie più ampia di studi, che proviene dal Giappone, riporta che l’incidenza della sindrome di Morton è compresa tra 1 nel 1820-4586 (0,022% -0,05%) e la brachimetatarsia congenita bilaterale è 72 %.
Nella maggior parte della letteratura podologica e ortopedica esiste una forte predisposizione femminile a maschile. Il rapporto medio è di 25: 1 e la maggior parte della popolazione studiata ha un’età compresa tra i 5 ei 14 anni.
Eziologia
L’eziologia del dito del piede di Morton può essere associate a condizioni congenite idiopatiche e disturbi acquisiti. Le condizioni congenite idiopatiche possono includere condizioni come chiusura precoce ereditaria della placca epifisaria, disturbi congeniti associati come sindromi di Down, Turner, Larsen, Albright, pseudoipoparatiroidismo, poliomielite, displasia distrofica, pseudoiparatie multiple e miosite ossificante.
I disturbi acquisiti possono includere traumi, disturbi neurotrofici, esposizione alle radiazioni, resezione chirurgica della testa metatarsale, infezione o osteocondrosi.
Il dito del piede di Morton può quindi presentarsi con uno o entrambi i due problemi che possono interessare il primo osso metatarsale.
1. Il primo osso metatarsale è più corto del secondo osso metatarsale.
2. Ipermobilità o instabilità del primo Osso metatarsale.
Questi a loro volta influenzano il normale processo di deambulazione e esercitano pressione sul secondo metatarso durante la fase di stacco.
La brevità e / o l’ipermobilità del primo osso metatarsale è un mostro a due teste che diminuisce la capacità del primo metatarso di funzionare correttamente. Provoca iperpronazione quando si cammina e si traduce in un maggiore stress e tensione non solo sul piede ma anche su tutto il corpo.
Fisiopatologia
La pronazione è il termine più importante utilizzato nella discussione su come funziona il piede. Il motivo più comune per cui le persone hanno problemi ai piedi è dovuto a una quantità anormale di pronazione. Morton’s Toe farà sì che un individuo abbia anormalità o iperpronazione. È questa pronazione la causa ultima o il fattore che contribuisce alla maggior parte dei problemi non solo del piede ma anche di tutto il corpo.
La pronazione è una serie di movimenti che il piede deve compiere per noi camminare correttamente. Ma non è così semplice.
Esistono due tipi di pronazione del piede,
1. pronazione normale, o
2. anormale o iperpronazione
La pronazione normale è una serie di movimenti che il piede deve avere in modo che possa assorbire lo shock di incontrare il suolo. Deve essere in grado di farlo, per adattarsi e adattarsi alle nuove superfici di calpestio che ha appena incontrato.Questa regolazione dovrebbe durare solo una frazione di secondo per consentire al piede di rallentare; assorbire lo shock del peso corporeo per adattarsi e adattarsi al piano di calpestio. A questo punto, si sta verificando una normale pronazione e il piede viene indicato come un “sacco di ossa” per la sua capacità di adattarsi alle nuove superfici di camminata o corsa. Parte di questo processo di diventare un “sacco di ossa” è che l’arco inizierà ad appiattirsi e rotolare verso il suolo. La pronazione normale non dovrebbe durare più di un momento affinché il piede si adatti. Se queste regolazioni durano più a lungo, il piede inizierà a pronare in modo anomalo e correggersi. Questo è l’inizio di una “reazione a catena” che sottopone il piede a un sacco di stress e tensioni anomale, causando alluce valgo, fascite plantare degli speroni calcaneari, calli, unghie incarnite e numerosi altri problemi ai piedi.
La pronazione eccessiva o anormale si verifica quando il piede è ancora pronatore quando non dovrebbe esserlo. Una volta che il piede si è adattato al suolo, il piede dovrebbe smettere di pronare e dovrebbe iniziare a stabilizzarsi o bloccarsi. Questo blocco è chiamato supinazione ed è l’opposto della pronazione. La supinazione deve avvenire in modo che il piede possa diventare una “Leva rigida *” (opposto di “sacco di ossa”) in modo che possa sostenere il nostro corpo quando ci allontaniamo da terra e ci spinge in avanti per il nostro passo successivo. In Supination l’arco del piede si alza (invece che in basso come in Pronation) in modo che possa diventare la Ridge Lever. Ma, se sei Over Pronating e sei ancora un “Bag of Bones e non la Rigid Lever quando si spinge da terra, il piede e il corpo tenteranno per fermare l’iperpronazione per compensazione.
Questa compensazione sottopone le ossa, i muscoli, i tendini, i legamenti e altre strutture a un’enorme quantità di stress e tensioni anormali non solo del piede ma di tutto il corpo . È questo stress anormale causato dal tentativo di compensare il corpo che è l’inizio della maggior parte dei nostri piedi e dei problemi del corpo. Un primo osso metatarsale corto e / o un’ipermobilità del primo osso metatarsale può portare a una mancanza di una corretta stabilizzazione sull’avampiede, nel momento critico in cui il piede deve essere una “leva di cresta” per poter spingere da terra Questa instabilità costringerà il piede a compensare nel suo tentativo di diventare quella “leva di cresta”.
Problemi associati:
Questa struttura del piede è nota per causare e perpetuare problemi muscoloscheletrici. I problemi iniziano con i piedi e l’elenco è lungo.
Dolore ai piedi
- Metatarsalgia (dolore alla pianta del piede)
- Neuroma di Morton
- Fratture metatarsali da stress
- Fascite plantare
- Calli
- Punte a martello, artigli e mazze
Dolore alle estremità inferiori
- Dolore alla caviglia – Caviglie deboli
- Stinco
- Muscoli del polpaccio stretti, irritati e stanchi
- Dolore al ginocchio
- Bande IT strette
- Ginocchio del corridore (condromalacia)
- Fratturato Menisco
- Lacrime ACL
- Dolore alla sciatica
- Artrite
Schiena e Collo
- Scoliosi & Ipercifosi toracica
- Dolore all’articolazione sacroiliaca
- Sciatica (sindrome del piriforme)
- Dolore lombare
- Dolore alla schiena e alle spalle
- Dolore al collo (postura della testa in avanti)
Trattamento
Sono disponibili una varietà di trattamenti in grado di trattamento conservativo e correzione chirurgica della punta di Morton. La chirurgia del piede è l’ultima risorsa, non il primo soccorso.
Intervento conservativo
1. Dispositivi ortotici: durante il trattamento di questa condizione sono spesso raccomandati plantari che dispongono di supporto per l’arco plantare per mantenere il piede allineato e un cuscinetto metatarsale per ridurre lo stress sull’avampiede.
2. Cuscinetti metatarsali: il trattamento di base e semplice per la punta di Morton e la maggior parte dei problemi ad esso associati, come mal di schiena, dolore al ginocchio, dolore all’anca, fibromialgia, artrite e la maggior parte dei dolori ai piedi, è con un cuscinetto applicato sul fondo del tuo primo osso metatarsale che chiamiamo “Toe Pad”. È stato scritto per la prima volta dal Dr. Morton nel 1927.
3. Attrezzatura per scarpe con punta larga: il trattamento appropriato della punta di Morton inizia con la selezione di calzature adeguate. Le calzature con una punta alta e ampia (zona delle dita) sono ideali per il trattamento di questa condizione. Potrebbe essere necessario acquistare calzature dalla metà alla taglia più grande per accogliere il secondo dito più lungo. Calzature adeguate combinate con un ortesi efficace forniranno sollievo dal dolore associato alla punta di Morton.
Il taping può anche essere utilizzato per ridurre l’ipermobilità e rafforzare l’arco trasversale del piede.
Intervento chirurgico
1. Resezione di teste metatarsali 2-4.
2.Ostectomia prossimale dei metatarsi 2-4, seguita da artroplastica implantare (protesi in teflon) nel primo metatarso
3. Procedura di Chiappara: accorciamento della prima falange prossimale, combinato con l’accorciamento dell’aspetto prossimale dei metatarso 2, 3, 4 e l’allungamento del cuneiforme mediale, consentendo all’articolazione interfalangea allucale (IPJ) di compensare la prima articolazione metatarso-falangea (MTP).