Editore originale – Collaboratori principali Nel Breyne – Nel Breyne, Andeela Hafeez, Kenneth de Becker, Kim Jackson e Rachael Lowe
*** Modifica in corso – torna più tardi per informazioni aggiornate ***
Definizione / descrizione
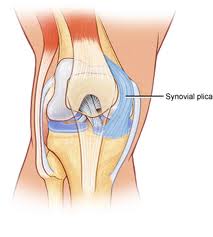
Una plica sinoviale è una membrana a forma di mensola tra la sinovia della rotula e l’articolazione tibiofemorale. Le pliche sono essenzialmente costituite da tessuto mesenchimale che si forma nel ginocchio durante la fase di sviluppo embriologica. Questo tessuto forma membrane che dividono il ginocchio in 3 compartimenti: i compartimenti tibiofemorali mediale e laterale e la borsa sovrapatellare. Questo tessuto di solito inizia a evolversi (piegarsi verso l’interno) a 8-12 settimane di crescita fetale e alla fine viene riassorbito, lasciando una singola area vuota tra l’epifisi femorale distale e tibiale prossimale: una singola cavità del ginocchio. Il movimento del feto nell’utero contribuisce a questo riassorbimento. Tuttavia, in molti individui il tessuto mesenchimale non è completamente riassorbito e di conseguenza la cavitazione dell’articolazione del ginocchio rimane incompleta. Il risultato è che in questi individui si possono osservare pliche, che rappresentano pieghe interne della membrana sinoviale nell’articolazione del ginocchio. Nel ginocchio umano si osservano vari gradi di separazione delle cavità. Si stima che le pliche siano presenti in circa il 50% della popolazione.
La natura elastica delle placche sinoviali consente il normale movimento delle ossa dell’articolazione tibiofemorale, senza restrizioni. Tuttavia, quando si ripete lo stesso movimento del ginocchio troppo spesso, come piegare e raddrizzare il ginocchio, o in caso di trauma al ginocchio, queste pliche possono irritarsi e infiammarsi. Ciò può provocare un disturbo chiamato sindrome della plica. Si riferisce a uno squilibrio interno del ginocchio che impedisce il normale funzionamento dell’articolazione del ginocchio.
È un problema interessante, particolarmente osservato nei bambini e negli adolescenti e si verifica quando una struttura altrimenti normale del ginocchio diventa una fonte di dolore al ginocchio dovuto lesioni o uso eccessivo. La diagnosi a volte può essere difficile perché il sintomo principale del dolore al ginocchio anteriore o antero-mediale non specifico può indicare vari disturbi del ginocchio. Ma se una plica è stata diagnosticata oltre ogni dubbio come fonte di dolore al ginocchio, può essere trattata correttamente.
Anatomia clinicamente rilevante
Vedi Ginocchio per un’anatomia dettagliata
Tipi di plica
Nel ginocchio si possono distinguere 4 tipi di pliche, a seconda della posizione anatomica all’interno delle cavità articolari del ginocchio: pliche sovrarotulee, mediopatellari, infrapatellari e laterali. L’ultimo è visto raramente e, quindi, c’è qualche controversia sulla sua esistenza o sulla sua esatta natura. Le pliche dell’articolazione del ginocchio possono variare sia nella struttura che nelle dimensioni; possono essere fibrose o grasse, longitudinali oa forma di mezzaluna.
Plica sovrapatellare
La plica sovrapatellare, chiamata anche plica synovialis suprapatellaris, plica superiore, plica sovramidiale , la plica o setto sovrapatellare mediale è un setto a forma di mezzaluna a cupola che generalmente si trova tra la borsa sovrapatellare e l’articolazione tibiofemorale del ginocchio. Scende dalla sinovia al lato anteriore della metafisi femorale, al lato posteriore del tendine del quadricipite, inserendosi sopra la rotula. Il suo bordo libero appare affilato, sottile, ondulato o crenato in condizioni normali. Questo tipo di plica può essere presente come una membrana arcuata o periferica attorno ad un’apertura, chiamata porta. Spesso si fonde con la plica mediale. Poiché la plica sovrapatellare è attaccata anteriormente al tendine del quadricipite, cambia dimensione e orientamento quando si sposta il ginocchio.
Sulla base di indagini artroscopiche, le pliche sovrapatellari possono generalmente essere classificate per posizione e forma in diversi tipi. Kim e Choe (1997) hanno distinto i seguenti 7 tipi;
- Assente Nessuna piega a spigoli vivi.
- Vestigial Plica con sporgenza inferiore a 1 mm. Scomparsa con pressione esterna
- Plica mediale che giace sul lato mediale della sacca sovrapatellare
- Plica laterale che giace sul lato laterale della sacca sovrapatellare
- Arch Plica presente medialmente, lateralmente e anteriormente ma non sopra il femore anteriore
- Foro Plica che si estende completamente attraverso la sacca sovrapatellare ma con un difetto centrale.
- Plica completa dividendo la sacca sovrapatellare in due compartimenti separati
Plica rotulea mediale
La plica rotulea mediale è anche conosciuta come plica synovialis mediopatellaris, piattaforma sinoviale mediale, plica alaris elongata, plica parapatellare mediale, menisco del rotula o dopo i suoi primi due descrittori come banda di Iion o sporgenza di Aoki. Si trova lungo la parete mediale dell’articolazione.Si attacca alla rotula inferiore e al femore inferiore e attraversa la plica sovrapatellare per inserirsi nella sinovia che circonda il cuscinetto adiposo infrapatellare. Il suo bordo libero può avere aspetti diversi. Poiché la plica mediale è attaccata alla sinovia che copre il cuscinetto adiposo e il legamento rotuleo, cambia anche dimensione e orientamento durante il movimento del ginocchio. La plica mediale è nota per essere la plica più comunemente ferita a causa della sua posizione anatomica e di solito è questa plica che è implicata quando si descrive la sindrome della plica.
Simile alle placche sovrapatellari, anche le placche mediali possono essere classificate per aspetto. Kim e choe hanno definito i seguenti 6 tipi:
- Assente Nessun ripiano sinoviale sulla parete mediale
- Vestigia Meno di 1 mm di elevazione sinoviale che scompare con la pressione esterna
- Ripiano Una piega completa con un netto margine libero.
- Riduplicato Due o più schemi in esecuzione parallela. Possono essere di dimensioni diverse.
- Fenestra La mensola contiene un difetto centrale
High-Riding Una struttura a mensola che corre anteriormente all’aspetto posteriore della rotula, in una posizione dove non potrei toccare il femore.
Ciascun tipo è suddiviso in base alla taglia e alla relazione con il condilo femorale con flessione ed estensione del ginocchio in:
A — Narrow non touch (non entra mai in contatto con il condilo femorale).
B — Tocco medio (tocca il condilo con il movimento del ginocchio).
C — Copertura ampia (copre il condilo femorale).
Plica infrapatellare
La plica infrapatellare è anche chiamata mucosa legamentosa, plica sinoviale infrapatellare, plica inferiore o plica anteriore. È una piega della sinovia che ha origine da una base stretta nella tacca intercondiloidea, si estende distalmente davanti al legamento crociato anteriore (LCA) e si inserisce nella parte inferiore del cuscinetto adiposo infrapatellare. Spesso è difficile differenziare la plica infrapatellare dall’ACL. Per lo più appare come una sottile fascia fibrosa simile a un cordone. La plica infrapatellare è considerata la plica più comune nel ginocchio umano. La discussione è in corso se questa plica sia strutturalmente importante per il movimento regolare del ginocchio o se sia ridondante.
Una classificazione per le pliche infrapatellari può essere la seguente:
- Assente No piega sinoviale tra i condili del femore.
- Separato Una piega sinoviale completa che era separata dal legamento crociato anteriore (LCA).
- Piega sinoviale divisa che è separata dall’ACL ma è anche divisa in due o più corde.
- Setto verticale Una piega sinoviale completa è attaccata all’ACL e divide l’articolazione in compartimenti mediale e laterale.
- Fenestra Un modello di setto verticale che contiene un foro o un difetto.
Plica laterale
La plica laterale è anche nota come plica sinoviale laterale o plica para-rotulea laterale. È longitudinale, sottile e si trova 1-2 cm lateralmente alla rotula. È formato come una piega sinoviale lungo la parete laterale sopra lo iato popliteo, che si estende inferiormente e si inserisce nella sinovia del cuscinetto adiposo infrapatellare. Alcuni autori dubitano che si tratti di un vero residuo settale della fase di sviluppo embriologica o se sia derivato dalla frangia sinoviale adiposa parapatellare.
Questo tipo di plica si vede solo in rare occasioni; la sua incidenza è ben al di sotto dell’1%.
Epidemiologia / Eziologia
Le piaghe sinoviali per lo più sono asintomatiche e di scarsa importanza clinica. Tuttavia, possono diventare sintomatici quando sono feriti o irritati. Questo può essere il risultato di varie condizioni, come trauma diretto o colpo alla plica, trauma contusivo, lesioni da torsione, flessione ed estensione ripetitive del ginocchio, aumento dei livelli di attività, debolezza del muscolo vasto mediale, sanguinamento intra-articolare, osteocondrite dissecante, menisco lacerato, sinovite cronica o transitoria, Quando la lesione iniziale è guarita, i pazienti possono essere privi di sintomi per un po ‘di tempo, ma poi improvvisamente il dolore al ginocchio anteriore può svilupparsi settimane o mesi dopo.
Il termine sindrome di plica è usato per riferirsi allo squilibrio interno del ginocchio causato da un’infiammazione o da una lesione al sovrapatellare, alla rotula mediale o alla plica laterale, o una combinazione dei tre, e che impedisce il normale funzionamento del articolazione del ginocchio. La plica mediale è nota per essere la plica più comunemente ferita a causa della sua posizione anatomica. La plica infrapatellare normalmente non è implicata nel verificarsi della sindrome della plica. La sindrome di plica è quindi spesso il risultato di un uso eccessivo del ginocchio e quindi si incontra spesso in persone impegnate in esercizi che comportano ripetuti movimenti di flessione-estensione come quelli visti nel ciclismo, corsa, sport di squadra, ginnastica, nuoto e canottaggio e sport. è particolarmente comune negli atleti adolescenti.
L’incidenza riportata per le piaghe sinoviali mostra un’ampia variazione, così come l’incidenza per la sindrome della plica. Queste differenze sono principalmente il risultato di interpretazioni da parte dei singoli ricercatori e differenze nella nomenclatura e nella procedura di valutazione.
Caratteristiche / Presentazione clinica
In condizioni normali, le placche sinoviali sono sottili, rosa e flessibili. Al microscopio, sono visibili come rivestimento di cellule sinoviali singole o duplicate che giacciono su uno stroma di tessuto connettivo che contiene numerosi piccoli vasi sanguigni e fibre di collagene, ma non fibre elastiche. Ciò consente alla plica di cambiare dimensione e forma durante il movimento del ginocchio.
Quando una plica diventa patologica, le caratteristiche usuali del tessuto cambiano a causa del processo infiammatorio. Possono diventare ipertrofiche, mostrare una maggiore vascolarizzazione, ialinizzazione e perdere le loro caratteristiche tipiche di tessuto connettivo lasso ed elastico. Di conseguenza possono anche diventare edematose, ispessite e fibrotiche e sicuramente interverranno nel normale movimento rotulea-femorale.
I casi cronici mostreranno metaplasia fibrocartilaginea, aumentando la collagenizzazione e la calcificazione. In particolare, la plica rotulea mediale può piegarsi attraverso la troclea e i condili femorali mediali o interferire tra la faccetta della rotula mediale e il condilo mediale quando si flette il ginocchio. Nel tempo questo potrebbe portare ad ammorbidimento, degenerazione (condromalacia) o addirittura erosione della cartilagine della faccetta rotulea mediale e della troclea. La plica si intrometterà nell’articolazione patello-femorale (di solito tra 30 ° e 50 ° di flessione), sublussando ulteriormente sul condilo femorale mediale. Lo stesso meccanismo può essere visto con una plica laterale patologica, ma in tal caso il condilo femorale laterale sarà interessato. Una plica sovrapatellare patologica interferirà tra il tendine del quadricipite e la troclea femorale.
La sindrome della plica può causare una serie di sintomi, come dolore, clic, schiocchi, versamento, gonfiore localizzato, ridotta mobilità, dolore intermittente alle articolazioni mediali, instabilità e bloccaggio dell’articolazione patello-femorale. È più comune negli adolescenti e nei giovani adulti, ancor più nelle donne che negli uomini.
I pazienti spesso riferiscono che i sintomi sono assenti nelle prime fasi dell’attività sportiva, ma possono manifestarsi improvvisamente e peggiorare progressivamente . Sono spesso accompagnati da un dolore che può essere descritto come intermittente, sordo e dolorante e che si aggraverà quando si eseguono attività di carico femoro-rotuleo come salire o scendere le scale, accovacciarsi, inginocchiarsi o dopo aver tenuto il ginocchio in posizione flessa per un po ‘di tempo .
Quando i sintomi si manifestano non sono facilmente distinguibili da altre condizioni intra-articolari e disturbi del ginocchio dell’articolazione del ginocchio. Il dolore può essere localizzato in punti diversi come la regione sopra-rotulea e medio-rotulea quando si estende il ginocchio . È anche possibile sentire rumori di crepitio quando si flette o si estende il ginocchio.La combinazione di contrazione del quadricipite e compressione della sacca sopra-rotulea può anche essere la causa del dolore.Quello che accade frequentemente nei pazienti con sindrome di plica è che spesso hanno un senso di instabilità quando si cammina al piano di sopra, al piano di sotto o in pendenza.
Dovrebbe essere considerato come la causa primaria dei sintomi del paziente solo quando il paziente non riesce a rispondere a una gestione appropriata del dolore femoro-rotulea.
Diagnosi differenziale
- Sindrome femorale rotulea
- Patella bipartita
- Maltracking rotuleo
- Malattia degenerativa delle articolazioni
- Sindrome di Hoffa
- Malattia di Sinding-Larsen-Johansson
- Distorsione del legamento collaterale mediale
- Osteocondrite dissecante
- Pes anserinus borsitis
- Lacerazione meniscale
Procedure diagnostiche
Poiché i sintomi riscontrati con le pliche patologiche non sono specifici, la procedura diagnostica dovrebbe mantenere un livello elevato di sospetto e idealmente lavorare attraverso l’esclusione, per differenziarsi da qualsiasi altro squilibrio del ginocchio.
- Esame obiettivo: non fornisce risultati esclusivi a causa della possibile tenerezza della capsula antero-mediale o dell’area intorno alla sacca sovrapatellare alla palpazione diretta.
- Test di provocazione: potrebbe essere applicato un test di provocazione che simula le condizioni che possono portare al verificarsi di sintomi. Questi risultati saranno considerati positivi se i sintomi risultanti dai test sono simili ai sintomi che il paziente manifesta abitualmente. Tuttavia, poiché sintomi simili possono anche essere associati ad altre condizioni dell’articolazione del ginocchio, anche questo metodo non darà un risultato univoco.
- La radiografia non avrà alcun valore diagnostico per determinare se i pazienti soffrono di sindrome di plica, poiché la radiografia sarà negativa. Tuttavia, la radiografia può essere utile per escludere altre sindromi in cui i sintomi sono comuni a quelli di una sindrome di plica (vedi diagnosi differenziale).Se ci sono piaghe sintomatiche, dimostrerà ipertrofia e infiammazione. Ciò porterà all’ispessimento e alla fine alla fibrosi. Se la fibrosi è significativa, possono verificarsi cambiamenti nella superficie articolare e nell’osso subcondrale.
- L’artroscopia può essere utile perché la sindrome di plica è spesso confusa con la condromalacia o con una lesione meniscale mediale. La pneumoartrografia laterale e l’artrografia a doppio contrasto sono state utilizzate con successo variabile. In combinazione con la TC, non solo può visualizzare la plica, ma dimostra anche se è presente o meno un conflitto. Tuttavia, attualmente è fuori uso per problemi nell’ottenere risultati riproducibili e affidabili e per l’esposizione alle radiazioni.
- Oggigiorno, i migliori risultati si ottengono con le scansioni MRI. La maggior parte dei casi di sindrome di plica non richiede assolutamente la risonanza magnetica, ma può aiutare a escludere altre patologie che possono causare dolore al ginocchio. Una risonanza magnetica può escludere contusioni ossee, lesioni del menisco, lesioni ai legamenti, difetti della cartilagine, lesioni OCD, … che possono mascherarsi come sindrome della plica. La RM è utile per valutare lo spessore e l’estensione delle pliche sinoviali e può anche rilevare una plica patologica, in particolare se è presente un versamento intra-articolare.
Misure di esito
Il punteggio di esito di lesioni al ginocchio e osteoartrite è uno strumento di misurazione che può essere utilizzato per valutare il decorso della lesione al ginocchio e gli esiti del trattamento.
Esame
Uno dei punti più importanti nella diagnosi della patologia della plica sinoviale mediale è ottenere una storia appropriata dal paziente.
Il dolore è spesso descritto come un dolore sordo nell’aspetto prossimo-mediale del ginocchio e lungo il bordo della rotula. Spesso c’è un’idrope interna e una corda palpabile. Il dolore aumenta con l’attività, l’uso eccessivo ed è praticamente fastidioso di notte. La maggior parte dei pazienti si lamenta quando si fanno le scale, gli squat e ci si alza da una sedia perché questi movimenti creano uno stress sull’articolazione patello-femorale. Il paziente può anche lamentare dolore dopo periodi prolungati di seduta. Circa il 50% dei pazienti ci informa di aver eseguito esercizi con flessione ed estensione ripetitive. Lesioni o un uso eccessivo dell’altra plica possono causare gli stessi reclami, ma questi si vedono meno frequentemente.
Test fisici specifici per la diagnosi di una plica mediale includono i test di balbuzie della plica e della plica mediopatellare. Tuttavia, il test della balbuzie della plica non funzionerà quando l’articolazione è gonfia. Altri metodi di esame che possono indicare la presenza di una plica mediale includono il test di sublussazione mediale, McMurray, il test di instabilità di Appley e il test di Cabot.
Il test MPP viene condotto con il paziente in posizione supina e il ginocchio esteso. La forza manuale viene quindi applicata con il pollice alla parte inferomediale dell’articolazione femoro-rotulea, verificando la presenza di dolorabilità. Se questa tenerezza diminuisce nettamente a 90 ° di flessione applicando la stessa forza manuale, il test è considerato positivo. Rispetto all’artroscopia, la sensibilità e la specificità di questo test erano rispettivamente dell’89,5% e dell’88,7%, con un’accuratezza diagnostica dell’89,0%.
Altri test di provocazione per la diagnosi della sindrome della plica mediale possono essere il test di estensione del ginocchio o il test di flessione. Per il test di estensione attiva, viene eseguita una rapida estensione della tibia come se si eseguisse un movimento di calcio. Il test è considerato positivo quando doloroso, a causa della brusca tensione sulla plica dal muscolo quadricipite femorale. Il test di flessione viene eseguito facendo oscillare rapidamente la tibia da una posizione di estensione completa alla flessione e interrompendo l’oscillazione tra 30 e 60 ° di flessione. Il test è di nuovo positivo quando doloroso, poiché la plica viene quindi allungata con contrazione eccentrica del muscolo quadricipite.
Il plica snap test può essere utilizzato per verificare se c’è irritazione della plica mediale. Per la palpazione della plica sinoviale mediale il paziente giace supino sul lettino da visita con entrambe le gambe rilassate. Per la plica sinoviale mediale l’esaminatore palpa il legamento facendo rotolare le dita sulla piega della plica, che si trova tra il bordo mediale della rotula e la regione del tubercolo adduttore del condilo femorale mediale. Sotto il dito, che rotola direttamente contro il condilo femorale mediale sottostante, il legamento si presenterà come una piega di tessuto simile a un nastro. Il test è positivo quando riproduce i sintomi come una sensazione di lieve dolore. Ma confrontalo anche con il ginocchio normale per vedere se c’è una differenza nella quantità di dolore. È dimostrato che in alcuni pazienti può essere piuttosto doloroso perché l’articolazione mediale e la sinovia sono ben innervate.
Gestione medica
Il trattamento di una sindrome della plica dovrebbe inizialmente essere conservatore nel fornire sollievo dai sintomi con il riposo, utilizzando i FANS e applicando la fisioterapia.Nel caso in cui questo trattamento non si traduca in un miglioramento o in caso di peggioramento dei sintomi, il medico può utilizzare iniezioni di corticosteroidi intra-plicali o intra-articolari. Tuttavia, questo approccio sembra avere risultati migliori nei giovani e nei pazienti con solo sintomi a breve termine.
Se le misure non chirurgiche falliscono, la chirurgia dovrebbe essere presa in considerazione. Questa è spesso l’unica opzione se la condizione è diventata cronica e / o la plica ha subito cambiamenti morfologici irreversibili. L’intervento prevede un’artroscopia in cui viene rimossa la plica. È importante rimuovere l’intera plica, al fine di evitare la fibrosi o la riformazione di una struttura simile alla plica seguita dalla ricomparsa del dolore e dei sintomi. Tuttavia, l’integrità capsulare e le strutture retinacolari devono essere mantenute con cura durante la resezione della plica, poiché la lesione potrebbe portare alla sublussazione della rotula. Un’altra possibile complicanza spesso osservata con la chirurgia plastica è un eccessivo sanguinamento intra-articolare. Pertanto, durante l’intervento chirurgico si raccomanda l’emostasi mediante elettro-cauterio per evitare l’emartrosi postoperatoria. Prima della resezione della plica sinoviale, è anche importante affrontare prima eventuali altre patologie intra-articolari che esistono nel paziente. Potrebbe anche essere necessario rimuovere completamente le bande retinacolari per garantire il successo.
La riabilitazione postoperatoria dopo la resezione della plica di solito avviene rapidamente. La terapia fisica è consigliata a partire da 48-72 ore dopo l’intervento, per prevenire cicatrici intra-articolari e rigidità. I FANS possono essere prescritti per ridurre il rischio di fibrosi intra-articolare e per proteggere dalla recidiva della plica. La maggior parte dei pazienti può riprendere le attività sportive entro 3-6 settimane. Tuttavia, è possibile una certa variabilità nel tempo di recupero e i pazienti devono assicurarsi di consentire il pieno recupero prima di riprendere l’attività fisica o lo sport.
Il tasso di successo complessivo della resezione della plica è generalmente buono e dipenderà principalmente dal fatto che la plica sia l’unica patologia o meno. Patologie associate, come la condromalacia patello-femorale, diminuiranno le probabilità di successo.
Gestione della terapia fisica
Il trattamento conservativo della sindrome della plica sinoviale consiste innanzitutto nel sollievo dal dolore con i FANS e nella crioterapia ripetuta durante il giorno utilizzando impacchi di ghiaccio o massaggio con ghiaccio, per ridurre il infiammazione iniziale. Altre misure includeranno la limitazione delle attività aggravanti modificando i movimenti fisici quotidiani per ridurre i movimenti ripetitivi di flessione ed estensione e correggendo le anomalie biomeccaniche (muscoli posteriori della coscia stretti, quadricipiti deboli). Inoltre, potrebbero essere presi in considerazione diatermia a microonde, fonoforesi, ultrasuoni e / o massaggio a frizione. Il massaggio a frizione viene utilizzato anche in questa terapia per abbattere il tessuto cicatriziale. Occasionalmente, l’immobilizzazione del ginocchio in posizione estesa per alcuni giorni può essere utile, così come evitare il mantenimento del ginocchio in posizione flessa per periodi più lunghi.
Una volta che l’infiammazione acuta è ridotta, l’attività fisica La terapia può essere iniziata, mirando a diminuire le forze di compressione mediante esercizi di stretching e aumentando la forza del quadricipite e la flessibilità del tendine del ginocchio.
Questo trattamento è generalmente consigliato per le prime 6-8 settimane dopo l’esame iniziale.
Consiste nel rafforzare e migliorare la flessibilità dei muscoli adiacenti al ginocchio, come quadricipiti, muscoli posteriori della coscia, adduttori, abduttori, M Gastrocnemio e M Soleo.
I componenti chiave del programma di riabilitazione includeranno flessibilità, allenamento delle condizioni cardiovascolari, rafforzamento e ritorno all’ADL.
- Un esercizio per recuperare la flessibilità in estensione è l’esercizio di estensione passiva del ginocchio in posizione supina mentre si posiziona un rullo di schiuma sotto la caviglia. La gravità aiuterà ad allungare il ginocchio nella massima estensione. Se possibile, puoi rendere l’esercizio più difficile mettendo dei pesi sulla vista anteriore del ginocchio.
- Set quadricipiti
- Esercizio di estensione del ginocchio passivo prono, sdraiato sulla pancia, con le ginocchia sopra la panca (gamba non supportata).
- Sollevamento della gamba dritta
- Leg press
- Anche mini-squat, un programma di deambulazione, l’uso di una cyclette o una cyclette, un programma di nuoto o possibilmente una macchina ellittica sono i programmi di riabilitazione di maggior successo.
I programmi di riabilitazione avranno il massimo successo quando si concentreranno sul rafforzamento dei muscoli quadricipiti che sono direttamente attaccati alla plica mediale e quando si evitano attività che causano irritazione della plica mediale.
La parte più importante del quadricipite da allenare è la m. vastus mediale. L’allenamento completo del quadricipite non è raccomandato perché crea un’eccessiva compressione rotulea a 90 °. Invece di alzare la gamba dritta e fare esercizi per quadricipiti ad arco corto a 5 ° -10 °, dovrebbe essere eseguito anche il rafforzamento dell’adduttore dell’anca. Altri esercizi da eseguire sono la squadra, salire e scendere le scale e lanciarsi in avanti ..Altre componenti importanti di questo trattamento sono un programma di stretching per questi muscoli (quadricipiti, muscoli posteriori della coscia e gastrocnemio) e esercizi di estensione del ginocchio. L’obiettivo di questi esercizi di estensione del ginocchio è il rafforzamento della muscolatura tensore della capsula articolare. Ma se il paziente ha troppo dolore quando raggiunge l’estensione terminale, questo dovrebbe essere evitato. Questo trattamento conservativo è efficace nella maggior parte dei casi, ma in alcuni pazienti è necessario un intervento chirurgico. In questo caso è necessaria una terapia post-operatoria. Il trattamento post-operatorio è identico al trattamento conservativo e di solito viene iniziato 15 giorni dopo l’intervento. L’obiettivo principale della fisioterapia nella sindrome di plica è ridurre il dolore, massimizzare il ROM e aumentare la forza dei muscoli.
Il tipo di plica, l’età di il paziente e la durata dei sintomi influenzeranno notevolmente il tasso di successo del trattamento conservativo non operatorio della sindrome di plica. Si ritiene generalmente che la sindrome della plica infrapatellare e laterale non risponda molto alla terapia fisica e normalmente richiederà un intervento chirurgico. Il successo della terapia conservativa è anche più probabile nei pazienti più giovani con sintomi di breve durata, poiché la plica non avrà ancora subito cambiamenti morfologici. In generale, il successo complessivo del trattamento non chirurgico è relativamente basso e solo raramente si ottiene un completo sollievo dai sintomi.
Risorse
(n.d.). Estratto il 21/12/2010 da Physiothearpy a banff per il ginocchio: http://www.activemotionphysio.ca/article.php?aid=347
Irha, & Vrdoljak. (2003). Sindrome della plica sinoviale mediale del ginocchio: una trappola diagnostica negli atleti adolescenti. GIORNALE DI ORTOPEDIA PEDIATRICA-PARTE B, 44-48.
Kenta, & Khanduja. (2009). Pliche sinoviali intorno al ginocchio. Il ginocchio, 97-102.
Lipton, & Roofeh. (2008, Juli). La sindrome della plica medica può simulare emartrosi acute ricorrenti. HAEMOPHILIA, pagg. 862-862.
Tindel, & Nisonson. (1992). La sindrome di plica. CLINICHE ORTOPEDICHE DEL NORD AMERICA, 613-618.