Op deze pagina:
- Wat is acromegalie?
- Hoe vaak komt acromegalie voor?
- Wie heeft meer kans op het ontwikkelen van acromegalie?
- Wat zijn de complicaties van acromegalie?
- Wat zijn de symptomen van acromegalie?
- Wat veroorzaakt acromegalie?
- Hoe diagnosticeren artsen acromegalie?
- Hoe behandelen artsen acromegalie?
- Klinische onderzoeken voor acromegalie
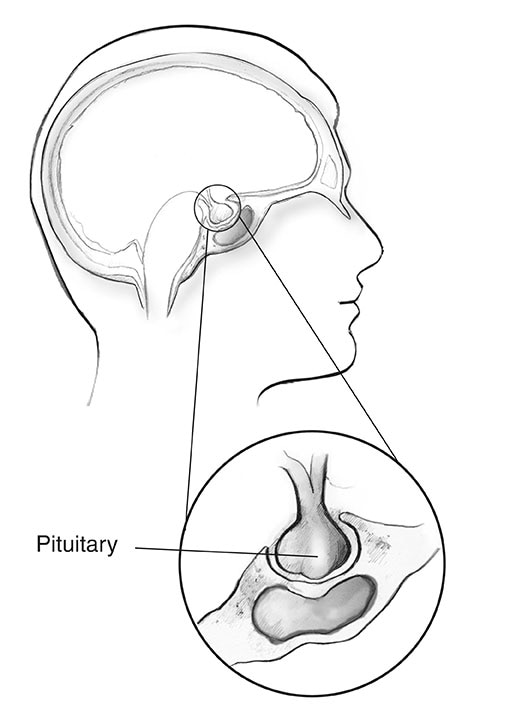
Wat is acromegalie?
Acromegalie is een aandoening die optreedt wanneer uw lichaam te veel groeihormoon (GH) aanmaakt. GH wordt voornamelijk geproduceerd in de hypofyse en regelt de fysieke groei van het lichaam. Bij volwassenen zorgt te veel van dit hormoon ervoor dat botten, kraakbeen, lichaamsorganen en andere weefsels groter worden. Veelvoorkomende veranderingen in uiterlijk zijn onder meer vergrote of gezwollen neus, oren, handen en voeten.
Hoe vaak komt acromegalie voor?
Acromegalie is zeldzaam. Wetenschappers schatten dat bij ongeveer 3 tot 14 op de 100.000 mensen de diagnose acromegalie is gesteld.1
Bij wie is de kans groter dat ze acromegalie krijgen?
Acromegalie wordt het vaakst vastgesteld op middelbare leeftijd. volwassenen, maar symptomen kunnen op elke leeftijd optreden. Bij kinderen veroorzaakt te veel groeihormoon een aandoening die gigantisme wordt genoemd in plaats van acromegalie. Gigantisme treedt op wanneer een teveel aan GH begint voor het einde van de puberteit, wanneer de groeischijven van kinderen samensmelten of sluiten. Als kinderen te veel GH hebben voordat de groeischijven sluiten, worden kinderen groot in de lengte.
Wat zijn de complicaties van acromegalie?
Acromegalie is bij de meeste mensen te behandelen. Maar omdat de symptomen langzaam opkomen, kunnen gezondheidsproblemen zich ontwikkelen voordat de aandoening wordt gediagnosticeerd en behandeld.
Gezondheidsproblemen kunnen zijn:
- diabetes type 2
- hoge bloeddruk
- hartziekte
- slaapapneu
- artritis
- carpaal tunnelsyndroom
- andere aandoeningen die de botten en spieren
Mensen met acromegalie hebben ook een verhoogd risico op dikkedarmpoliepen, die zich kunnen ontwikkelen tot dikkedarmkanker als ze niet worden verwijderd.
Sommige mensen met acromegalie kunnen een genetische aandoening waardoor tumoren zich in verschillende delen van hun lichaam kunnen ontwikkelen. Verhoogde GH kan ervoor zorgen dat deze andere tumoren groeien.
Onbehandeld kan acromegalie leiden tot ernstige gezondheidsproblemen en vroegtijdig overlijden. Maar als ze met succes worden behandeld, verbeteren de symptomen over het algemeen en kunnen ze helemaal verdwijnen. De levensverwachting kan weer normaal worden.2
Wat zijn de symptomen van acromegalie?
Symptomen van acromegalie kunnen van persoon tot persoon verschillen. Veelvoorkomende veranderingen in fysieke verschijning zijn onder meer:
- handen en voeten worden groter en gezwollen – u merkt mogelijk een verandering in ring- of schoenmaat, vooral schoenbreedte.
- lippen, neus en tong wordt groter
- botveranderingen: wenkbrauw en onderkaak steken uit, neusbrug wordt groter en de ruimte tussen de tanden neemt toe
- de huid wordt dik, grof en olieachtig
- zweten en meer huidgeur
- stem wordt dieper
- huidtags – kleine, meestal vleeskleurige huidgroei met een verhoogd oppervlak – kunnen groter of donkerder worden
Andere veel voorkomende symptomen zijn onder meer
- hoofdpijn
- gewrichtspijn
- zichtproblemen
Wat veroorzaakt acromegalie?
Acromegalie ontstaat wanneer de hypofyse te veel GH afgeeft in het lichaam gedurende een lange periode. Wanneer GH in het bloed komt, geeft dit de lever een signaal om een ander hormoon te produceren, genaamd insuline-achtige groeifactor I (IGF-I). IGF-I is het hormoon dat ervoor zorgt dat botten en lichaamsweefsel groeien. Hoge concentraties van dit hormoon veroorzaken ook veranderingen in de manier waarop het lichaam bloedglucose (bloedsuiker) en lipiden (vetten) verwerkt, wat kan leiden tot diabetes type 2, hoge bloeddruk en hartaandoeningen.
In meer In meer dan 9 van de 10 gevallen wordt acromegalie veroorzaakt door een tumor in de hypofyse, een hypofyse-adenoom genaamd.3 In zeldzame gevallen kan de oorzaak een tumor in een ander deel van het lichaam zijn.
Hoewel wetenschappers dat niet doen. weet niet waardoor deze tumoren ontstaan, genetische factoren spelen mogelijk een rol. Bij jongvolwassenen is acromegalie in verband gebracht met defecten in bepaalde genen.
Hypofysetumoren
Hypofysetumoren zijn bijna altijd goedaardig of niet-kankerachtig. Sommige tumoren groeien langzaam en de symptomen van te veel GH worden misschien jarenlang niet opgemerkt. Andere tumoren kunnen snel groeien.
Afhankelijk van de grootte en locatie kan de tumor tegen ander hypofyseweefsel drukken.Mogelijke effecten zijn onder meer
- veranderingen in menstruatie bij vrouwen
- erectiestoornissen bij mannen
- veranderingen in schildklierhormoon, die van invloed kunnen zijn op gewicht, energieniveaus, haar en huid
- afname van cortisol, wat gewichtsverlies, duizeligheid, vermoeidheid, lage bloeddruk en misselijkheid kan veroorzaken
Een tumor die groot wordt, kan ook druk tegen nabijgelegen delen van de hersenen. Dit kan leiden tot andere symptomen, zoals hoofdpijn en problemen met het gezichtsvermogen.
Sommige hypofysetumoren die groeihormoon aanmaken, kunnen ook de niveaus van andere hormonen in het lichaam verhogen. De tumor kan bijvoorbeeld prolactine produceren, het hormoon dat de melkklieren ertoe aanzet om melk te produceren. Dit kan bij vrouwen leiden tot het afgeven van moedermelk.
Niet-hypofyse tumoren
In zeldzame gevallen wordt acromegalie veroorzaakt door tumoren in de hypothalamus – een klein gebied van de hersenen nabij de hypofyse, de alvleesklier , longen of andere delen van de borstkas of buik. Sommige van deze tumoren maken zelf groeihormoon aan. Maar vaker produceren de tumoren groeihormoon-releasing hormone (GHRH), een hormoon dat de hypofyse signaleert om groeihormoon aan te maken.
Hoe diagnosticeren artsen acromegalie?
Bloedonderzoeken
Artsen diagnosticeren acromegalie meestal door twee bloedonderzoeken te bestellen die helpen bepalen of uw lichaam te veel GH aanmaakt.
- IGF-test. Het gehalte aan GH in het bloed kan gedurende de dag veranderen. Een betrouwbare manier om GH in het lichaam te volgen, is door het niveau van IGF-I in het bloed te meten. In de meeste gevallen duidt een hoge IGF-I-spiegel erop dat u acromegalie heeft.
- Orale glucosetolerantietest. Om de diagnose te bevestigen, zal uw arts een orale glucosetolerantietest bestellen. Voor deze test drink je een suikerhoudende vloeistof. Een gezondheidswerker zal dan elk half uur uw bloed testen gedurende 2 uur om de groeihormoonspiegels te meten. De suiker in de drank zorgt er normaal voor dat de GH-waarden dalen. Maar als uw lichaam te veel van het hormoon aanmaakt, zullen deze niveaus niet voldoende dalen, wat de diagnose acromegalie bevestigt.
Beeldvormende tests
Als het bloed tests bevestigen dat uw lichaam te veel GH aanmaakt, zal uw arts beeldvormende tests uitvoeren om de tumor te lokaliseren en te meten die het probleem kan veroorzaken. Twee veelgebruikte tests zijn
- Magnetische resonantiebeeldvorming. De voorkeurstest voor het bekijken van een hypofysetumor is de MRI-scan (Magnetic Resonance Imaging). De MRI-scan maakt gebruik van radiogolven en magneten om gedetailleerde afbeeldingen te maken van uw interne organen en zachte weefsels zonder röntgenfoto’s.
- Computertomografiescan. Als een MRI geen goede optie voor u is (bijvoorbeeld als u een pacemaker of ander implantaat met metaal heeft), kan uw arts in plaats daarvan een computertomografie (CT) -scan bestellen. De CT-scan maakt gebruik van een combinatie van röntgenfoto’s en computertechnologie om afbeeldingen te maken van uw organen en andere interne delen van uw lichaam.
Als de beeldvormende test dat niet doet ‘ Als u een hypofysetumor vindt, zal uw arts zoeken naar niet-hypofysetumoren als oorzaak van uw hoge GH-waarden.
Hoe behandelen artsen acromegalie?
Behandelingsopties omvatten chirurgie, medicijnen en bestralingstherapie. Het doel van de behandeling is om de tumorgrootte te beheersen, de GH- en IGF-I-niveaus weer normaal te maken, de symptomen te verbeteren en gerelateerde gezondheidsproblemen te beheersen. Geen enkele behandeling is voor iedereen geschikt. Uw arts zal een behandelplan aanbevelen dat voor u werkt, afhankelijk van factoren zoals uw leeftijd, tumorgrootte, ernst van de symptomen, GH- en IGF-I-niveaus en gezondheidsstatus.
Chirurgie
Artsen kunnen de meeste hypofysetumoren verwijderen met een methode die transsfenoïdale chirurgie wordt genoemd. De operatie gebeurt via de neus en sinus sinus, een holle ruimte in de schedel achter de neusholtes en onder de hersenen. Twee benaderingen van deze operatie zijn
- met een microscoop – een vergrootinstrument
- met een endoscoop – een dunne, verlichte buis met een kleine camera
Bij beide benaderingen gebruikt de chirurg geavanceerde MRI-beeldvorming om het gebied rond de tumor vóór de operatie te scannen. Hij of zij maakt dan een kleine snee in uw neusgat om het gebied te bekijken en de tumor te verwijderen met behulp van klein, speciaal gereedschap. Bij microscopische chirurgie gebruikt de chirurg een microscoop om het gebied te vergroten. Bij endoscopische chirurgie zendt een endoscoopcamera in plaats daarvan beelden naar een televisiemonitor. Risico’s en resultaten zijn vergelijkbaar voor beide benaderingen.3
Wanneer de tumor die teveel GH aanmaakt niet in de hypofyse zit, worden andere soorten operaties gebruikt om de tumor te verwijderen. Het verwijderen van deze niet-hypofyse-tumoren verlaagt ook het GH-gehalte en verbetert de acromegaliesymptomen.
Risico’s. Complicaties van een operatie kunnen zijn: bloeding, lekken van cerebrospinale vloeistof, meningitis, onbalans in natrium (zout) en water, en lage gehaltes aan hypofysehormonen.3
Resultaten.De operatie wordt als een succes beschouwd als de bloedspiegels van GH en IGF-I na 12 weken weer normaal worden. Het genezingspercentage direct na de operatie is ongeveer 85 procent voor kleine tumoren en 40 tot 50 procent voor grote tumoren.3
Als dit lukt, verlicht de operatie de druk op nabijgelegen delen van de hersenen en zorgt ervoor dat de GH-waarden direct dalen weg. De zwelling van de weke delen kan binnen een paar dagen verbeteren, maar veranderingen in het gezicht kunnen langer duren om te verbeteren.
Chirurgie is het meest succesvol bij mensen met kleinere hypofysetumoren. Succes hangt grotendeels af van de vaardigheid en ervaring van de chirurg, evenals de locatie van de tumor. Zelfs ervaren chirurgen kunnen de tumor mogelijk niet verwijderen als deze zich te dicht bij delen van de hersenen bevindt waar een operatie riskant zou zijn. Chirurgen kunnen echter een deel van de tumor verwijderen.
Postoperatieve behandelingen. In de meeste gevallen verbeteren de niveaus van GH en IGF-I, maar gaan ze niet terug naar normaal. Als het gehalte van deze hormonen nog steeds te hoog is of weer begint te stijgen, heeft u mogelijk verdere behandeling nodig. Meestal gaat het om het gebruik van medicijnen. In sommige gevallen kan uw arts een tweede operatie aanbevelen.
Medicijnen
Momenteel worden er drie soorten medicijnen gebruikt om acromegalie te behandelen, maar deze zijn niet te genezen. De geneesmiddelen kunnen alleen of in combinatie met elkaar worden gebruikt.
Somatostatine-analogen. De geneesmiddelen die het vaakst worden gebruikt om acromegalie te behandelen, worden somatostatine-analogen (SSA’s) genoemd. Deze medicijnen remmen de afgifte van GH en kunnen ook de grootte van de hypofysetumor verminderen. Verschillende onderzoeken hebben aangetoond dat deze medicijnen veilig en effectief zijn voor langdurige behandeling. De medicijnen worden toegediend via een injectie, maar wetenschappers bestuderen momenteel andere opties, zoals pillen.4 De meest voorkomende bijwerkingen van SSA’s zijn krampen, gasvorming en diarree. Deze effecten zijn meestal mild en verdwijnen na verloop van tijd. Sommige mensen kunnen galstenen ontwikkelen die gewoonlijk geen symptomen veroorzaken. Haarverlies is mogelijk en, in zeldzame gevallen, permanent. De controle van de bloedsuikerspiegel verbetert gewoonlijk, maar kan in zeldzame gevallen verslechteren.
Dopamine-agonisten. Deze medicijnen remmen de productie van GH en tumorgroei, maar niet zo goed als SSA’s. Dopamine-agonisten werken het meest bij mensen met een milde overmaat aan GH en bij mensen met zowel acromegalie als hyperprolactinemie (te veel van het hormoon prolactine). De medicijnen worden via de mond ingenomen. Bijwerkingen kunnen zijn: misselijkheid, verstopte neus, vermoeidheid, hoofdpijn, duizeligheid bij het staan, nachtmerries en stemmingswisselingen.
Groeihormoonreceptorantagonisten. In tegenstelling tot de andere twee geneesmiddelen voorkomen GH-receptorantagonisten het lichaam er niet van om te veel GH aan te maken. In plaats daarvan blokkeren ze dat GH het lichaam signaleert om meer IGF-I te maken. Het medicijn wordt ingenomen in de vorm van een dagelijkse injectie onder de huid die patiënten zelf kunnen toedienen. Bijwerkingen kunnen leverproblemen zijn.
Stralingstherapie
De derde behandelingsoptie is radiotherapie, waarbij gebruik wordt gemaakt van hoogenergetische röntgenstraling of deeltjesgolven om tumorcellen te doden. Dit type behandeling kan worden aanbevolen als een operatie niet mogelijk is of als het niet lukt om al het tumorweefsel te verwijderen, en als medicijnen geen optie zijn of voor u niet werken.
Stereotactisch. De voorkeursvorm van bestralingstherapie is stereotactische bestralingstherapie, waarbij gebruik wordt gemaakt van 3D-beeldvorming om hoge doses straling vanuit verschillende hoeken nauwkeurig op de tumor te richten.3 De behandeling kan soms in één sessie worden uitgevoerd, waardoor het risico op schade aan nabijgelegen zakdoek. Het is echter mogelijk dat een enkele dosis niet werkt voor zeer grote tumoren en tumoren die zich dicht bij zenuwen bevinden die het gezichtsvermogen beïnvloeden.
Conventioneel. De tweede optie is conventionele bestralingstherapie, waarbij ook de tumor wordt gericht met externe stralen. Dit type stralingstherapie levert kleine doses straling in een reeks behandelingen gedurende 4 tot 6 weken.
Aangezien stralingsbehandeling de GH- en IGF-I-waarden na verloop van tijd verlaagt, het kan jaren duren voordat deze behandeling de acromegaliesymptomen merkbaar verbetert. Uw arts zal waarschijnlijk medicijnen voorschrijven terwijl u wacht tot de GH- en IGF-I-spiegels weer normaal zijn en de symptomen verbeteren.
Alle vormen van bestralingstherapie zorgen ervoor dat andere hypofysehormonen in de loop van de tijd langzaam afnemen. Ongeveer de helft van de mensen die met bestralingstherapie worden behandeld, heeft hormoonvervanging nodig nadat de behandeling is beëindigd. Straling kan ook de vruchtbaarheid van een patiënt aantasten.
Gezichtsverlies en hersenletsel zijn zeldzame complicaties. In zeldzame gevallen kunnen andere soorten tumoren zich vele jaren later ontwikkelen in gebieden die zich in het pad van de stralingsbundel bevonden.
Clinical Trials for Acromegalie
De NIDDK voert en ondersteunt klinische onderzoeken in veel ziekten en aandoeningen, waaronder endocriene ziekten. De onderzoeken zoeken naar nieuwe manieren om ziekten te voorkomen, op te sporen of te behandelen en om de kwaliteit van leven te verbeteren.
Wat zijn klinische onderzoeken voor acromegalie?
Klinische onderzoeken – en andere soorten klinische onderzoeken – maken deel uit van medisch onderzoek en er zijn mensen zoals jij bij betrokken. Als u zich vrijwillig aanmeldt om deel te nemen aan een klinische studie, helpt u artsen en onderzoekers meer te leren over ziekten en de gezondheidszorg voor mensen in de toekomst te verbeteren.
Onderzoekers bestuderen vele aspecten van acromegalie en gigantisme, zoals
- gebruik van medicijnen om gigantisme bij kinderen en adolescenten te behandelen
- genetische factoren die de ontwikkeling van hypofysetumoren kunnen veroorzaken, en hoe de tumoren en gerelateerde complicaties bij kinderen en volwassenen moeten worden behandeld
Ontdek of klinische onderzoeken geschikt voor u zijn.
Welke klinische onderzoeken voor acromegalie zijn op zoek naar deelnemers?
U kunt een gefilterde lijst bekijken van klinische studies over acromegalie die open zijn en werven op
www.ClinicalTrials.gov. U kunt de lijst uitbreiden of verkleinen om klinische onderzoeken van de industrie, universiteiten en individuen op te nemen; de NIH beoordeelt deze onderzoeken echter niet en kan niet garanderen dat ze veilig zijn. Praat altijd met uw zorgverzekeraar voordat u deelneemt aan een klinische studie.