Voor het eerst beschreven door de Australische oogarts Thomas Spring, MD, in 1974, is gigantische papillaire conjunctivitis (GPC) een exogene oculaire inflammatoire aandoening die vaak voorkomt bij contactlenzen dragers en patiënten met een oogprothese of blootgestelde hechtingen na een operatie.1 GPC, vaak verkeerd gelabeld als een allergische omgevingsreactie, is in feite het resultaat van papillaire veranderingen in het tarsale palpebrale bindvlies van het oog als onderdeel van een immunoglobuline E (IgE) -gemedieerde overgevoeligheid reactie op de aanwezigheid van de lens.
De verschuiving naar het dagelijks weggooien van contactlenzen in de afgelopen jaren heeft geleid tot een duidelijke afname van de papillaire reacties van het bindvlies, maar alleen voor contactlensgerelateerde presentaties. Andere soorten papillaire conjunctivitis die gewoonlijk worden geassocieerd met (of verward worden met) GPC zijn onder meer keratoconjunctivitis in de lente (VKC) en atopische keratoconjunctivitis (AKC). Dit artikel bespreekt de vele allergische reacties die een papillaire reactie kunnen omvatten.
‘Dit is het seizoen
VKC is een chronische allergische conjunctivitis die kinderen en jonge volwassenen treft, vooral jongens, meestal tussen de leeftijden van zes en 18.2 Patiënten met VKC hebben vaak een familiale of medische geschiedenis van atopische aandoeningen, zoals seizoensgebonden allergieën, astma, rhinitis en eczeem. Atopische ziekte kan vaker voorkomen bij jonge mannen. Veel voorkomende symptomen zijn jeuk, fotofobie, verbranding, roodheid, slijmafscheiding en tranen; vaak volgt de presentatie een seizoenspatroon, met de ergste symptomen in het voorjaar en de vroege zomer.2 Merk echter op dat VKC niet alleen een IgE-gemedieerde ziekte is, aangezien het niet geassocieerd is met een positieve huidtest of RAST in 42% tot 47% van de patiënten.2
Klinisch worden gevallen van VKC geclassificeerd als limbaal, palpebraal of gemengd. De palpebrale vorm presenteert zich typisch met vergrote papillen, voornamelijk langs de bovenste tarsale conjunctiva, oppervlakkige keratitis en conjunctivale hyperemie; de laatste is eerder roze van kleur dan rood, zoals bij meer acute vormen van conjunctivitis.
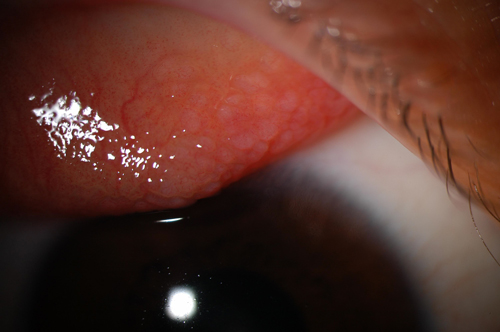
In de limbale vorm, waarvan wordt aangenomen dat het vaker voorkomt bij individuen met een donkere huidskleur uit Afrika en India, mogelijk vanwege het hete klimaat, vertoont het palpebrale bindvlies een papillaire respons zonder vorming van gigantische papillen. In plaats daarvan zijn Horner-Trantas-stippen, die focale verzamelingen van eosinofielen zijn, aanwezig als limbale papillen die zijn geassocieerd met epitheliale infiltraten. Superieure keratopathie punctata komt voor in beide vormen van de ziekte.
In ernstige gevallen kunnen punctata-laesies samenvloeien tot een steriele schildvormige ulcus, bekend als een vernale ulcus, die zich tussen het middelste en bovenste derde deel van het hoornvlies bevindt.
Vernale keratoconjunctivitis wordt meestal behandeld met gecombineerde oogdruppels die zowel als antihistaminicum als mestcelstabilisator werken. Deze antihistaminica / mestcelstabilisatoren kunnen worden voorgeschreven voor seizoensgebonden allergieën, of het hele jaar door als VKC een meerjarige ziekte is, zonder risico op bijwerkingen bij langdurig gebruik. Hoe dan ook, de behandeling moet worden gestart zodra VKC wordt gedetecteerd om de aandoening zo snel mogelijk onder controle te houden.
In ernstigere gevallen van VKC missen antihistaminica / mestcelstabilisatoren het vermogen om de ziekte te behandelen, dus actueel in plaats daarvan kunnen steroïden nodig zijn. Omdat de dosering en sterkte van lokale steroïden variëren, moeten ze zorgvuldig worden geselecteerd. Een studie waarin prednisolon, fluormetholon en loteprednol werden vergeleken, vond geen significante verschillen tussen de groepen met betrekking tot tekenen en symptomen – ze vertoonden allemaal een geleidelijke verbetering. Er werden echter pannusvorming in de fluormetholongroep en een significante toename van de intraoculaire druk in de prednisolongroep beide waargenomen.3
Topisch cyclosporine kan ook worden gebruikt om VKC te behandelen. Een prospectieve studie van zes maanden onder 2.597 patiënten in Japan correleerde een significante afname van de symptomen met het gebruik van een topische ciclosporine.4 In feite kon 30% van de patiënten die topische steroïden gebruikten, binnen drie maanden stoppen met de behandeling. Bijwerkingen – oogirritatie is de meest voorkomende – werden gevonden bij 7,44% van de patiënten.
In een afzonderlijke studie, uitgevoerd in Italië, kregen 156 kinderen met VKC twee tot vier keer per dag een concentratie van 1% of 2% cyclosporine toegediend en gedurende twee tot zeven jaar gevolgd. Over het algemeen verbeterden de oculaire objectieve scores aanzienlijk, wat suggereert dat beide concentraties van cyclosporine oogdruppels veilig en effectief zijn voor langdurige behandeling van VKC.5
AKC herkennen
AKC, voor het eerst gerapporteerd in 1952 door Michael Hogan, MD, is een relatief zeldzame maar mogelijk verblindende aandoening die voorkomt bij 20% tot 40% van de mensen met atopische dermatitis.AKC is ook nauw verbonden met gelijktijdig eczeem (95%) en astma (87%), en komt vaker voor bij mannen dan bij vrouwen, met aanvang variërend van late tienerjaren tot 50 jaar.7
Bij AKC dragen zowel Type I (onmiddellijke) als Type IV (vertraagde) overgevoeligheidsreacties bij aan de inflammatoire veranderingen van het bindvlies en het hoornvlies. Tijdens exacerbaties hebben patiënten verhoogde traan- en serum-IgE-spiegels, verhoogde circulerende B-cellen en verlaagde T-cel-spiegels. Veelvoorkomende oculaire symptomen van AKC (met weinig of geen seizoensvariatie) zijn dus jeuk, tranen, luie afscheiding, verbranding, fotofobie en verminderd zicht.
AKC kan ook de huid van het ooglid aantasten met eczeem (bijv. dermatitis en keratinisatie). Bovendien kunnen blefaritis en disfunctie van de klier van Meibom aanwezig zijn, evenals chemose van het bindvlies met een papillaire reactie die prominenter aanwezig is in het inferieure tarsale bindvlies, in tegenstelling tot de reactie bij VKC. Horner-Trantas-stippen zijn echter zelden aanwezig. Bij chronische ontsteking kan fibrose of littekenvorming van het bindvlies resulteren in symblepharon. Vroeg in AKC kan cornea-kleuring aanwezig zijn; naarmate AKC vordert, kunnen neovascularisatie van het hoornvlies, stromale littekens en ulceratie optreden.
Er is ook een sterke associatie tussen herpes simplex keratitis en AKC. Bovendien kan keratoconus worden geassocieerd met AKC, wat kan worden geassocieerd met chronisch oogwrijven.
AKC kan uiteindelijk ook resulteren in permanent verminderd zicht of blindheid als gevolg van cornea-complicaties, waaronder: chronische oppervlakkige keratitis punctata, aanhoudende epitheliale defecten, corneale littekens of dunner worden en keratoconus.8 Cataract en symblepharon kunnen ook voorkomen.
Vergelijkbaar met VKC, omvatten AKC-behandelingsopties topische antihistaminica / mestcelstabilisatoren, topische steroïden, topische cyclosporine en andere immunosuppressiva zoals tacrolimus en pimecrolimus.9,10 Bovendien kunnen orale antihistaminica en steroïden helpen om snel symptomen te geven Verlichting.
Wat is GPC?
Ook bekend als contactlens-geïnduceerde papillaire conjunctivitis (CLPC), deze aandoening is het resultaat van een immunologische respons in combinatie met mechanisch trauma. Het wordt meestal veroorzaakt door beweging van het ooglid over een vreemd voorwerp, zoals een contactlens, met mogelijk pollen, bacteriën of andere allergenen eronder.
Bij CLPC treedt niet-specifieke papillaire ontsteking op op het superieure tarsale bindvlies. Papillen worden groter en ernstiger naarmate de ziekte voortschrijdt naar de karakteristieke grote papillen (met een diameter van meer dan 0,3 mm) op het tarsale bindvlies.12 Af en toe is er een ontsteking van het bulbaire bindvlies en kan er puntige verkleuring op het hoornvlies aanwezig zijn .
GPC van het dragen van contactlenzen wordt meestal toegeschreven aan de frequente beweging van de lensrand tegen het oog tijdens het knipperen. Gemiddeld knipperen jonge mannen 9.600 keer per dag, terwijl jonge vrouwen 15.000 keer met hun ogen knipperen. Met de leeftijd neemt de knipperfrequentie toe tot 22.000 keer per dag.16 Dit kan soms leiden tot chronische irritatie die leidt tot ontstekingen.
De biofilm op een contactlens is een andere factor die de ontwikkeling van GPC beïnvloedt. Het veranderen van het polymeer van de contactlens bij een patiënt met GPC kan de kans verkleinen dat GPC terugkeert, aangezien afzettingen op het oppervlak van een contactlens afhankelijk zijn van het type lens.17 Contactlenzen met een hoger watergehalte ontwikkelen bijvoorbeeld meer afzettingen dan lenzen met een lager watergehalte.21 Eiwitafzettingen zijn met name afhankelijk van het polymeergehalte, de structuur en de lading.22,23 Studies hebben aangetoond dat lenzen met zowel een hoog watergehalte als ionische eigenschappen de hoogste hoeveelheid eiwitafzettingen hebben.21,24,25
Voor patiënten met regelmatig astigmatisme en een normaal hoornvlies kan het mogelijk zijn om het type lensmateriaal te veranderen. Bij patiënten met onregelmatig astigmatisme, zoals keratoconus of post-penetrerende keratoplastiek, kan het echter niet mogelijk zijn om van materiaal te veranderen. In deze gevallen kunnen peroxide-desinfectieoplossingen nuttig zijn. Het kan ook effectief zijn om dagelijks 30 seconden een reinigingsmiddel op alcoholbasis te gebruiken (Miraflow, Novartis) of een tweecomponentenreiniger met natriumhypochloriet en kaliumbromide (Progent, Menicon) gedurende 30 minuten één tot twee keer per week.
Presentatie van GPC
GPC met contactlenzen kan op elk moment van enkele weken tot meerdere jaren na het begin van het dragen van de lens worden gepresenteerd. Het is typisch bilateraal, maar kan asymmetrisch zijn qua presentatie. Symptomen van GPC worden geassocieerd met alle soorten contactlenzen (d.w.z. GP, hydrogel, siliconen hydrogel, piggyback, scleraal, prothetisch); daglenzen kunnen echter de beste lensoptie zijn, aangezien het verhogen van de frequentie van het vervangen van contactlenzen ook de incidentie van GPC kan verminderen.17 Symptomen zijn onder meer verhoogde slijmafscheiding, wazig zien, gevoel van vreemd lichaam, overmatige beweging van contactlenzen, verminderde tolerantie van contactlenzen en verminderde draagtijd van contactlenzen.13,15 Shield ulcera zijn afwezig, in tegenstelling tot VKC.
Jeuk, een indicatie van een echte allergische aandoening, is doorgaans ook niet aanwezig in GPC. Allergieën spelen echter wel een rol: in een onderzoek van Donshik was gelijktijdige allergie aanwezig bij meer dan 26% van de patiënten met GPC, en degenen met allergische aandoeningen hadden ernstigere tekenen en symptomen dan niet-allergische personen.14
Recent onderzoek brengt veel ontstekingsmediatoren bij GPC aan het licht. Van patiënten is aangetoond dat ze verhoogde niveaus van chemokinen en cytokinen hebben, zoals IL-8, IL-6, IL-11; macrofaag inflammatoir proteïne-delta; weefselremmer van metalloproteïnases-2 macrofaag-kolonie stimulerende factor; en door monokine geïnduceerde gamma-interferon, eotaxine, pulmonale en door activering gereguleerde CC-chemokinen.18 Bovendien spelen vliezige epitheelcellen (M-cellen) en B-lymfocyten een rol in de pathogenese van CLPC voor de binding en translocatie van antigeen en pathogeen. 19
Behandeling en preventie
Aangezien de pathofysiologie van GPC complex is, met een combinatie van zowel immuun- als mechanische mechanismen, is het belangrijk om deze mechanismen te begrijpen bij zowel de behandeling als de preventie van GPC. , het is verstandig om ons te concentreren op preventie; het identificeren en wegnemen van de oorzaak, zoals lensafzettingen die bijdragen aan een ontstekingsreactie, is dus fundamenteel voor het oplossen van GPC. Omdat zachte contactlens-geassocieerde GPC vaker voorkomt dan GPC als gevolg van gasdoorlatende lensslijtage, kan het overschakelen op een GP-materiaal GPC helpen elimineren.14 Modificatie van de contactlensrand kan ook GPC helpen voorkomen of elimineren. Patiënten moeten ook worden geïnformeerd over de juiste gewoonten voor lensverzorging en handhygiëne, aangezien deze kunnen helpen bij het voorkomen van oppervlakteafval op contactlenzen dat kan leiden tot GPC.
Frequentere vervanging van contactlenzen, met name daglenzen, kan ook de incidentie van GPC verminderen. In een in 1999 gepubliceerde studie waarin 47 contactlensdragers werden geëvalueerd, was GPC aanwezig bij 36% van de patiënten bij wie het schema voor het vervangen van contactlenzen langer dan vier weken duurde, vergeleken met 4,5% van degenen die vaker dan eens in de vier weken van contactlenzen wisselden.20 GPC beperkt nog steeds het vermogen van sommige patiënten om contactlenzen te dragen, zelfs ondanks frequentere vervangingsintervallen en nieuwe lensmaterialen.
Het probleem behandelen
Tijdelijke stopzetting van het dragen van contactlenzen gedurende één tot drie weken kan voldoende zijn om de symptomen van GPC te verminderen, hoewel het maanden kan duren voordat papillen zijn verdwenen. Overstappen op een vaker vervangen contactlens is nuttig om de incidentie van GPC te minimaliseren zodra de patiënt het dragen van contactlenzen hervat.
Topische steroïden zoals Lotemax (loteprednol etabonate, Bausch + Lomb) kunnen worden gebruikt om de ontsteking te behandelen die gepaard gaat met ernstigere GPC. Langdurig gebruik van lokale steroïden kan echter mogelijke bijwerkingen hebben, zoals verhoogde intraoculaire druk, glaucoom en cataract. Antihistamine / mestcelstabilisatoren kunnen ook worden gebruikt; deze zijn echter van beperkt nut, aangezien GPC niet primair een door mestcel veroorzaakte respons is zoals seizoensgebonden allergische conjunctivitis. Eerst en vooral is het echter belangrijk om het dragen van contactlenzen stop te zetten totdat GPC verbetert. verbetert.
Bij hechtinggerelateerde GPC en blootstelling aan sclerale gesp, is een gelokaliseerd gebied van GPC op het superieure tarsale conjuctiva dat over de beledigende hechtdraad ligt, diagnostisch voor GPC. Slijmafscheiding kan worden vastgemaakt aan losse, blootliggende hechtingen. Behandeling van hechtdraadgerelateerde GPC is het verwijderen van de blootliggende hechtingen.
GPC gerelateerd aan prothesen is een combinatie van type I en IV overgevoeligheid, naast chronisch trauma aan het bovenste tarsale bindvlies tijdens het knipperen. Er kan zich slijmlaag vormen op de prothese. De behandelingsaanpak in GPC met betrekking tot prothesen is om de frequentie van verwijdering, reiniging en polijsten van de prothese te verhogen. Antihistaminica / mestcelstabilisatoren kunnen ook worden gebruikt indien geïndiceerd, maar mogen niet de primaire behandeling zijn.
Nu we begrijpen dat GPC een inflammatoire aandoening is die het gevolg is van repetitieve mechanische irritatie en niet een conventionele allergie, kunnen we onze tools in de klinische praktijk gebruiken om een betere diagnose te stellen en GPC te voorkomen.
Dr. Barnett is hoofdoptometrist bij het UC Davis Medical Center, waar ze gespecialiseerd is in aandoeningen van het voorste segment en speciale contactlenzen. Ze geeft lezingen en publiceert uitgebreid over droge ogen, aandoeningen aan het voorste segment, contactlenzen, collageenverknopen en het creëren van een gezonde balans tussen werk en privé voor vrouwen in de optometrie. Ze is lid van de besturen van Women of Vision, het Gas Permeable Lens Institute en de Scleral Lens Education Society.