Oorspronkelijke redacteur – Marlies Verbruggen
Topbijdragers -Andeela Hafeez, Marlies Verbruggen, Edema Emmanuel, Kim Jackson en Richard Benes
Inleiding
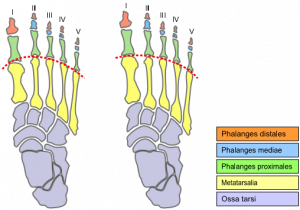
Vector-gegenereerde afbeelding die een voet vergelijkt met (links) en zonder (rechts) Mortons teen. De stippellijn geeft de gewrichtspositie aan.
De teen van een Morton, ook wel Mortons voet of Griekse voet of Koninklijke teen genoemd, wordt gekenmerkt door een langere tweede teen. Dit komt doordat het eerste middenvoetsbeentje, achter de grote teen, is kort vergeleken met het tweede middenvoetsbeentje, ernaast. Het langere tweede middenvoetsbeentje plaatst het gewricht aan de basis van de tweede teen (het tweede middenvoetsbeentje of MTP-gewricht) verder naar voren. Het is een soort brachymetatarsie. p> Brachymetatarsie is een aandoening waarbij de middenvoetsbeentje fysis voortijdig sluit, waardoor een pathologisch verkorte middenvoetsbeentje lengte ontstaat. Het kan elk van de vijf middenvoetsbeentjes van de voet aantasten en het kan bilateraal zijn. Brachymetatarsie van het eerste middenvoetsbeentje staat ook bekend als ‘Morton’s syndroom of teen ”
Mortons teen is een beetje misleidend, omdat deze toestand niet echt een lange teen is, wat betekent dat de vingerkootjes (teenbeenderen). Het is de relatieve lengte van de middenvoetsbeentjes, met name de relatieve lengteverschil e tussen de eerste en tweede die deze voetvorm definieert.
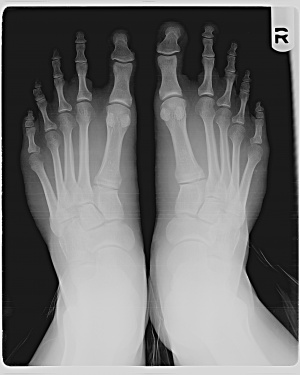
Röntgenfoto van een patiënt met Mortons teen.
Geschiedenis
De naam is afgeleid van de Amerikaanse orthopedisch chirurg Dudley Joy Morton (1884-1960) die het oorspronkelijk beschreef als onderdeel van Mortons triade (ook bekend als Mortons-syndroom of Mortons-voetsyndroom) een aangeboren kort eerste middenvoetsbeentje, een hypermobiel eerste middenvoetsbeentje en eelt onder de tweede en derde middenvoetsbeentjes.
Epidemiologie
Tachdjian gerapporteerd dat het eerste middenvoetsbeentje het meest aangetaste middenvoetsbeentje is, hoewel de incidentie 1 op 10.000 bleek te zijn, terwijl een meerderheid van andere podotherapeutische en orthopedische auteurs beweert dat de vierde brachymetatarsie de meest voorkomende is.
De grootste reeks onderzoeken, die uit Japan komt, meldt dat de incidentie van het Morton-syndroom ergens tussen 1 op 1820-4586 (0,022% -0,05%) ligt, en dat bilaterale aangeboren brachymetatarsie 72 is %.
Er is een sterke aanleg voor vrouwen tot mannen in de meeste podotherapeutische en orthopedische literatuur. De gemiddelde verhouding is 25: 1 en de meerderheid van de bestudeerde populatie is tussen de 5 en 14 jaar oud.
Etiologie
De etiologie van Mortons teen kan zijn geassocieerd met idiopathische aangeboren aandoeningen en verworven aandoeningen Idiopathische aangeboren aandoeningen kunnen aandoeningen omvatten zoals erfelijke vroege sluiting van de epifysairschijf, geassocieerde aangeboren aandoeningen zoals de syndromen van Down, Turner, Larsen, Albright, pseudohypoparathyreoïdie, poliomyelitis, dystrofische dysplasie, meervoudige epifyse en myositis ossificans.
Verworven aandoeningen kunnen trauma, neurotrofische aandoening, blootstelling aan straling, chirurgische resectie van de metatarsale kop, infectie of osteochondrose omvatten.
De teen van Morton kan zich dus presenteren met één of beide problemen die het eerste middenvoetsbeentje kunnen aantasten.
1. Het eerste middenvoetsbeentje is korter dan het tweede middenvoetsbeentje.
2. Hypermobiliteit of instabiliteit van het eerste middenvoetsbeentje. Middenvoetsbeentje.
Deze beïnvloeden op hun beurt het normale loopproces en oefenen druk uit op het tweede middenvoetsbeentje tijdens de afzetfase.
Kortheid en / of hypermobiliteit van het eerste middenvoetsbeentje is een tweekoppig monster dat het vermogen van het eerste middenvoetsbeentje vermindert om goed te werken. Het veroorzaakt overpronatie tijdens het lopen en resulteert in meer spanning en spanning, niet alleen op de voet maar ook op het hele lichaam.
Pathofysiologie
Pronatie is de belangrijkste term die wordt gebruikt in de bespreking van hoe de voet werkt. De meest voorkomende reden dat mensen voetproblemen hebben, is te wijten aan een abnormale hoeveelheid pronatie. Mortons Toe zorgt ervoor dat een persoon een abnormale of overpronatie krijgt. Het is deze pronatie die de uiteindelijke oorzaak of bijdragende factor is aan de meeste problemen, niet alleen van de voet maar ook van het hele lichaam.
Pronatie is een reeks bewegingen die de voet moet maken om voor ons om goed te lopen. Maar zo eenvoudig is het niet.
Er zijn twee soorten pronatie van de voet,
1. normale pronatie, of
2. abnormale of overpronatie
Normale pronatie is een reeks bewegingen die de voet moet hebben om de schok van het ontmoeten van de grond te absorberen. Het moet dit kunnen om zich aan te passen en aan te passen aan de nieuwe loopvlakken die het zojuist heeft ontmoet.Deze aanpassing zou slechts een fractie van een seconde moeten duren om de voet te laten vertragen; absorbeer de schokken van uw lichaamsgewicht om u aan te passen aan het loopoppervlak. Op dit moment vindt normale pronatie plaats en wordt de voet een “zak met botten” genoemd vanwege zijn vermogen om zich aan te passen aan de nieuwe loop- of loopoppervlakken. Onderdeel van dit proces om een “zak met botten” te worden is dat de boog begint af te vlakken en naar de grond rolt. Normale pronatie zou niet langer dan een moment moeten duren voordat de voet zich kan aanpassen. Als deze aanpassingen langer duren, zal de voet abnormaal proneren en zichzelf corrigeren. Dit is het begin van een “kettingreactie” die de voet onder veel abnormale spanning en spanning plaatst, waardoor eeltknobbels, hielspoor plantaire fasciitis, likdoorns, eelt, ingegroeide teennagel en tal van andere voetproblemen ontstaan.
Overmatige of abnormale pronatie treedt op wanneer de voet nog aan het proneren is, terwijl dat niet zou moeten. Zodra de voet zich heeft aangepast aan de grond, moet de voet stoppen met proneren en zich beginnen te stabiliseren of zichzelf te vergrendelen. Deze vergrendeling wordt Supinatie genoemd en wordt het tegenovergestelde van pronatie. Supinatie moet plaatsvinden zodat de voet een “stijve hefboom *” kan worden (het tegenovergestelde van “zak met botten”) om ons lichaam te ondersteunen wanneer we ons van de grond afzetten en ons voortstuwen voor onze volgende stap. Bij Supination gaat de voetboog omhoog (in plaats van naar beneden zoals bij pronatie) zodat het de nokhendel kan worden. Maar als je te sterk proneert en je bent nog steeds een “zak met botten en niet de stijve hendel wanneer u zich van de grond afzet, zullen uw voet en lichaam proberen om de overpronatie te stoppen door compensatie.
Deze compensatie plaatst de botten, spieren, pezen, ligamenten en andere structuren onder een enorme hoeveelheid abnormale spanning en spanning, niet alleen van de voet maar van het hele lichaam . Het is deze abnormale stress die wordt veroorzaakt doordat het lichaam probeert te compenseren en dat is het begin van de meeste van onze voeten en lichaamsbrede problemen. Een kort eerste middenvoetsbeentje en / of hypermobiliteit van het eerste middenvoetsbeentje kan leiden tot een gebrek aan goede stabilisatie van de voorvoet, op het kritieke moment waarop de voet een ‘nokhefboom’ moet zijn om van de grond te kunnen duwen Deze instabiliteit zal de voet dwingen om te compenseren in zijn poging om die “nokhefboom” te worden.
Bijbehorende problemen:
Van deze voetstructuur is bekend dat deze problemen met het bewegingsapparaat veroorzaakt en bestendigt. Problemen beginnen met de voeten en de lijst is lang.
Voetpijn
- Metatarsalgie (pijn in de bal van de voet)
- Mortons neuroom
- Middenvoetsbeentje stressfracturen
- Plantarfasciitis
- Eelt
- Bunion Hammer, klauw en mallet tenen
Pijn in de onderste extremiteit
- Enkelpijn – Zwakke enkels
- Scheenbeenspalken
- Strakke, pijnlijke en vermoeide kuitspieren
- Kniepijn
- Strakke IT-banden
- Runnersknie (chondromalacie)
- Gebroken Meniscus
- ACL-tranen
- Ischiaspijn
- Artritis
Rug- en Nek
- Scoliose & Thoracale hyperkyfose
- SI-gewrichtspijn
- Ischias (Piriformis-syndroom)
- Lage rugpijn
- Pijn in de bovenrug en schouder
- Nekpijn (houding met het hoofd naar voren)
Behandeling
Er zijn verschillende behandelingen mogelijk in staat tot conservatieve behandeling en chirurgische correctie van Mortons teen. Voetchirurgie is een laatste redmiddel, geen eerste hulp.
Conservatieve interventie
1. Orthesen: Orthesen met ondersteuning van de voetboog om de voet uitgelijnd te houden, en een middenvoetsbeentje om de belasting van de bal van de voet te verminderen, worden vaak aanbevolen bij de behandeling van deze aandoening.
2. Middenvoetsbeentjes: de basis, eenvoudige behandeling voor Morton’s teen en de meeste daarmee samenhangende problemen, zoals rugpijn, kniepijn, heuppijn, fibromyalgie, artritis en de meeste voetpijn, is met een kussen dat op de bodem wordt aangebracht van uw eerste middenvoetsbeentje dat we het ‘teenkussen’ noemen. Er werd voor het eerst over geschreven door Dr. Morton in 1927.
3. Schoenuitrusting met brede neus: de juiste behandeling van Mortons teen begint met het kiezen van het juiste schoeisel. Schoeisel met een hoge en brede teenbox (teengebied) is ideaal om deze aandoening te behandelen. Het kan nodig zijn om schoenen van een halve maat tot een maat groter te kopen om de langere tweede teen op te vangen. Goed schoeisel in combinatie met een effectieve orthese zal de pijn verlichten die gepaard gaat met Mortons teen.
Taping kan ook worden gebruikt om de hypermobiliteit te verminderen en de transversale boog van de voet te versterken.
Chirurgische interventie
1. Middenvoetsbeenkoppen 2-4 resectie.
2.Proximale ostectomie van middenvoetsbeentjes 2-4, gevolgd door (teflonprothese) implantaatartroplastiek in het eerste middenvoetsbeentje
3. Chiappara-procedure: eerste proximale falanx-verkorting, gecombineerd met verkorting van het proximale aspect van middenvoetsbeentjes 2, 3, 4 en verlenging van mediaal spijkerschrift – waardoor het hallucale interfalangeale gewricht (IPJ) het eerste metatarsofalangeale (MTP) gewricht kan compenseren.