Înțelegerea reacțiilor pupilare este vitală în înțelegerea neuro-oftalmologiei de bază. Este o abilitate necesară în caz de accident ocular, clinici și poate cel mai important, examene. Pentru a începe de la început, pupila este deschiderea centrală a irisului, dimensiunea sa controlând cantitatea de lumină care cade pe retină, variind în diametru de la aproximativ 1-8mm. Mărimea elevilor este rezultatul interacțiunii dintre sistemul nervos simpatic și parasimpatic care alimentează mușchii intrinseci din iris, respectiv dilatatorul și pupilele sfincteriene. Examinarea clinică a elevilor și reflexele pupilare sunt cruciale pentru obținerea unui diagnostic precis al unei probleme clinice.
Reflexele normale ale pupilei
Constricția elevilor
Constricția pupilară este rezultatul activității sistemului parasimpatic și este normal ca răspuns la două tipuri de stimuli; lumina care cade pe fotoreceptorii retinei și efortul de reflex și acomodare.
Reflex de lumină
Constricția pupilelor ca răspuns la lumină implică patru seturi de neuroni. Calea aferentă începe în stratul celular ganglionar al retinei, care dă naștere nervilor optici. Fibrele care părăsesc chiasma optică intră în ambele tracturi optice și se termină în nucleii pretectali. Fiecare nucleu pretectal este legat de nucleul său ipsilateral Edinger-Westphal de neuroni internunciali. Nucleul contralateral Edinger-Westphal este atins prin comisura posterioară.
Această cale duce la reflexul luminii directe și indirecte, deoarece intrarea într-un nerv optic ajunge la ambii nuclei Edinger-Westphal. Fibrele parasimpatice pre ganglionare intră în nervul oculomotor, părăsesc ramura spre oblicul inferior și fac sinapsă în ganglionul ciliar. Fibrele postganglionare rulează în nervii ciliari scurți și intră în iris pentru a furniza pupilele sfincterului (Figura 1).
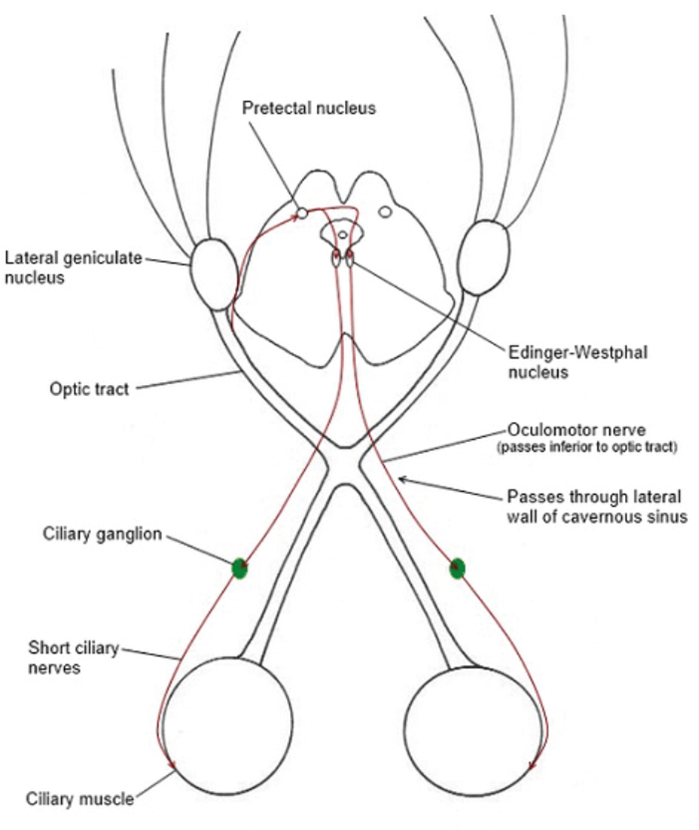
Figura 1 : Reflexul luminos.
Cazare
Odată cu acomodarea, membrul aferent al reflexului trece de la retină la lobul occipital prin corpul geniculat lateral. Membrul eferent trece de la lobul occipital la creierul mediu, unde unele fibre activează nucleul Edinger-Westphal, precum și celulele de vergență în formațiunea reticulară. Viziunea nu este necesară pentru a realiza acomodarea. Stimularea bilaterală de la zona cortexului pre-striat 19 la nucleele Edinger-Westphal va face același truc. Acest lucru are ca rezultat trei răspunsuri: mușchii ciliari se contractă, relaxând zonulele determinând cristalinul să devină mai globular, crescând puterea de refracție. În același timp, pupilele sfincterului se contractă eliminând trecerea luminii prin partea periferică mai subțire a lentilei. Creșterea tonului rectal medial cauzând convergența celor doi ochi.
Dilatarea elevilor
Dilatarea elevilor, pe de altă parte, este rezultatul activității simpatice. Calea simpatică începe cu neuronul central din hipotalamusul posterior care, pe măsură ce coboară, este unit în pons și în medulă de către fibrele ipsilaterale care coboară din formațiunea reticulară. Neuronul pre-ganglionar iese din prima rădăcină a nervului ventral toracic pentru a intra în lanțul simpatic paravetebral, care se îndreaptă până la ganglionul cervical superior. Fibrele post-ganglionare se deplasează de-a lungul arterei carotide externe și interne. Unele dintre fibrele simpatice se alătură diviziunii oftalmice a nervului trigemen în sinusul cavernos, apoi o lasă în nervul ciliar lung pentru a furniza pupilele dilatatoare (Figura 2). Această cale asigură, de asemenea, mușchiul Muller al pleoapelor și glandele sudoripare ale feței. În răspunsul îndepărtat sau în prezența anxietății, stresului sau fricii, elevii se dilată prin această activitate simpatică.
Figura 2: Reflexul de dilatație pupilară.
Examinare
Examinarea elevilor
Pasul 1 – Comparați dimensiunile elevilor în lumină și întuneric. Elevii trebuie examinați în lumină și apoi în întuneric. O comparație a dimensiunii, simetriei și formei elevilor la ambii ochi este crucială. Puneți pacientul să-și fixeze ochii într-un punct îndepărtat pentru a începe, apoi să observe pupilele printr-o iluminare laterală.
Anisocoria este o inegalitate în mărimea elevilor. Anisocoria fiziologică apare la aproximativ 25% dintre indivizi, dar diferența de mărime nu trebuie să fie mai mare de 1 mm. O diferență mai mare decât aceasta este anisocoria patologică. Pupila patologică este cea cu reactivitate deficitară – fie nu se constrânge bine la lumină, fie se dilată slab în întuneric. Astfel, cel mai mare elev din lumină sau cel mai mic elev din întuneric ar trebui să fie principalul suspect în determinarea care este pupila anormală.
Pasul 2 – Reflexele de lumină directe și consensuale.Un reflex luminos normal are ca rezultat constricția ambilor elevi la lumină (reflex direct și consensual). Mai întâi testați reflexul luminii directe – un elev normal se va constrânge atunci când lumina este direcționată către acesta. Cu toate acestea, observați celălalt ochi – celălalt elev se va contracta chiar și fără expunere la lumină (reflex de lumină consensual). În acest mod pot fi stabilite defecte ale căilor aferente sau eferente ale reflexului luminos.
Pasul 3 – Test de lanternă oscilantă / defect relativ pupilar aferent. Acest test este utilizat pentru a detecta un defect aferent. Când lumina este strălucită pe partea normală, pupila se constrânge, dar când lumina este mutată rapid pe partea anormală, pupila respectivă se va dilata. Când lumina este mutată înapoi la pupila normală din nou, pupila respectivă se va restrânge din nou, deoarece nu a existat un reflex consensual de la pupila anormală. Acest semn clinic este cunoscut ca un defect pupilar relativ aferent (RAPD).
Chiar și în prezența unei boli bilaterale a nervului optic, un RAPD poate fi încă detectat, deoarece în majoritatea cazurilor, leziunile nu vor fi egale: astfel nervul optic cu leziuni mai mari se va manifesta într-un RAPD. În cazuri excepționale, când gradul de afectare a ambilor nervi optici este foarte similar, ambii elevi vor prezenta reacții lente la lumină. Cauzele RAPD includ: tulburări ale nervului optic (compresie a nervului optic, nevrită optică), compresie a chiasmei, dezlipire de retină, leziune maculară mare unilaterală sau glaucom unilateral avansat.
Pasul 4 – Cazare. În cele din urmă, acomodarea poate fi testată cerându-i pacientului să se fixeze într-un punct îndepărtat și apoi rugându-i să își schimbe focalizarea rapid către un obiect apropiat. În mod normal, elevii se strâng și ochii converg în timp ce se fixează pe un obiect apropiat. La examene, dar cu siguranță nu în viața reală, elevii care se restrâng prin acomodare, dar nu prin stimularea directă a luminii, dacă se datorează neurosifilisului, sunt numiți elevi Argyll Robertson. Vă garantez că nu veți vedea niciodată un astfel de caz în întreaga dvs. carieră, dar veți fi pedepsiți de examinatori pentru că nu știți acest lucru.
Condiții cu dimensiunea patologică a elevilor:
Un singur elev mare
Pupila tonică a lui Adie
Pupila tonică a lui Adie este o anisocorie în care pupila anormală este mai mare și nu se restrânge la lumină, ci se limitează încet la acomodare (Figura 3).

Figura 3: Un pacient cu pupila lui Adie pe partea stângă.
Aceasta este denumită o disociere aproape de lumină . Elevul prezintă de obicei o constricție lentă la un efort prelungit de aproape și o re-dilatare lentă la distanță. Se datorează deteriorării fibrelor post-ganglionare ale căii parasimpatice. La 90% dintre pacienți, se prezintă inițial unilateral, dar adesea devine bilateral. În cele din urmă, elevul devine tonic cu timpul și chiar miotic, așa-numitul „mic bătrân pupilă al lui Adie”. Această afecțiune afectează de obicei femeile și poate fi cauzată de infecții virale, diabet sau traume, dar este adesea idiopatică. Dacă sunt prezente reflexe tendinoase reduse, se numește sindrom Holmes Adie. Diagnosticul este confirmat de hipersensibilitatea la denervare la agenți colinergici slabi (0,125% pilocarpină), o pupilă anormală se va constrânge în timp ce o pupilă normală rămâne neafectată.
Glaucom acut de închidere cu unghi
Acest lucru se întâmplă când unghiul camerei anterioare este închis mecanic prin aglomerarea irisului periferic atunci când pupila este semidilatată. Acest lucru s-ar putea datora unei tumori intraoculare, formării de sinechii anterioare sau sinechii posterioare după uveită sau glaucom rubeotic cauzată de proliferarea fibrovasculară în unghiul camerei secundar ischemiei retiniene (diabet și ocluzia venei centrale a retinei clasic). Această afecțiune este o urgență oculară, adesea suspectată doar din istorie, dar trebuie confirmată prin examinarea cu lampă cu fantă. Un pacient cu această afecțiune va trebui trimis imediat la oftalmolog. Medicamentele care scad presiunea intraoculară, mioticele topice și picăturile de glaucom sunt utilizate pentru scăderea presiunii oculare, iar acești pacienți pot fi incluși pentru o iridotomie sau o iridectomie periferică. paralizia poate fi completă sau parțială. O paralizie completă a celui de-al treilea nerv este evidențiată de o pupilă complet dilatată, ochi complet răpit „în jos și afară”, ptoză completă și nicio constricție la lumină sau acomodare. Puteți confirma că leziunea se află pe calea eferentă strălucind lumină în acel ochi și observând că elevul nu se restrânge, dar reflexul luminos consensual în pupila contralaterală este intact. Cauzele includ infarctul microvascular – ocluzia vasei nervorului (riscuri: hipertensiune arterială diabet, ateroscleroză), leziune compresivă (anevrism, tumoră) sau datorată traumei. Într-o paralizie parțială a celui de-al treilea nerv, simptomele nu sunt atât de severe, dar ar putea fi un semn al unei urgențe iminente.Creșterea rapidă a presiunii intracraniene care rezultă dintr-un hematom acut extradural sau subdural, comprimă adesea al treilea nerv împotriva creastei osului temporal petros. Fibrele parasimpatice sunt așezate superficial și, prin urmare, primele care suferă, determinând pupila să se dilate progresiv pe partea afectată. Dilatarea pupilară este o indicație urgentă pentru decompresia chirurgicală a creierului și aproape întotdeauna este indicată o angiogramă computerizată (CT) care caută anevrisme intracraniene.
Pupilă mică unică
Sindromul Horner
Sindromul Horner este o afecțiune care afectează calea simpatică care furnizează fața și ochiul. Acest lucru are ca rezultat o ptoză ușoară, o pupilă miotică obișnuită cu dilatare a pupilei, anhidroză și pseudoenoftalmos (datorită ptozei și fisurii palpebrale mai mici – vezi Figura 4).

Figura 4: Un pacient cu sindrom Horner pe partea stângă.
Verificați fața dacă nu există transpirații afectate pe aceeași parte (poate fi mai ușor să constatați aceste informații din istoric). Examinați culoarea irisului. Heterocromia irisului cu o culoare mai deschisă pe partea afectată va indica un sindrom Horner congenital. O stimulare simpatică deficitară în copilărie are ca rezultat afectarea depunerii de melanină de către melanocite în stroma superficială a irisului.
„Nu uitați să solicitați în mod specific orice istoric de traumatism la nivelul ochi, inclusiv traume chirurgicale. O forță contondentă a ochiului poate determina uveea anterioară să susțină leziuni structurale și / sau funcționale. ”
Sindromul Horner poate fi confirmat cu testul de cocaină . Cocaina topică cu zece la sută dilată un elev normal, deoarece previne recaptarea norepinefrinei din sinapsa post-ganglionară, rezultând o supraestimulare la sinapsă și dilatarea pupilei. În sindromul Horner, există o deficiență a norepinefrinei la sinapsă, rezultând o dilatare slabă a pupilei afectate. O anisocorie post-cocaină mai mare de 0,8 mm confirmă pupila lui Horner pe partea pupilei mai mici. Majoritatea cazurilor de sindrom Horner sunt inofensive, dar în unele cazuri pot fi sinistre, de exemplu d carcinom, un carcinom bronhogen al vârfului plămânului (tumora Pancoast), anevrismul arterei carotide, disecția arterei carotide, tulburări limfoproliferative sau leziuni ale plexului brahial. În practică, este aproape imposibil să te apuci de cocaină, deci o alternativă la îndemână este „testul iopidinei” care utilizează apraclonidina, un agonist adrenergic slab care inversează anizocoria cauzată de sindromul Horner prin hipersensibilitate la denervare.
Uveita anterioară
Un pacient cu un ochi roșu unilateral, dureros, cu tulburări de vedere și un elev mic neregulat, cel mai probabil suferă de uveită anterioară. Diagnosticul se poate face cu ușurință la examinarea cu lampă cu fantă: un episod acut va arăta injecție ciliară, praf endotelial, celule apoase, celule vitroase anterioare și în cazuri severe hipopion și sinechii posterioare. Episoadele recurente de uveită anterioară vor avea ca rezultat o pupilă mitotică neregulată nedureroasă care nu se dilată în întuneric. La examinarea lămpii cu fanta, se pot observa depuneri de pigmenți pe cristalin, cheratoprecipitați și, în unele cazuri, vor fi prezenți și noduli iris și atrofie.
Pupila mică bilaterală
Iatrogenă
Utilizarea picăturilor pentru ochi trebuie întotdeauna luată în considerare atunci când este prezentată cu pupile bilaterale restrânse sau dilatate. De exemplu, miotice precum pilocarpina pot fi în tratamentul glaucomului. Midriaticele cu acțiune scurtă sunt utilizate pentru a îmbunătăți examinarea cristalinului, a vitrosului și a fundului. Midriaticele sunt, de asemenea, utilizate în tratamentul uveitei acute, în special a iridociclitei și a defectelor epiteliale corneene severe, pentru ameliorarea spasmului mușchiului ciliar și a sfincterului irisului și descompunerea / prevenirea formării sinechiilor posterioare. Următoarele sunt o listă de medicamente topice obișnuite:
Mydriatics:
– Antagoniști colinergici
- Atropină
- Ciclopentolat
- Tropicamidă
– Agonist adrenergic
- Fizostigmină
- Neostigmină
-
Familiarizați-vă cu variațiile elevilor normali și cu reflexele lor.
-
Anisocoria mai mare de 1 mm trebuie întotdeauna pusă sub semnul întrebării / investigată în continuare.
-
Aveți un prag scăzut pentru testări și imagini suplimentare.
- Fenilefrină>
Miotică:
– Colinergic
- Pilocarpină>
– Anticolinesterază
Traumatism
Când luați un istoric de la un pacient cu anomalii ale elevilor, nu uitați să solicitați în mod specific orice istoric de traumatism ocular, inclusiv traumatism chirurgical. O forță contondentă a ochiului poate determina uveea anterioară să susțină leziuni structurale și / sau funcționale. Irisul poate fi comprimat tranzitoriu împotriva suprafeței anterioare a cristalinului printr-o forță anteroposterioră severă, cu rezultatul imprimării pigmentului de la marginea pupilară. Mioza tranzitorie însoțește compresia.
Orice fel de traumatism care provoacă leziuni ale sfincterului irisului poate duce la midriază traumatică, care poate fi temporară sau permanentă – elevul va reacționa lent sau deloc la lumină sau acomodare, dar reflexul consensual în celălalt ochiul va fi prezent. Iridializa este o dehiscență a irisului din corpul ciliar la rădăcina sa. Pupila rezultată are în mod tipic D, iar dializa este văzută ca o zonă biconvexă întunecată lângă limb.
Concluzie
Examinarea pupilelor și a reflexelor pupilare sunt cruciale pentru obținerea unui diagnostic precis. a unei probleme oftalmologice și a multor alte condiții sistemice. Este o examinare relativ simplă, care poate fi efectuată la majoritatea paturilor de pat și este o abilitate pe care toți medicii ar trebui să o aibă.
Referință
LUAȚI MESAJUL DE ACASĂ
