Qu’est-ce que le SIADH?
Le syndrome de sécrétion inappropriée d’hormone antidiurétique (SIADH) est caractérisé par une sécrétion excessive d’hormone antidiurétique (ADH) de la glande pituitaire postérieure ou d’une autre source. L’ADH contrôle la réabsorption d’eau via son effet sur les néphrons rénaux, provoquant la rétention d’eau (mais pas la rétention de solutés). En augmentant la rétention d’eau, l’ADH aide à la dilution du sang, diminuant la concentration de solutés tels que le sodium.
Physiologie
Normale
1. L’ADH (également connue sous le nom de vasopressine) est produite par l’hypothalamus en réponse à une osmolalité sérique accrue.
2. L’ADH est transporté de l’hypothalamus à la glande pituitaire postérieure.
3. L’ADH est libéré dans le système circulatoire via la glande pituitaire postérieure.
4. L’ADH se déplace ensuite vers les reins, où il se lie aux récepteurs ADH sur les tubules distaux contournés.
5. La liaison de l’ADH à ces récepteurs amène les canaux d’aquaporine-2 à se déplacer du cytoplasme vers la membrane apicale des tubules. Ces canaux d’aquaporine-2 permettent à l’eau d’être réabsorbée hors des conduits collecteurs et de retour dans la circulation sanguine. Cela entraîne à la fois une diminution du volume et une augmentation de l’osmolalité (concentration) de l’urine excrétée.
6. L’eau supplémentaire qui a été réabsorbée rentre dans le système circulatoire, réduisant l’osmolalité sérique.
7. Cette réduction de l’osmolalité sérique est détectée par l’hypothalamus et entraîne une diminution de la production d’ADH.
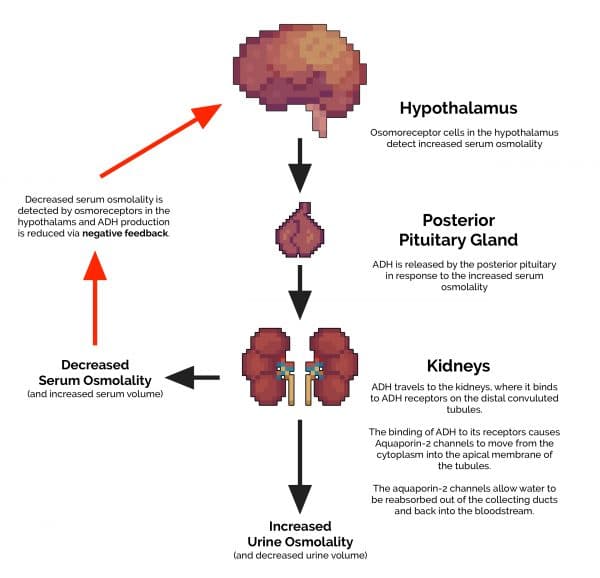
Physiologie dérangée dans le SIADH
Différence importante entre la physiologie normale et ce qui se passe au SIADH est l’absence d’un mécanisme efficace de rétroaction négative. Il en résulte une production continue d’ADH, indépendante de l’osmolalité sérique. En fin de compte, cela conduit à des niveaux anormalement bas de sodium sérique et des niveaux relativement élevés de sodium urinaire, donnant lieu aux caractéristiques cliniques associées au SIADH.
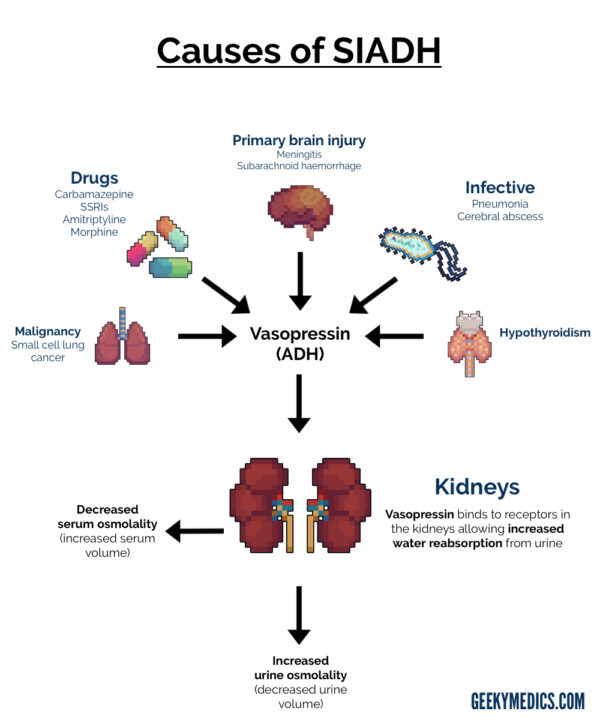
Quelles sont les causes du SIADH?
Il existe de nombreuses causes potentielles du SIADH, notamment:
Caractéristiques cliniques
Symptômes
Les symptômes du SIADH varient en fonction à la fois de la gravité de l’hyponatrémie et la vitesse à laquelle elle se développe:
- Hyponatrémie légère: nausées, vomissements, maux de tête, anorexie et léthargie.
- Hyponatrémie modérée: crampes musculaires, faiblesse, confusion et ataxie.
- Hyponatrémie sévère: somnolence, convulsions et coma.
Les symptômes du SIADH varient en fonction de la vitesse à laquelle l’hyponatrémie se développe. Une hyponatrémie légère peut provoquer des symptômes significatifs si la baisse de sodium est aiguë, tandis que les patients souffrant d’hyponatrémie chronique peuvent avoir des concentrations sériques de sodium très faibles tout en étant totalement asymptomatiques. On pense que cela est dû à un processus compensatoire appelé adaptation cérébrale, dans lequel les cellules cérébrales adaptent leur métabolisme pour faire face à des taux de sodium anormaux. L’adaptation cérébrale ne peut avoir lieu que si la modification de la concentration de sodium est progressive, expliquant les symptômes les plus sévères associés à l’hyponatrémie aiguë et les symptômes potentiellement moins sévères associés à l’hyponatrémie chronique.1
Signes cliniques
Les signes cliniques du SIADH peuvent également varier considérablement, en fonction du taux de changement de la concentration sérique de sodium.
Les signes cliniques du SIADH peuvent inclure: 2
- Diminution du taux de conscience
- Déficience cognitive: perte de mémoire à court terme, désorientation et confusion.
- Crises focales ou généralisées
- Hernie du tronc cérébral (hyponatrémie aiguë sévère) entraînant le coma et arrêt respiratoire.
- Hypervolémie: œdème pulmonaire, œdème périphérique, élévation de la pression veineuse jugulaire et ascite.
Investigations
État hydrique
Évaluer l’état hydrique du patient pour identifier la déshydratation clinique et / ou biochimique:
- Les patients atteints de SIADH sont t ypiquement euvolémique ou hypervolémique (c.-à-d. non déshydraté).
- En cas de déshydratation, cela peut suggérer une autre cause d’hyponatrémie (par exemple, liée aux diurétiques, insuffisance rénale).
Tests sanguins
Sodium sérique: faible en SIADH (< 130 mmol / L).
Osmolalité plasmatique: réduite en SIADH (en raison d’une faible teneur en sodium sérique) .
TFT:
- L’hypothyroïdie est une cause potentielle de SIADH.
- Une T3 réduite et une TSH élevée suggéreraient ce diagnostic.
Cortisol sérique: doit être vérifié pour exclure la maladie d’Addison comme cause d’hyponatrémie (le cortisol est réduit dans la maladie d’Addison).
Tests d’urine
Osmolalité urinaire: chez les individus en bonne santé, si l’osmolalité sérique est faible, l’osmolalité urinaire doit également l’être car les reins doivent travailler dur pour retenir le soluté. Dans le SIADH, l’excès d’ADH entraîne une rétention d’eau, mais pas une rétention de soluté. En conséquence, une urine concentrée qui est relativement riche en sodium est produite, malgré une faible teneur en sodium sérique.
Urine sodique: élevée en SIADH, malgré une faible concentration sérique de sodium.
Imagerie
Radiographie thoracique et / ou TDM thoracique: utilisée pour exclure les causes de SIADH (par exemple, cancer du poumon à petites cellules, pneumonie atypique).
Diagnostic
Le les caractéristiques suivantes doivent être présentes pour qu’un diagnostic de SIADH soit établi: ³
- Hyponatrémie
- Faible osmolalité plasmatique
- Osmolalité urinaire élevée de manière inappropriée (c.-à-d. que l’osmolalité plasmatique)
- Urine > 40 mmol / L malgré un apport salin normal
- Euvolémie
- Thyroïde et fonction surrénalienne
Gestion
La gestion du SIADH varie en fonction de la cause sous-jacente. La prise en charge définitive consiste à traiter la cause sous-jacente du SIADH.
Restriction hydrique
La restriction hydrique est une stratégie de prise en charge courante utilisée pour augmenter les concentrations sériques de sodium, au moins temporairement, tandis que la cause sous-jacente est recherchée et traités. Cette stratégie dépend fortement de la coopération des patients avec le plan de traitement car la restriction hydrique peut être difficile pour les patients.
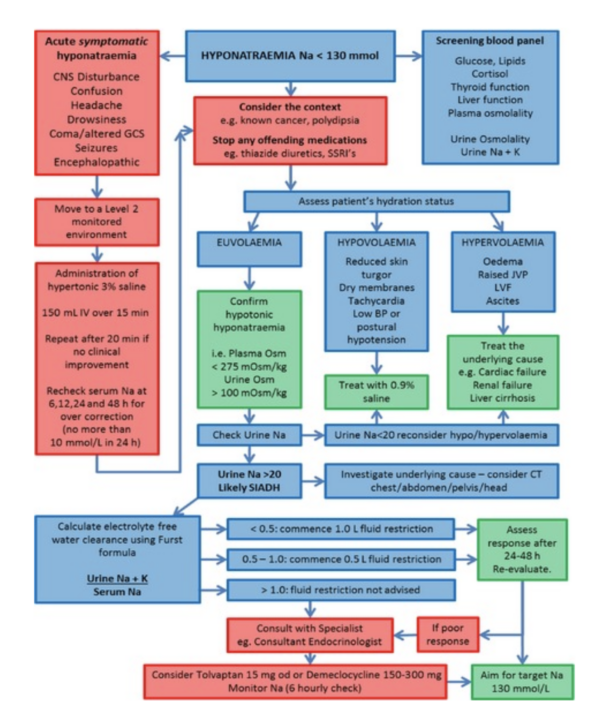
L’algorithme de gestion ci-dessous donne un aperçu des lignes directrices actuelles sur la gestion du SIADH.3