Introdução
A lamotrigina representa uma opção válida no tratamento do transtorno bipolar.1 Pacientes com transtorno bipolar passam quase 40% de suas vidas em uma fase depressiva e os efeitos mais importantes da lamotrigina residem na prevenção da depressão bipolar.2 Outras vantagens da lamotrigina incluem sua boa tolerância, perfil cognitivo favorável e adesão do paciente.3 Este perfil é particularmente útil para pacientes bipolares, dada sua baixa taxa de adesão ao tratamento.4 No entanto, seu uso tem sido limitado devido ao risco de reações dermatológicas potencialmente graves, principalmente síndrome de Stevens-Johnson e necrólise epidérmica tóxica.5 Os fatores de risco conhecidos para este tipo de reação incluem rápido aumento da dosagem, uso concomitante de ácido valpróico, história prévia de erupção cutânea associada a anticonvulsivantes, ser do sexo feminino e ter menos de 13 anos.6,7 Quando introduzido com o aumento gradual padrão i Na dosagem, a taxa de reações cutâneas graves com lamotrigina tem diminuído de 1% para 0,1–0,01% .8 No entanto, a taxa de reações cutâneas benignas não mudou, permanecendo entre 8% e 11% .9 O aparecimento de uma reação benigna A erupção cutânea é um problema para os médicos, que têm poucas alternativas terapêuticas à sua disposição que sejam eficazes no tratamento da depressão bipolar. Para evitar essa reação adversa, uma série de precauções foi identificada para pacientes que iniciam seu tratamento com lamotrigina, 10 sem ter sido capaz de reduzir a taxa de aparecimento, conforme demonstrado em estudo randomizado recente.11 Restabelecimento do tratamento com lamotrigina com titulação de dose mais lenta é uma estratégia habitualmente usada quando surge uma erupção. Geralmente começa com 5mg / dia, desde que seu uso seja clinicamente justificado. No entanto, não existem estudos em larga escala que identifiquem marcadores específicos e confiáveis, o que possibilitaria prever com antecedência o fracasso ou o sucesso dessa estratégia. No presente estudo, foram detalhados alguns marcadores que predizem eventos adversos ao restabelecer o tratamento com lamotrigina após o aparecimento de erupção cutânea. Isso foi realizado por meio de um estudo de casos abertos e uma revisão da literatura existente.
Série MethodCase
Após um período de eliminação de 5 meias-vidas com qualquer medicação psicotrópica anterior tomada pelo participante, o tratamento com lamotrigina foi iniciado para avaliar sua eficácia e tolerabilidade no tratamento de transtorno bipolar tipo I e II. Os participantes tinham entre 18 e 57 anos e cumpriam os critérios do DSM-IV para transtorno bipolar tipo I e II. Além disso, eles estavam em uma fase depressiva ou mista de seu transtorno. O transtorno foi confirmado por meio da entrevista clínica DSM-IV. Os pacientes tiveram um valor ≥20 na Escala de Avaliação de Hamilton para Depressão (17 itens) 12 e um valor ≤12 na Escala de Avaliação de Young Mania.13 Os critérios de exclusão incluíram outro diagnóstico do eixo I, presença de um episódio depressivo maior com duração de 12 meses, uso de substância ou transtorno de dependência (DSM-IV) (exceto nicotina) ou outra doença clínica significativa. O estudo foi aprovado pelo comitê de ética local e realizado de acordo com as normas de boas práticas clínicas. O consentimento informado foi obtido de cada sujeito antes de sua inclusão no estudo.
A ingestão de benzodiazepínicos não foi permitida durante o período de eliminação. Pacientes com transtorno bipolar que desenvolveram erupção cutânea em até 4 meses após o início do tratamento com lamotrigina foram identificados prospectivamente durante 2010 em uma enfermaria psiquiátrica ambulatorial. Para avaliar a intensidade da erupção, foi usada uma escala de 5 pontos, com base na intensidade e localização do surto (Tabela 1) .14
Classificação das lesões de erupção cutânea.
| Grau | Características clínicas de a erupção cutânea / surto |
| Grau 1 | Surto macular ou papular ou eritema sem sintomas relacionados |
| Grau 2 | Surto macular ou papular ou eritema com coceira ou outros sintomas relacionados. Descamação localizada ou outras lesões que cobrem |
| Grau 3 | Eritrodermia generalizada ou surto macular, papular ou vesicular. O peeling cobre ≥50% BSA |
| Grau 4 | Dermatite esfoliativa, ulcerativa ou bolhosa generalizada |
| Grau 5 | Síndrome de Stevens – Johnson grave com risco de vida |
Na Fig. 1, há alguns exemplos de lesões cutâneas de acordo com sua gravidade.Em cada caso, a gravidade do surto foi contrastada com o benefício potencial da lamotrigina. O consentimento informado foi obtido de cada um dos pacientes considerados adequados para a reintegração da lamotrigina. Casos de lesões graus 3–5 foram excluídos devido à possibilidade de desenvolver síndrome de Stevens-Johnson ou necrólise epidérmica. No caso de lesões benignas (grau 1), foi feita uma tentativa de melhorar o rash reduzindo a dosagem de lamotrigina. Se não houvesse melhora, o medicamento era descontinuado e sugerida a possibilidade de reinício do tratamento posteriormente. Pelo menos 2 semanas tiveram que passar após a melhora da erupção antes que o tratamento pudesse ser tentado. Neste ponto, o tratamento começou com uma dosagem de lamotrigina de 5 mg por dia, ou 5 mg em dias alternados para pacientes com tratamento concomitante com ácido valpróico. A dosagem diária foi aumentada em 5 mg a cada 2 semanas até que a dose de 25 mg / dia fosse atingida, quando a titulação continuaria de acordo com as instruções do fabricante.15 Um paciente não seguiu o plano de restabelecimento do tratamento corretamente (titulação mais rápida do que o instruído) ; no entanto, este paciente foi incluído na análise. Para analisar a melhora com lamotrigina, foi usada a escala de Melhoria de Impressão Clínica Global (CGI-I ).16

Exemplos de lesões / surtos de erupção cutânea.
Revisão da literatura sobre Estudos ou ensaios clínicos de reexposição de lamotrigina
Foi realizada uma pesquisa no Medline usando as palavras-chave “lamotrigina” e “erupção” (n = 240). Os resumos foram revisados para identificar os estudos em que a lamotrigina foi reinstaurada após o aparecimento de uma erupção, usando um método mais lento titulação da dose do que no inicial plano (n = 8). Além disso, as referências nos estudos indicados foram revisadas (n = 4). Os dados extraídos das publicações citadas foram avaliados e os surtos foram classificados de acordo com a escala da Tabela 1. Os dados obtidos nesta revisão de literatura foram combinados com a série de casos atual para formar uma metanálise. Uma análise post hoc foi realizada para avaliar se o risco de erupção cutânea ao restabelecer o tratamento com lamotrigina após um surto estava associado à gravidade do surto ou ao intervalo entre o surto inicial e a reintrodução.
Série ResultsCase
Dos 80 pacientes tratados com lamotrigina para transtorno bipolar tipo I ou II, 15 (18,75%) desenvolveram erupção cutânea nos 2 meses seguintes ao tratamento; 10 desses pacientes foram submetidos a uma nova exposição à lamotrigina. A reexposição apresentou resultados adversos em 2 pacientes: 1 desenvolveu erupção cutânea grave de grau 4 e o outro desenvolveu erupção cutânea escamosa de grau 3. Nenhum paciente desenvolveu síndrome de Stevens-Johnson ou necrólise epidérmica durante o tratamento inicial ou a reintrodução da lamotrigina (Tabela 2).
Características dos pacientes submetidos à reintrodução da lamotrigina.
| Assunto | Diagnóstico | Idade | Sexo | Início precipitado (semanas) | Gravidade | Intervalo entre a descontinuação e a nova contestação | Resultado | CGI-I |
| 1 | BP I | 28 | F | 2 | 1 | 14 | + | 2 |
| 2 | Depressão BP II | 45 | F | 2 | 2 | 19 | + | 1 |
| 3 | Depressão BP II | 37 | F | 3 | 2 | 16 | + | 1 |
| 4 | Depressão BP I | 49 | M | 1 | 2 | 17 | + | 2 |
| 5 | BP não especificado | 51 | M | 3 | 2 | 21 | + | 1 |
| 6 | Depressão BP II | 56 | M | 2 | 2 | 16 | + | 2 |
| 7 | BP I | 29 | M | 3 | 1 | 23 | + | 1 |
| 8 | BP II | 37 | M | 2 | 2 | 29 | + | 1 |
| 9 | BP II depressão | 41 | F | 1 | 3 | 28 | – | 5 |
| 10 | Depressão BP II | 53 | F | 1 | 3 | 34 | – | 6 |
Os 5 pacientes que não foram submetidos a reexposição de lamotrigina se recuperaram espontaneamente da erupção cutânea após sua dosagem ser reduzida (n = 1), após terem mudado para outro medicamento (n = 2) ou após se recusarem a continuar tratamento (n = 1). A gravidade da erupção cutânea em pacientes submetidos à nova exposição oscilou entre os graus 1 e 2 (média = 1,75). Os 2 pacientes submetidos a nova exposição com resultados adversos apresentaram erupção cutânea de grau 3. Além disso, após a reintrodução, voltaram a apresentar erupções cutâneas com bolhas potencialmente graves nas costas e na face, além de febre, eosinofilia e bolhas mucosas na cavidade oral, que cederam após tratamento com corticosteroide e suspensão da lamotrigina. Dos pacientes submetidos à reintrodução, 37,5% relataram melhora posteriormente. Esses pacientes também obtiveram resultados de 1 e 2 (melhora e muita melhora) em relação à linha de base após a reintrodução da lamotrigina na meta-análise.
Recuperamos 69 casos extraídos das 12 publicações nas quais uma reintrodução da lamotrigina foi realizada após uma erupção cutânea (Tabela 3) .17–22
Em 18% dos casos, uma reação cutânea apareceu após o tratamento ser restabelecido. A descontinuação resolveu essas reações, mas não foram relatadas reações graves de grau 4 ou 5 sugerindo síndrome de Stevens-Johnson ou necrólise epidérmica tóxica. A maioria eram casos retrospectivos ou prospectivos, enquanto 4 deles eram estudos de caso único.19,21,23,24 Em 30% dos casos, a lamotrigina foi reinstaurada em dose superior a 5mg / dia, devido aos valores inicialmente elevados em doses iniciais de mais de 200mg / dia na primeira semana. A taxa de resultados positivos nestes casos não diferiu daquela encontrada na reintrodução de 5 mg / dia (83% vs 89% respectivamente). A relação entre o risco de erupção cutânea durante a nova exposição e o intervalo de espera, bem como entre o risco e a gravidade inicial da erupção cutânea, foi estudada com uma análise post hoc. Isso incluiu casos previamente publicados que eram apropriados para a análise, obtidos na revisão da literatura (n = 26 para gravidade, n = 48 para intervalo). A taxa de resultados positivos para a reintrodução após uma erupção cutânea benigna (grau 1) foi de 100%. Para erupções cutâneas de grau 2 e 3, as taxas de recidiva foram semelhantes entre si (31,25% e 33,3%, respectivamente). Uma erupção cutânea inicial de grau 3 teve uma taxa de recidiva de 66,7% (Tabela 4).
Os 2 casos atuais que foram submetidos a nova exposição após uma erupção cutânea de grau 3 não apresentaram evolução favorável. Em vez disso, uma erupção cutânea mais grave apareceu com bolhas nas costas, rosto e na cavidade oral, que diminuíram após os 2 pacientes interromperem o tratamento.
Em relação à associação entre a recidiva da erupção cutânea durante a reintrodução e o intervalo entre a interrupção do tratamento e restabelecimento do tratamento com lamotrigina, os resultados indicaram que quanto menor o intervalo, maior o risco de recidiva (fig. 2).Este efeito tornou-se especialmente significativo quando a lamotrigina foi reintegrada em menos de 2 semanas, em comparação com a reintegração após 4 semanas (46% vs 2%, P = 0,001) (Tabela 5).
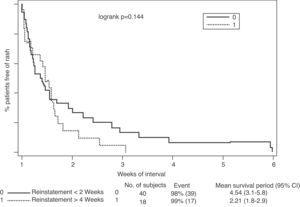
Taxa de erupção de acordo com o intervalo de reexposição da lamotrigina.
Discussão
Os resultados do presente estudo apoiaram a ideia de titulação da reintrodução da lamotrigina após uma erupção cutânea com doses mais baixas. No caso de reações cutâneas de grau 1, a última dose pode ser reduzida em 25–50 mg, com monitoramento até que a erupção desapareça. Posteriormente, a titulação poderia continuar com doses crescentes até que a estabilização clínica fosse alcançada. Se a erupção não diminuir, você pode interromper a lamotrigina e retitular a dosagem em um ritmo mais lento após um intervalo de 4-6 semanas sem o aparecimento de erupções cutâneas. No caso de erupções cutâneas de grau 2, você pode seguir o plano anterior com mais precauções quanto à persistência de uma reação cutânea. Para erupções cutâneas mais graves (como grau 3 ou 4), a reintrodução não é recomendada, como foi demonstrado nos casos dos 2 pacientes do presente estudo com mau desenvolvimento. As análises post hoc sugeriram que esperar 4-6 semanas após a melhora da erupção, antes de restabelecer o tratamento com lamotrigina, é uma opção que oferece mais segurança em comparação com relatórios menos conservadores.10 Se continuar o tratamento com lamotrigina é necessário, apesar da persistência de uma erupção, você poderiam optar por combinar lamotrigina com riluzol23 ou com valproato.19,25 Riluzol e lamotrigina inibem o glutamato por meio do bloqueio dos canais de sódio. O primeiro foi estudado na depressão resistente e como substituto da lamotrigina após erupção cutânea grave. A combinação de lamotrigina e um inibidor de enzima torna possível reduzir os níveis de lamotrigina enquanto conserva sua eficácia terapêutica. Outra alternativa que pode ser utilizada antes da suspensão da lamotrigina em caso de erupção cutânea é consultar um dermatologista com experiência neste tipo de surto, após um intervalo razoável de 48–72h. Porém, se a consulta demorar ainda mais, o paciente corre o risco de agravar as lesões cutâneas. Nesse ponto, é recomendado que o paciente recorra a outras alternativas, como restabelecer o tratamento com uma dosagem mais baixa ou descontinuar o tratamento e restabelecê-lo 2–4 semanas depois. Quanto ao tratamento das erupções cutâneas com corticosteróides, podem agravar o estado depressivo ou misto do transtorno bipolar, sendo aconselhável evitá-las tanto quanto possível.26
Divulgações éticas
Proteção de pessoas e animais. Os autores declaram que os procedimentos seguidos estão de acordo com os padrões éticos do comitê de experimentação humana responsável e estão de acordo com a Associação Médica Mundial e a Declaração de Confidencialidade de Helsinque. Os autores declaram que seguiram os protocolos de seu centro de trabalho quanto à publicação de dados de pacientes e que todos os pacientes incluídos no estudo receberam informações suficientes e deram seu consentimento informado por escrito para participar do referido estudo. Direito à privacidade e consentimento informado. Os autores declaram que não há dados de pacientes neste artigo.
Conflito de interesses
Os autores não têm conflito de interesses a declarar.